-Фотоальбом
Фотоальбом закрыт для неавторизованных. Зарегистрироваться!
-Метки
12 stones caliban pictures inside me акушерство анатомия кожи ангиография артериальное кровотечение атерома аутоиммуное заболевание аутопсия аэробная инфекция банки беременность болезнь аддисона больница больницы бронзовая болезнь бронхит вби венозное кровотечение вскрытие гепатит а и в гибкие эндоскопы гинекология горчичники десмургия дифтерия жкт заболевание почек заброшенные здания зайко н.н. зондирование сердца иммунизация иммунитет инфекционные заболевания инфекция инъекция исследование тела каппилярное кровотечение клещевой энцефалит компьютерная томография кровотечение носовое курение магнитно-резонансная томография массаж медикаментозная терапия медицина микроглия миома матки миомэктомия мрт музыка надпочечники надпочечниковая недостаточность нейроны мозна неотложная помощь неотложное состояние нефрэктомия операция острая хирургическая инфекция отёк лёгких отморожения отравления отравления грибами паренхиматозное кровотечение патологическая физиология патология сердечно-сосудистой системы патшиза первая помощь перелом пиелонефрит питание повязки подкожная позитронная эмиссионная томография полиомиелит помощь почки пэт рак почки рентген роды рожистое воспаление симптомы сердечной недостаточности синдром фрейли столбняк т-киллеры татуировка узи ультразвуковое исследование фибромиома матки физиотерапия флегмона фосфоресцирующие экраны фурункул хирургический инструментарий хирургия цифровая субтракционная ангиография эндоваскулярная хирургия я и друзья
-Рубрики
- +медицина+ (83)
- личка (50)
- |фото| (48)
- видос (37)
- учёба (33)
- концерты (29)
- скачать (25)
- +новости+ (19)
- >>праздник (19)
- ржач=D (19)
- [Муzzzzон] (18)
- ...Разное... (10)
- тест (8)
- цитата (8)
- Студентам (3)
- #tatoo# (3)
- Внутрь (2)
- заброшенные здания (2)
- Великие люди (1)
- (0)
-Подписка по e-mail
-Поиск по дневнику
-Статистика
Создан: 19.06.2006
Записей: 695
Комментариев: 1623
Написано: 6884
Записей: 695
Комментариев: 1623
Написано: 6884
Мода на лоботомию |
За высшие психические функции (формирование личностных качеств, темперамента, характера, способностей, воли, разумности поведения, творческих наклонностей, влечений и пристрастий) у человека в большей степени отвечают лобные доли коры головного мозга. В 1949 году португальский нейрохирург Эгаш Мониш получил Нобелевскую премию по физиологии и медицине «за открытие терапевтического воздействия лоботомии при некоторых психических заболеваниях». Операция заключалась в том, что скальпелем (через глазницу) разрезались связи между лобными долями и другими структурами мозга. Такая процедура рекомендовалась для лечения депрессии, психозов, криминального поведения, гомосексуализма. После нее происходили необратимые изменения личности: человек становился апатичным, у него снижался уровень интеллекта, нередко приходилось заново учиться есть, пользоваться туалетом, в тяжелых случаях пациент превращался в безвольный овощ. Для врачей и родственников буйных больных при отсутствии адекватного терапевтического лечения в прошлом это был просто подарок.
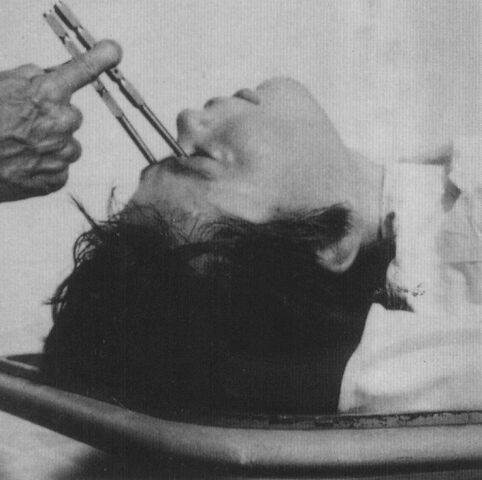
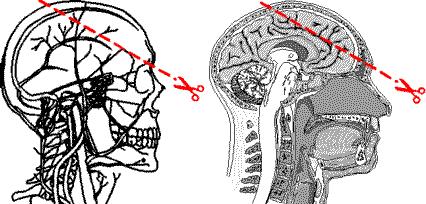
Лоботомия применялась не только для буйных пациентов, но и для заключенных, а также «трудных» детей. Однако в 1952 году появился главный конкурент лоботомии — нейролептик аминазин, последствия приема которого были гораздо более щадящими. В Советском Союзе операцию официально запретили в 1950 году, в США последнюю лоботомию провели в 1967 году.



Лоботомия применялась не только для буйных пациентов, но и для заключенных, а также «трудных» детей. Однако в 1952 году появился главный конкурент лоботомии — нейролептик аминазин, последствия приема которого были гораздо более щадящими. В Советском Союзе операцию официально запретили в 1950 году, в США последнюю лоботомию провели в 1967 году.

Метки: лоботомия |
Понравилось: 49 пользователям
Ройтберг Г.Е., Струтынский А.В. - Внутренние болезни. Сердечно-сосудистая система (2007) |
Ройтберг Г.Е., Струтынский А.В. - Внутренние болезни. Сердечно-сосудистая система (2007)
Подробно и понятно изложен материал. Схемы, таблицы и картинки для любителей тоже присутствуют.
Одобряю))))

Подробно и понятно изложен материал. Схемы, таблицы и картинки для любителей тоже присутствуют.
Одобряю))))


Метки: Ройтберг Струтынский Сердечно-сосудистая система Пропедевтика |
Понравилось: 1 пользователю
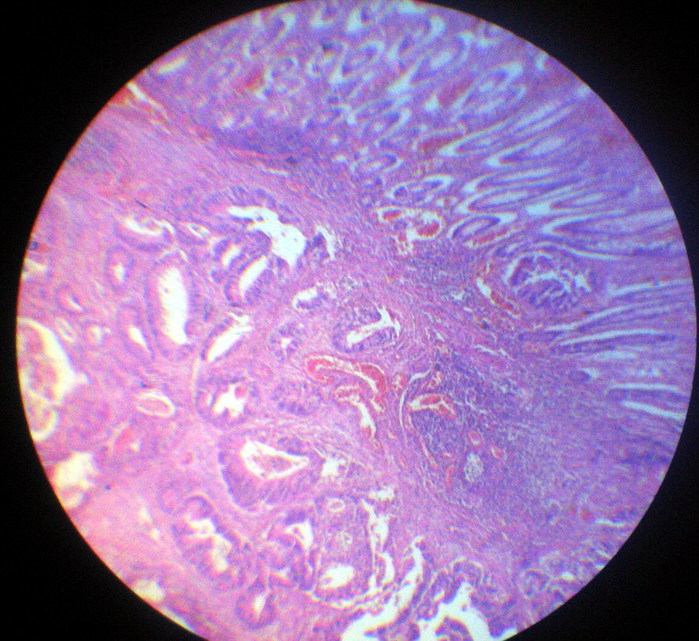
Через микроскоп |
Микропрепараты по пат.АНАТУ.
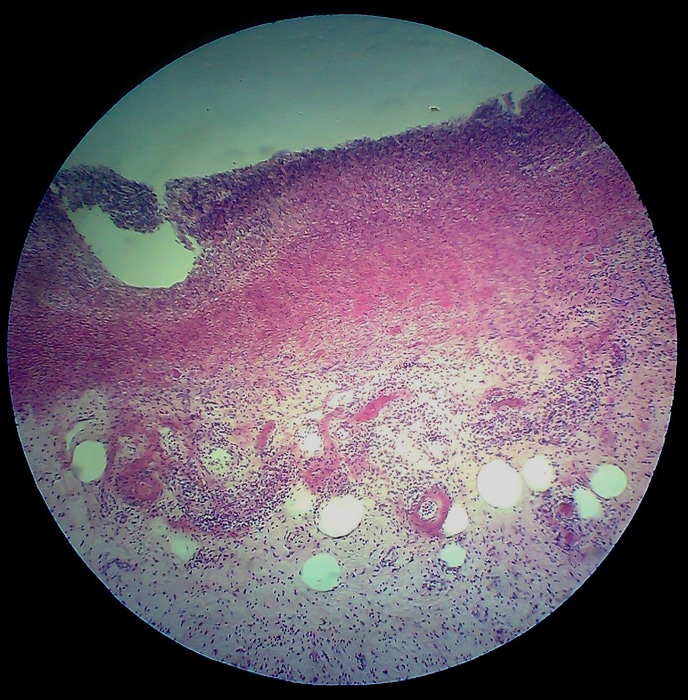
Описания. В одном документе просто фотографии. Регенерация-процессы-приспособления-и-компенсации.-Склероз



Метки: Патоанатомия микропрепараты |
Мир двигается с места |
Снова буду менять дневник. А точнее его предназначение.
Так как времени писать статьи у меня нет, превращу его в склад полезностей для студентов-медиков.
Будет полу-дневник, полу-полезный блог)

Очень многое изменилось. И в жизни...и внутри меня.
Я намеренно вычёркиваю из своей памяти те времена, когда я была
с ним ...
С ним...а кто это?!
Шрамы периодически невыносимо болят и порой кровоточат.
Не знаю как описать тот кошмар, который я пережила...почти год назад .
... это как буд-то....как...Да хуй знает!!!!
Как буд-то меня в мясорубке провернули и потом я валялась аморфной массой и кровоточила,
пытаясь собрать себя опять. Но потом снова разваливалась. Внутри, где-то глубоко, болело так,
что казалось - с меня сорвали кожу и ещё тёрли-тёрли-тёрли на тёрке.
Внутренний мир сгорел. Вокруг туман и развалины.
Еле сама себя вспоминаю

НО всё же я сформировалась.
Многому научилась.
Многое пересмотрела.
И теперь на мир я смотрю совсем по-другому.
Типо снесла винду и теперь потихоньку дрова устанавливаю.
Хотя этот фарш привёл к другим проблемам...
о которых не пишут в интернете....А то копы пропалят))))
Но и здесь я нахожу свои + и выношу данные только мне уроки .
И, кажется, я определдилась с будущей профессией.
Меня интересует всё, что касается этой темы)))
И я до сих пор одна. Очень хочется тепла и ласки.
Это, пожалуй, самый главный источник дофамина для меня

Так как времени писать статьи у меня нет, превращу его в склад полезностей для студентов-медиков.
Будет полу-дневник, полу-полезный блог)

Очень многое изменилось. И в жизни...и внутри меня.
Я намеренно вычёркиваю из своей памяти те времена, когда я была
с ним ...
С ним...а кто это?!
Шрамы периодически невыносимо болят и порой кровоточат.
Не знаю как описать тот кошмар, который я пережила...почти год назад .
... это как буд-то....как...Да хуй знает!!!!
Как буд-то меня в мясорубке провернули и потом я валялась аморфной массой и кровоточила,
пытаясь собрать себя опять. Но потом снова разваливалась. Внутри, где-то глубоко, болело так,
что казалось - с меня сорвали кожу и ещё тёрли-тёрли-тёрли на тёрке.
Внутренний мир сгорел. Вокруг туман и развалины.
Еле сама себя вспоминаю

НО всё же я сформировалась.
Многому научилась.
Многое пересмотрела.
И теперь на мир я смотрю совсем по-другому.
Типо снесла винду и теперь потихоньку дрова устанавливаю.
Хотя этот фарш привёл к другим проблемам...
о которых не пишут в интернете....А то копы пропалят))))
Но и здесь я нахожу свои + и выношу данные только мне уроки .
И, кажется, я определдилась с будущей профессией.
Меня интересует всё, что касается этой темы)))

И я до сих пор одна. Очень хочется тепла и ласки.
Это, пожалуй, самый главный источник дофамина для меня

|
Зайко Н.Н. - Патологическая физиология |
Неплохой учебник по пат. "Шизе". Вопрос-ответ. На скорую руку, так сказать. Советую тем, кто не любит загруженные информацией учебники
http://vk.com/doc-19614064_131971556?hash=b63709f5a7a3ce125c

http://vk.com/doc-19614064_131971556?hash=b63709f5a7a3ce125c

Метки: Патологическая физиология патШиза Зайко Н.Н. |
Прерываю молчание... |
Я перешла на 3 курс. Самый тяжёлый, как говорят старшие коллеги. Что я уже чувствую.
Устаю как во время сессии. А это ещё цветочки...колки ещё не начались.
Не хожу по барам, не встречаюсь с друзьями. Я затворник)
Если я переживу 3 курс, значит я бессмертна!

Устаю как во время сессии. А это ещё цветочки...колки ещё не начались.
Не хожу по барам, не встречаюсь с друзьями. Я затворник)
Если я переживу 3 курс, значит я бессмертна!

|
|
Ученые расшифровали SOS-сигналы нейронов |
Ученые установили, как именно поврежденные нейроны привлекают к себе клетки микроглии, помогающие регенерации нервной ткани. Работа опубликована в журнале Developmental Cell, ее краткое содержание приводит ScienceNow.
Биологи работали на модельном объекте - мозге рыбки данио-рерио (zebrafish, Danio rerio), в геном которой были внесены гены флюоресцентных белков. Нейроны таких животных синтезировали флюоресцентный белок красного цвета, а вспомогательные клетки нервной ткани (которые называют микроглией), - зеленого. Так как мозг у мальков данио-рерио прозрачный, то за поведением клеток можно было наблюдать прямо через микроскоп.
При повреждении одного из нейронов лазером, расположенные неподалеку клетки микроглии устремлялись к нему, окружали и поглощали остатки мертвой клетки. Удаление мертвых нейронов - важный этап при регенерации нервной ткани.
Ученые установили, что привлечение клеток микроглии всегда сопровождается распространением кальциевой волны - возрастания содержания ионов Ca2+ в соседних нейронах. В норме она распространяется со скоростью около 1 миллиметра в минуту. Если заблокировать вход Ca2+ в нервные клетки, то кальциевая волна не возникает и микроглия перестает привлекаться к мертвым нейронам. Триггером, запускающим кальциевую волну, оказался нейротрансмиттер глютамат, который выходил из поврежденного нейрона в межклеточное пространство, - его блокирование тоже подавляло миграцию микроглии.
Опубликованная работа имеет важное значение для понимания нормальных процессов развития, регенерации и распространения сигналов в мозге. Кроме того, процессы миграции микроглии могут играть свою роль при возникновении нейродегенеративных заболеваний. Однако для определения этой роли ученым придется переключиться на мозг человека, ведь рыбки не страдают от болезней Альцгеймера и Паркинсона.
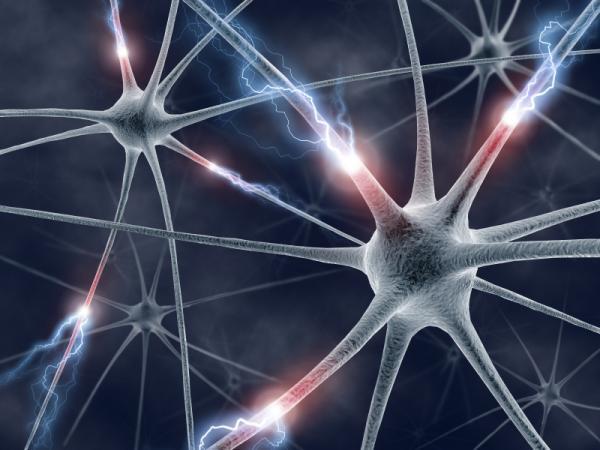
Биологи работали на модельном объекте - мозге рыбки данио-рерио (zebrafish, Danio rerio), в геном которой были внесены гены флюоресцентных белков. Нейроны таких животных синтезировали флюоресцентный белок красного цвета, а вспомогательные клетки нервной ткани (которые называют микроглией), - зеленого. Так как мозг у мальков данио-рерио прозрачный, то за поведением клеток можно было наблюдать прямо через микроскоп.
При повреждении одного из нейронов лазером, расположенные неподалеку клетки микроглии устремлялись к нему, окружали и поглощали остатки мертвой клетки. Удаление мертвых нейронов - важный этап при регенерации нервной ткани.
Ученые установили, что привлечение клеток микроглии всегда сопровождается распространением кальциевой волны - возрастания содержания ионов Ca2+ в соседних нейронах. В норме она распространяется со скоростью около 1 миллиметра в минуту. Если заблокировать вход Ca2+ в нервные клетки, то кальциевая волна не возникает и микроглия перестает привлекаться к мертвым нейронам. Триггером, запускающим кальциевую волну, оказался нейротрансмиттер глютамат, который выходил из поврежденного нейрона в межклеточное пространство, - его блокирование тоже подавляло миграцию микроглии.
Опубликованная работа имеет важное значение для понимания нормальных процессов развития, регенерации и распространения сигналов в мозге. Кроме того, процессы миграции микроглии могут играть свою роль при возникновении нейродегенеративных заболеваний. Однако для определения этой роли ученым придется переключиться на мозг человека, ведь рыбки не страдают от болезней Альцгеймера и Паркинсона.

Метки: нейроны мозна микроглия |
Злокачественное новообразование почки — удаление органа |
Пациент Х.60 лет обратился в урологическую клинику в связи с выявленной случайно при амбулаторном исследовании опухолью правой почки.
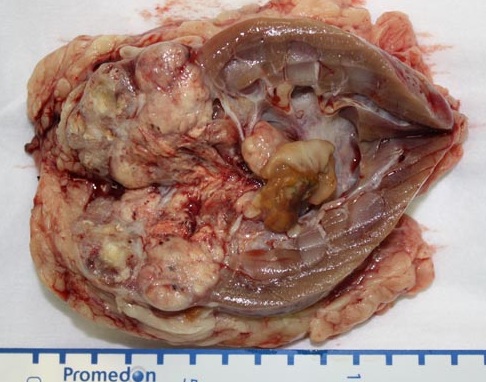
Клинически заболевание себя никак не проявляло, тем не менее если присмотреться к удаленному макропрепарату, то видно, что опухоль занимает примерно 1/3 органа, расположена внутриорганно, и выполнение органосохраняющей операции в данном конкретном случае уже было невозможно.
Представляем снимки компьютерной томографии с внутривенным контрастным усилением до операции:
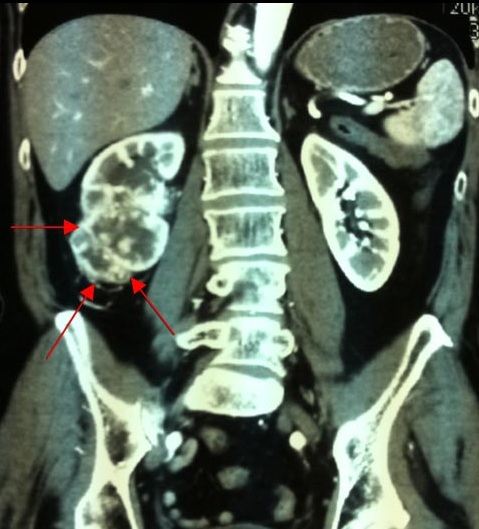
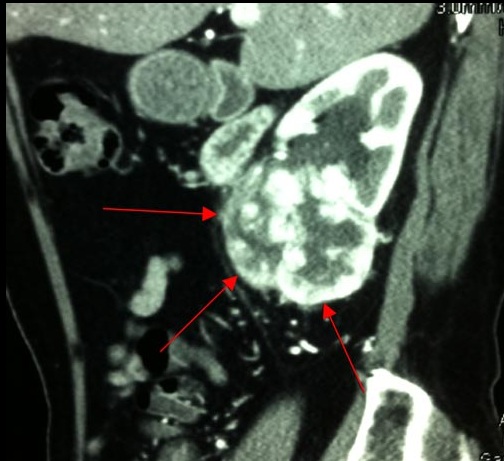
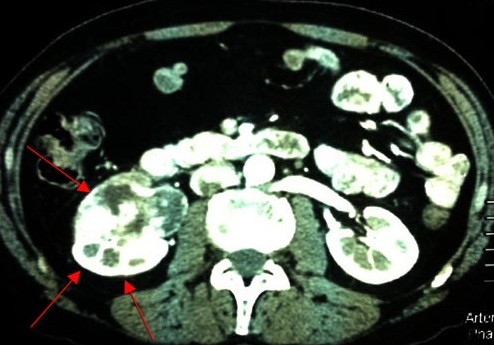
На снимках хорошо видна опухоль правой почки, расположенная в нижнем сегменте почки, располагающаяся преимущественно внутриорганно, деформирующая контур почки, прорастающая в собирательную систему почки, интенсивно накапливающая радиофармпрепарат.
Установлен клинический диагноз рак правой почки Т2N0М0, данных за наличие регионарного поражения лимфатических узлов не получено, отдаленных метастазов так же выявлено не было. Проведена онкокомиссия, выдано направление на получение онкоквоты, в дальнейшем пациент госпитализирован и оперирован.
Произведена операция радикальная нефрэктомия справа /удаление почки/.
Особенности вмешательства: продолжительность 1 час 15 минут, минимальная кровопотеря. Течение послеоперационного периода гладкое, выписан на 7 сутки.
Удаленный макропрепарат
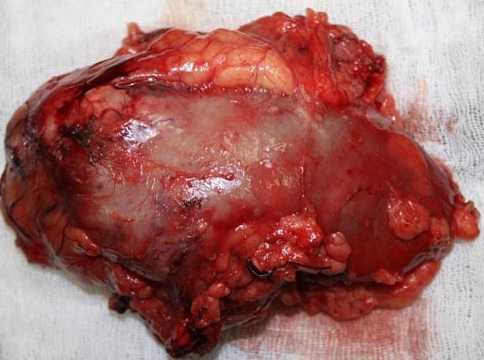
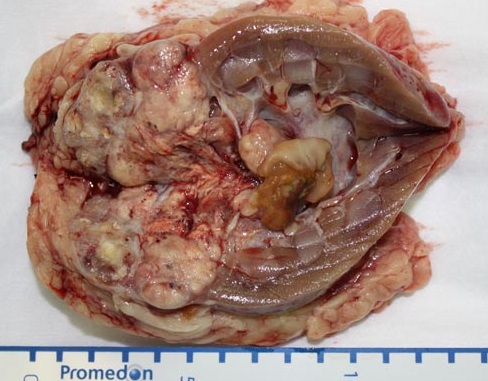
с сайта http://uro1.ru/
Рак почек чаще выявляется случайно, т.к. имеет долго бессимптомный характер и на него нет онкомаркёров. Врачи советуют каждые пол года проходить УЗИ почек.
По теме:
Клинически заболевание себя никак не проявляло, тем не менее если присмотреться к удаленному макропрепарату, то видно, что опухоль занимает примерно 1/3 органа, расположена внутриорганно, и выполнение органосохраняющей операции в данном конкретном случае уже было невозможно.

Представляем снимки компьютерной томографии с внутривенным контрастным усилением до операции:



На снимках хорошо видна опухоль правой почки, расположенная в нижнем сегменте почки, располагающаяся преимущественно внутриорганно, деформирующая контур почки, прорастающая в собирательную систему почки, интенсивно накапливающая радиофармпрепарат.
Установлен клинический диагноз рак правой почки Т2N0М0, данных за наличие регионарного поражения лимфатических узлов не получено, отдаленных метастазов так же выявлено не было. Проведена онкокомиссия, выдано направление на получение онкоквоты, в дальнейшем пациент госпитализирован и оперирован.
Произведена операция радикальная нефрэктомия справа /удаление почки/.
Особенности вмешательства: продолжительность 1 час 15 минут, минимальная кровопотеря. Течение послеоперационного периода гладкое, выписан на 7 сутки.
Удаленный макропрепарат


с сайта http://uro1.ru/
Рак почек чаще выявляется случайно, т.к. имеет долго бессимптомный характер и на него нет онкомаркёров. Врачи советуют каждые пол года проходить УЗИ почек.
По теме:
Метки: нефрэктомия рак почки почки операция |
... |
|
Некроз из-за передозировки препаратом. |

Некроз в следствии передозировкой Brom-DragonFly/
Brom-DragonFly представляет собой психоделический галлюциноген , связанные с фенилэтиламина группы. Бром-DragonFly считается чрезвычайно мощным галлюциногеном, только чуть менее мощный, чем ЛСД с обычной дозы в районе 200 мкг до 800 мкг, и он имеет очень длительный срок действия до нескольких дней.

Метки: Brom-DragonFly некроз |
Цитата |
" Понятие о болезни непрерывно связано с её причиной, которая исключительно всегда обуславливается внешней средой, действующей или непосредственно за заболевший организм, или через его ближайших или отдалённых родственников" (с) С.П. Боткин


Серия сообщений "цитата":
Часть 1 - ...
Часть 2 - ...
...
Часть 6 - ...
Часть 7 - ...
Часть 8 - Цитата
|
|
... |
Я опять потеряла любимого. Поэтому теперь я закрою свою сердце и душу на замок
и займусь саморазрушением! О,дааа!

и займусь саморазрушением! О,дааа!

|
|
Крик души... |
Учёба заканала...
Моя личная жизнь разрушается... если уже не разрушилась...
У меня моральное истощение, в тоже время депрессия с полным пониманием
какое я ничтожество...
Я как прозрачная субстанция...
Меня не слышат и не видят...
Может, если здесь крикну.....поможет........
Моя личная жизнь разрушается... если уже не разрушилась...
У меня моральное истощение, в тоже время депрессия с полным пониманием
какое я ничтожество...
Я как прозрачная субстанция...
Меня не слышат и не видят...
Может, если здесь крикну.....поможет........
|
|
... |
Вместо лекции по микробиологии поехала в "Московский дом книги" за учебником Алипова.
Хороший учебник, понятно написан. Сам Алипов вообще МУЖИК.
Очень нравятся его лекции. Интересно и понятно рассказывает,
а главное успеваешь записывать всё что он говорит.

И учебник настолько хорош, что его разбирают мгновенно.
Буду искать дальше... может где-то ещё не ступала нога студента)))
Но конечно я не обламалась. "Обнюхала" каждую полочку в магазине в поиске чего-нибудь вкусненького.
Конечно всё это вкусненькое стоило немалых денег, но всё таки кусок отхватила.
Теперь моя личная библиотека пополнена - Ю. И. Пиголкин, В. Л. Попов. СУДЕБНАЯ МЕДИЦИНА.
+ я уже располагаю атласом по этой дисциплине.
Так что, надеюсь в скором времени начать изучать эту науку и конечно выкладывать посты на эти темы.

Хороший учебник, понятно написан. Сам Алипов вообще МУЖИК.
Очень нравятся его лекции. Интересно и понятно рассказывает,
а главное успеваешь записывать всё что он говорит.

И учебник настолько хорош, что его разбирают мгновенно.
Буду искать дальше... может где-то ещё не ступала нога студента)))
Но конечно я не обламалась. "Обнюхала" каждую полочку в магазине в поиске чего-нибудь вкусненького.
Конечно всё это вкусненькое стоило немалых денег, но всё таки кусок отхватила.
Теперь моя личная библиотека пополнена - Ю. И. Пиголкин, В. Л. Попов. СУДЕБНАЯ МЕДИЦИНА.
+ я уже располагаю атласом по этой дисциплине.
Так что, надеюсь в скором времени начать изучать эту науку и конечно выкладывать посты на эти темы.

|
Чистка |
Я вот тут задумалась - ЛиРу совсем сдох. Тут раньше как-то оживлённей вроде было...
Почистила список групп и друзей. Если кто-то ещё здесь уж тогда отзовитесь)))))
Подумываю переезжать на другой сайт. Не знаю пока какой...
Почистила список групп и друзей. Если кто-то ещё здесь уж тогда отзовитесь)))))
Подумываю переезжать на другой сайт. Не знаю пока какой...
|
|
Немного о синапсах |
• Более 99% всей сенсорной информации отбрасывается мозгом как избыточная и ненужная. Например, мы обычно не осознаём давление одежды на наше тело, как и давление со стороны сидения, на котором сидим. Внимание привлекает только новый объект, появившийся в поле нашего зрения, а однородный постоянный шум в нашем окружении воспринимается подсознательно.
!["mozg]()
• Сохранение информации - процесс, который является функцией синапсов (память). Каждый раз, когда сенсорные сигналы проходят через последовательность синапсов, в следующий раз сигнал такого же типа проводится через эти синапсы легче-
процесс облегчения . После многократного прохождения сенсорных сигналов через синаптическую щель синапсы становятся такими облегчёнными, что через эту же синаптическую последовательность могут проводиться импульсы, генерируемые самим мозгом, даже без возбуждения соответствующего сенсорного входа.
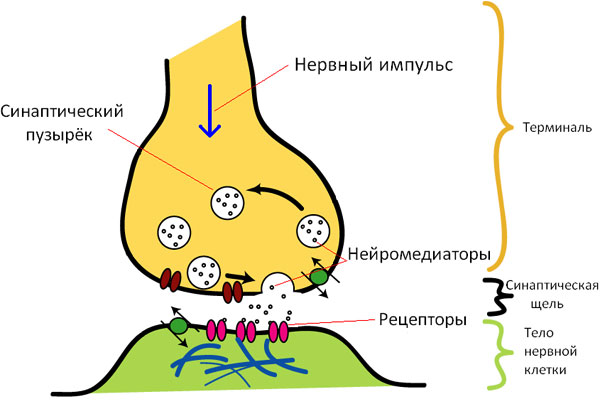
При этом человеку кажется, что он вновь переживает прежние ощущения, хотя на самом деле это лишь память об этих ощущениях.
• Когда возбуждающие синапсы многократно стимулируются с высокой частотой, частота импульсов, возникающих в постсинаптическом нейроне, сначала очень высокая, но постепенно она снижается в течении следующих миллисекунд или секунд. Это утомление синаптического проведения.
Утомление - чрезвычайно важная особенность синаптической функции, поскольку при перевозбуждении нервной системы утомление ведёт к потере чрезмерной возбудимости.
Например, утомление,- вероятно, главная причина подавления избыточной возбудимости головного мозга во время эпилептического припадка , в результате которого приступ прекращается. Таким образом развитие утомления является защитным механизмом против избыточной нервной активности.
• Влияние алколоза и ацидоза на синаптическую передачу.
Большинство нейронов очень чувствительны к изменениям рН окружающей межклеточной жидкости. Алколоз увеличивает возбудимость нервной ткани . Повышение, например, рН артериальной крови от нормальной величины 7,4 до 7,8-8,0 часто вызывает эпилептические приступы из-за увеличенной возбудимости мозговых нейронов. Хорошая иллюстрация - это реакция человека, предрасположенного к эпилептическим припадкам, на гипервентиляцию (например, когда его просят усиленно дышать в покое). Гипервентиляция вымывает из крови углекислый газ, в результате на мгновение поднимается рН крови, но даже это кратковременное изменение рН может спровоцировать припадок.
Наоборот, ацидоз угнетает активность нервной системы: снижение рН от уровня 7,4 до величин ниже 7,0 ведёт к коматозному состоянию . Например, при тяжёлом диабетическом или уремическом ацидозе практические всегда развивается кома.
• Сохранение информации - процесс, который является функцией синапсов (память). Каждый раз, когда сенсорные сигналы проходят через последовательность синапсов, в следующий раз сигнал такого же типа проводится через эти синапсы легче-
процесс облегчения . После многократного прохождения сенсорных сигналов через синаптическую щель синапсы становятся такими облегчёнными, что через эту же синаптическую последовательность могут проводиться импульсы, генерируемые самим мозгом, даже без возбуждения соответствующего сенсорного входа.

При этом человеку кажется, что он вновь переживает прежние ощущения, хотя на самом деле это лишь память об этих ощущениях.
• Когда возбуждающие синапсы многократно стимулируются с высокой частотой, частота импульсов, возникающих в постсинаптическом нейроне, сначала очень высокая, но постепенно она снижается в течении следующих миллисекунд или секунд. Это утомление синаптического проведения.
Утомление - чрезвычайно важная особенность синаптической функции, поскольку при перевозбуждении нервной системы утомление ведёт к потере чрезмерной возбудимости.
Например, утомление,- вероятно, главная причина подавления избыточной возбудимости головного мозга во время эпилептического припадка , в результате которого приступ прекращается. Таким образом развитие утомления является защитным механизмом против избыточной нервной активности.

• Влияние алколоза и ацидоза на синаптическую передачу.
Большинство нейронов очень чувствительны к изменениям рН окружающей межклеточной жидкости. Алколоз увеличивает возбудимость нервной ткани . Повышение, например, рН артериальной крови от нормальной величины 7,4 до 7,8-8,0 часто вызывает эпилептические приступы из-за увеличенной возбудимости мозговых нейронов. Хорошая иллюстрация - это реакция человека, предрасположенного к эпилептическим припадкам, на гипервентиляцию (например, когда его просят усиленно дышать в покое). Гипервентиляция вымывает из крови углекислый газ, в результате на мгновение поднимается рН крови, но даже это кратковременное изменение рН может спровоцировать припадок.
Наоборот, ацидоз угнетает активность нервной системы: снижение рН от уровня 7,4 до величин ниже 7,0 ведёт к коматозному состоянию . Например, при тяжёлом диабетическом или уремическом ацидозе практические всегда развивается кома.
Метки: физиология синапсы память эпилептические припадки |
Новый метод диагностики болезни Альцгеймера |

Ученые из Дармштадта разработали новый метод раннего распознавания болезни Альцгеймера. Заболевание вызывается отложениями так называемого тау-протеина в мозге и приводит к отмиранию пострадавших клеток мозга. Если первые симптомы появляются в оперативной памяти, то повреждение мозга уже зашло далеко. Химики и патологи из Технического университета и клиники в Дармштадте установили, что такие отложения белка можно обнаружить также в слизистой оболочке носа. При этом там они появляются задолго до наступления слабоумия, и их количество связано непосредственно с фазой заболевания. «Чем большее количество отложений тау-протеина мы нашли в носу у пациентов, тем сильнее были поражены структуры мозга», – сообщает профессор Борис Шмидт из Института органической химии и биохимии имени Клеменса Шёпфа при Техническом университете Дармштадта.
Новый диагностический метод предусматривает окрашивание отложений в носу подходящими красящими веществами, чтобы сделать их заметными. Окрашивание может происходить с помощью спрея для носа или таблеток. Затем слизистая оболочка носа исследуется с помощью эндоскопа. Для пациентов это означает лишь незначительное воздействие, зато заболевание можно установить уже за несколько лет до того, как появятся типичные симптомы.
Источник http://euromednews.ru
Метки: болезнь Альцгеймера |
Исследователи выявили новый тип клеток тела, позволяющий активировать способность организма бороться с инфекционными заболеваниями |
Исследователи из Национального австралийского университета выявили новый тип клеток тела, позволяющий активировать способность организма бороться с инфекциями и заболеваниями, сообщает ABC News.
Речь идет о клетках под названием "фолликулярный помощник Т-клеток-убийц". Они в состоянии распознавать патогенные бактерии, вызывающие заражение, вроде пневмонии и менингита, еще до того, как будет запущен иммунный ответ, позволяющий бороться с инфекцией.
По словам профессора Каролы Винуэса, данное открытие поможет ученым больше узнать и понять о сложной иммунной системе человеческого тела. Также знание о том, как вырабатываются антитела, защищающие от бактерий, позволят разработать вакцины.
К примеру, ранее считалось, что Т-клетки и Т-клетки-убийцы относятся к одному виду. Но, на самом деле, это не так. Для каждого подчиненного звена имеются другие подчиненные звенья. То есть, в системе каждый определенный тип клеток имеет свою уникальную функцию.
Речь идет о клетках под названием "фолликулярный помощник Т-клеток-убийц". Они в состоянии распознавать патогенные бактерии, вызывающие заражение, вроде пневмонии и менингита, еще до того, как будет запущен иммунный ответ, позволяющий бороться с инфекцией.

По словам профессора Каролы Винуэса, данное открытие поможет ученым больше узнать и понять о сложной иммунной системе человеческого тела. Также знание о том, как вырабатываются антитела, защищающие от бактерий, позволят разработать вакцины.
К примеру, ранее считалось, что Т-клетки и Т-клетки-убийцы относятся к одному виду. Но, на самом деле, это не так. Для каждого подчиненного звена имеются другие подчиненные звенья. То есть, в системе каждый определенный тип клеток имеет свою уникальную функцию.
Метки: т-киллеры иммунитет |
Отёк лёгких |
Отёк лёгких - одно из самых тяжелых, нередко смертельных осложнений ряда заболеваний, связанное с избыточным пропотеванием тканевой жидкости на поверхность диффузной альвеолярно-капиллярной мембраны лёгких.
Кардиогенный отёк лёгких - осложнение различных заболеваний и состояний, характеризующийся быстро развивающимся снижением насосной функции левого желудочка или его наполнения кровью и/или увеличением постнагрузки, приводящим к острому венозному застою лёгких. Выделяют интерстициальные отёк (сердечная астма) и альвеолярный (развёрнутая картина отёка лёгких.
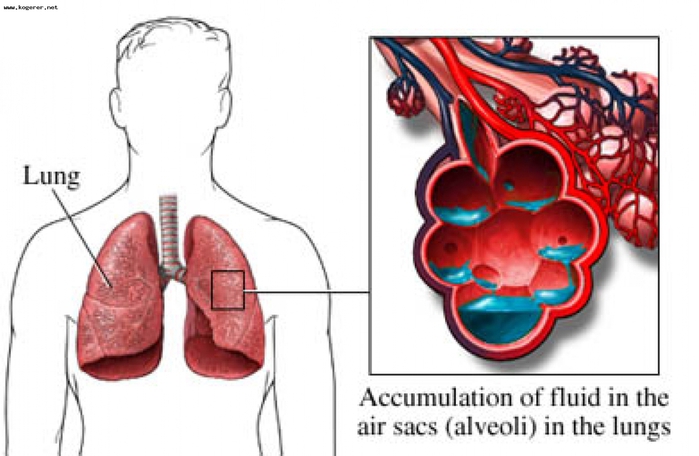
Для начала кратко о неотложной помощи, которую может оказать каждый:
Неотложная помощь (НП) при отёке лёгких
1) Организовать вызов врача.
2) Помочь принять положение сидя со спущенными ногами
3) Расстегнуть стесняющую одежду (ворот, ремень, пояс). Обеспечить доступ свежего воздуха.
Облегчение экскурсии лёгких и уменьшение гипоксии мозга.
4) Измерить АД (артериальное давление). Если систолическое не менее 100 мм рт ст, обеспечить сублингвальный (под язык) приём нитроглицерина 0,0005 1-2 таблетки или 0,4 мг нитроглицерина в ингаляции (2 вдоха).
Для улучшения кровоснабжения миокарда.
5) Наложить жгуты на три конечности с последующим поочерёдным расслаблением через 20 минут.
Для уменьшения притока крови в правое предсердие и лёгкие.
6) По назначению врача ингаляция кислорода через пары этилового спирта или антифомсилан.
Пеногашение.
7) Лекарства, необходимые приготовить (вводить только по назначению врача):
► нитроглицерин 0,0005, лазикс, 1% р-р морфина, нитраты, этиловый спирт, антифомсилан, 1%р-р допамина, гепарин, дексаметазон, физиологический р-р, 5% р-р глюкозы.
► оснащение для инъекции и инфузии, жгуты, аппарат ЭКГ
А теперь рассмотрим более подробно это состояние и подробное лечение:
Наиболее частые причины отёка лёгких:
► гипертонический криз (ГК)
► инфаркт миокарда (ИМ)
► островозникшие тахиаритмии
► пороки сердца (митральные и аортальные)
► тяжёлые миокардиты
► кардиомиопатии
► ТЭЛА (тромбоэмболия лёгочной артерии)
По классификации Killip, у больных с острым ИМ выделяют следующие стадии острой сердечной недостаточности (ОСН):
Стадия 1: нет хрипов в лёгких, отсутствует 3 тон.
Стадия 2: наличие в лёгких хрипов, занимающих менее 50% лёгочных полей, или 3 тон.
Стадия 3: наличие в лёгких хрипов, занимающих более 50% лёгочных полей.
Стадия 4: КШ (кардиогенный шок).
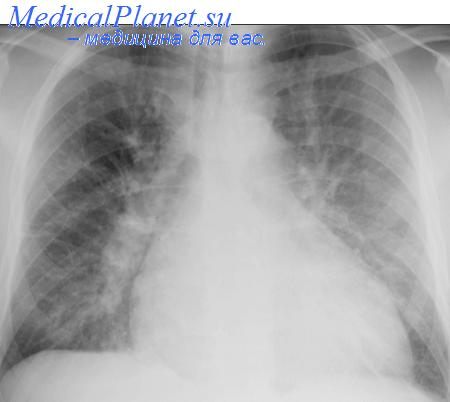
Клиника:
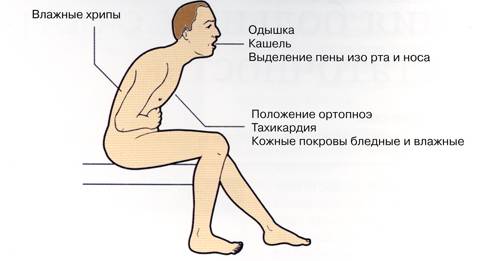
• одышка вплоть до удушья
• ортопноэ (дискомфорт при дыхании в горизонтальном положении, вынуждающий больного принять положение сидя с опущенными вниз ногами)
• кашель (сначала сухой, затем с пенистой мокротой, нередко окрашенной в розовый цвет), в далеко зашедших случаях - выделение изо рта и носа пены.
• бледность кожных покровов, акроцианоз (синюшная окраска конечностей), гипергидроз (чрезмерное потоотделение, потливость), возбуждение, чувство страха смерти.
• при аускультации лёгких - влажные хрипы, в начальной стадии мелкопузырчатые, определяемые в нижних отделах, при развёрнутой клинической картине - разнообразные над всей областью лёгких, выслушиваемые в том числе и на расстоянии ("клокочущее" дыхание). При набухании слизистой оболочки мелких бронхов могут присоединяться сухие хрипы.
• обычно имеет место тахикардия, тоны сердца приглушены, возможен протодиастолический ритм галопа (за счёт патологического 3 тона) - диастолический Р. г., при котором экстратон определяется в начале диастолы; обусловлен неодновременным захлопыванием клапанов аорты и легочного ствола, акцент 2 тона над лёгочной артерией. АД может быть повышенным, нормальным или пониженным.
Неотложные мероприятия:
1) Положение с возвышенным головным концом. Приподнятое положение туловища (при развёрнутой картине - положение сидя со спущенными ногами). НЕ В КОЕМ СЛУЧАЕ не укладывать больного в горизонтальное положение, особенно с приподнятым головным концом, это может привести к резкому осложнения состояния и даже смерти.
2) Быстродействующие нитраты сублингвально (нитроминт 1-2 дозы или изокет-спрей 1-2 дозы, или нитроглицерин 2 таблетки, или нитросорбит 10 мг).
3) Увлажнённый кислород (лучше пропущенный через 70% спирт) через носовой катетер или дыхательную маску.
4) Наркотические анальгетики (в/в морфин 1% - 1 мл дробно по 0,2-0,5 мл, промедол 2% - 1 мл) показаны при возбуждении больного. Следует помнить, что применения наркотических анальгетиков следует избегать при угнетении дыхательного центра (морфин обладает выраженным угнетающим дыхательный центр эффектом), при ХОБЛ (хроническая обструктивная болезнь лёгких), нарушениях мозгового кровообращения, отёке мозга.
5) Фуросемид (лазикс) в/в струйно в дозе 40-80-120 мг и более в зависимости от тяжести состояния и ответа на проводимую терапию. Имеются данные, что в/в инфузия фуросемида со скоростью 5-40 мг в час более эффективна, чем повторное болюсное введение сверхвысоких доз.
6) Нитраты в/в капельно при систолическом АД выше 90-100 мм рт ст:
р-р изокета - 10-20мл или 0,1% р-р перлингалита - 10-20 мл на 200 мл изотонического р-рахлорида натрия с начальной скоростью 10 мкг/мин с постепенным увеличением на 10 мкг/мин каждые 3-5 мин до достижения эффекта под контролем АД - не допускается его падение ниже 90 мм рт ст (при разведении 1 ампулы - 10 мл 0,1% р-ра изокета или перлингалита в 200 мл изотоночческого р-ра хлорида натрия в 1 капле содержится 2,5 мкг препарата).
7) При развитии отёка лёгких при гипертоническом кризе (ГК) полезно дополнительное введение эналаприла 0,5-1 мл (0,625-1,25 мг) в/в струйно.
8) Нитропруссид натрия 0,1-2 мкг/кг/мин (50 мг препарата разводят в 200-400 мл 5% р-ра глюкозы) особенно показан при резистентной гипертонии.
9) При сохранении признака отёка на фоне стабилизации гемодинамики с целью уменьшения каппилярно-альвеолярной проницаемости возможно в/в введение глюкокортикоидов:
преднизолон 30-90 мг, дексаметазон 4-12 мг.
10) Бронходилататоры (теофиллин) в целом не показаны для лечения отёка лёгких (дают аритмогенный эффект). Единственная ситуация, когда допускается их применение в уменьшенных дозах (2,4% р-р эуфиллина 5 мл в/в медленно) - развитие вторичного бронхоспазмас присоединением сухих хрипов. С этой же целью могут быть использованы ингаляционные бетта2-агонисты.
11) Если, несмотря на проводимую оксигенотерапию 100% кислородом со скоростью 8-10 л/мин через маску и адекватное использование бронходилататоров, напряжение кислорода остаётся 60 мм рт ст и ниже, показан перевод на искусственную вентиляцию лёгких (ИВЛ):
- лишь при отсутствии современных вазодилататоров возможно применение 5% пентамина по 0,5-1 мл в/в медленно под строгим контролем АД либо 2,5% р-ра бензогексония по 1-2 мл в/в медленно на 20 мл изотонического раствора.
- в исключительных случаях, когда невозможно проведение эффективное терапии, допустимо кровопускание в объёме 300-500 мл.
- введение сердечных гликозидов (дигоксин 1 мл - 0,25 мг в/в струйно) оправдано лишь на фоне тахиформы фибрилляции предсердий.
При отёке лёгких на фоне низкого АД:
обязательным компонентом терапии является в/в капельное введение негликозидных инотропных средств и вазопрессоров :
►добутамин 2,5-15 мкг/кг/мин (выпускается во флаконах по 250 мг)
► и/или допамин (дофамин) 2,5-20 мкг/кг/мин (при разведении 5 ампул, или 25 мл, 0,5% р-ра отечественного дофамина в 1 капле содержится 27,8 мкг активного вещ-ва).
► при тяжёлой гипотонии - 0,2% р-р норадреналина 1-2 мл на 400 мл 5% р-ра глюкозы в/в капельно со скоростью 0,5-16 мкг/мин.
► параллельное введение нитратов допустимо лишь после возрастания уровня АД выше 90 мм рт ст.
► дополнительно могут быть использованы глюкокортикоиды - преднизолон 60-90 мг в/в струйно, дексаметазон 4-2 мг.
Таблицы и схемы:
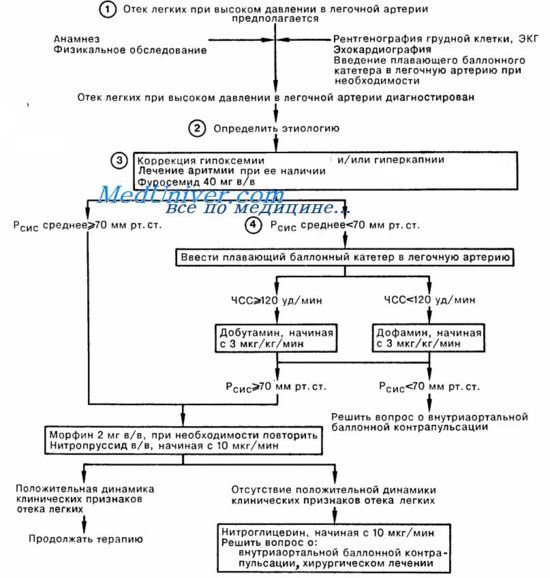
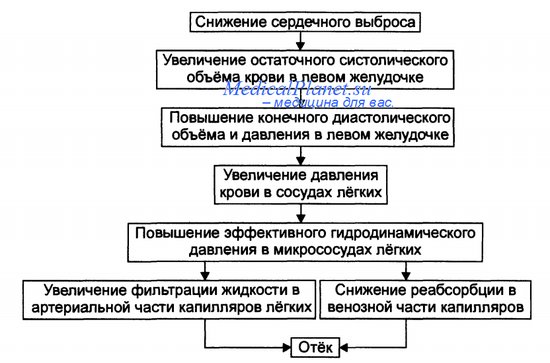
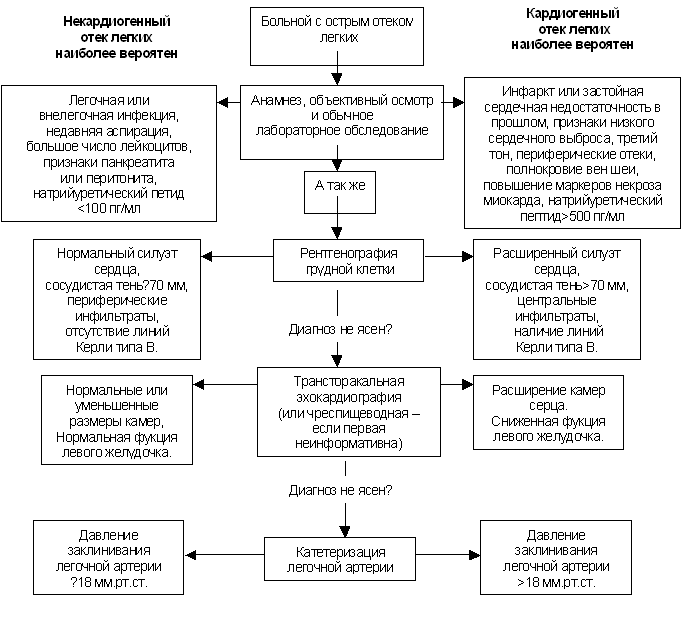
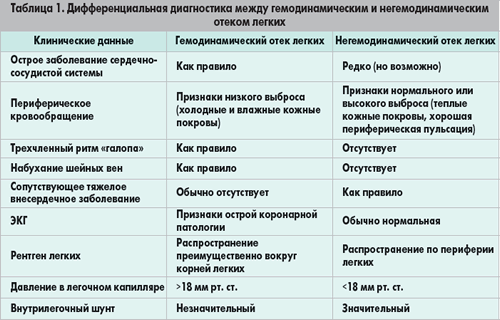
Дополнительные ссылки:
Кардиогенный отёк лёгких - осложнение различных заболеваний и состояний, характеризующийся быстро развивающимся снижением насосной функции левого желудочка или его наполнения кровью и/или увеличением постнагрузки, приводящим к острому венозному застою лёгких. Выделяют интерстициальные отёк (сердечная астма) и альвеолярный (развёрнутая картина отёка лёгких.

Для начала кратко о неотложной помощи, которую может оказать каждый:
Неотложная помощь (НП) при отёке лёгких
1) Организовать вызов врача.
2) Помочь принять положение сидя со спущенными ногами
3) Расстегнуть стесняющую одежду (ворот, ремень, пояс). Обеспечить доступ свежего воздуха.
Облегчение экскурсии лёгких и уменьшение гипоксии мозга.
4) Измерить АД (артериальное давление). Если систолическое не менее 100 мм рт ст, обеспечить сублингвальный (под язык) приём нитроглицерина 0,0005 1-2 таблетки или 0,4 мг нитроглицерина в ингаляции (2 вдоха).
Для улучшения кровоснабжения миокарда.
5) Наложить жгуты на три конечности с последующим поочерёдным расслаблением через 20 минут.
Для уменьшения притока крови в правое предсердие и лёгкие.
6) По назначению врача ингаляция кислорода через пары этилового спирта или антифомсилан.
Пеногашение.
7) Лекарства, необходимые приготовить (вводить только по назначению врача):
► нитроглицерин 0,0005, лазикс, 1% р-р морфина, нитраты, этиловый спирт, антифомсилан, 1%р-р допамина, гепарин, дексаметазон, физиологический р-р, 5% р-р глюкозы.
► оснащение для инъекции и инфузии, жгуты, аппарат ЭКГ
А теперь рассмотрим более подробно это состояние и подробное лечение:
Наиболее частые причины отёка лёгких:
► гипертонический криз (ГК)
► инфаркт миокарда (ИМ)
► островозникшие тахиаритмии
► пороки сердца (митральные и аортальные)
► тяжёлые миокардиты
► кардиомиопатии
► ТЭЛА (тромбоэмболия лёгочной артерии)
По классификации Killip, у больных с острым ИМ выделяют следующие стадии острой сердечной недостаточности (ОСН):
Стадия 1: нет хрипов в лёгких, отсутствует 3 тон.
Стадия 2: наличие в лёгких хрипов, занимающих менее 50% лёгочных полей, или 3 тон.
Стадия 3: наличие в лёгких хрипов, занимающих более 50% лёгочных полей.
Стадия 4: КШ (кардиогенный шок).

Клиника:
• одышка вплоть до удушья
• ортопноэ (дискомфорт при дыхании в горизонтальном положении, вынуждающий больного принять положение сидя с опущенными вниз ногами)
• кашель (сначала сухой, затем с пенистой мокротой, нередко окрашенной в розовый цвет), в далеко зашедших случаях - выделение изо рта и носа пены.
• бледность кожных покровов, акроцианоз (синюшная окраска конечностей), гипергидроз (чрезмерное потоотделение, потливость), возбуждение, чувство страха смерти.
• при аускультации лёгких - влажные хрипы, в начальной стадии мелкопузырчатые, определяемые в нижних отделах, при развёрнутой клинической картине - разнообразные над всей областью лёгких, выслушиваемые в том числе и на расстоянии ("клокочущее" дыхание). При набухании слизистой оболочки мелких бронхов могут присоединяться сухие хрипы.
• обычно имеет место тахикардия, тоны сердца приглушены, возможен протодиастолический ритм галопа (за счёт патологического 3 тона) - диастолический Р. г., при котором экстратон определяется в начале диастолы; обусловлен неодновременным захлопыванием клапанов аорты и легочного ствола, акцент 2 тона над лёгочной артерией. АД может быть повышенным, нормальным или пониженным.


Неотложные мероприятия:
1) Положение с возвышенным головным концом. Приподнятое положение туловища (при развёрнутой картине - положение сидя со спущенными ногами). НЕ В КОЕМ СЛУЧАЕ не укладывать больного в горизонтальное положение, особенно с приподнятым головным концом, это может привести к резкому осложнения состояния и даже смерти.
2) Быстродействующие нитраты сублингвально (нитроминт 1-2 дозы или изокет-спрей 1-2 дозы, или нитроглицерин 2 таблетки, или нитросорбит 10 мг).
3) Увлажнённый кислород (лучше пропущенный через 70% спирт) через носовой катетер или дыхательную маску.
4) Наркотические анальгетики (в/в морфин 1% - 1 мл дробно по 0,2-0,5 мл, промедол 2% - 1 мл) показаны при возбуждении больного. Следует помнить, что применения наркотических анальгетиков следует избегать при угнетении дыхательного центра (морфин обладает выраженным угнетающим дыхательный центр эффектом), при ХОБЛ (хроническая обструктивная болезнь лёгких), нарушениях мозгового кровообращения, отёке мозга.
5) Фуросемид (лазикс) в/в струйно в дозе 40-80-120 мг и более в зависимости от тяжести состояния и ответа на проводимую терапию. Имеются данные, что в/в инфузия фуросемида со скоростью 5-40 мг в час более эффективна, чем повторное болюсное введение сверхвысоких доз.
6) Нитраты в/в капельно при систолическом АД выше 90-100 мм рт ст:
р-р изокета - 10-20мл или 0,1% р-р перлингалита - 10-20 мл на 200 мл изотонического р-рахлорида натрия с начальной скоростью 10 мкг/мин с постепенным увеличением на 10 мкг/мин каждые 3-5 мин до достижения эффекта под контролем АД - не допускается его падение ниже 90 мм рт ст (при разведении 1 ампулы - 10 мл 0,1% р-ра изокета или перлингалита в 200 мл изотоночческого р-ра хлорида натрия в 1 капле содержится 2,5 мкг препарата).
7) При развитии отёка лёгких при гипертоническом кризе (ГК) полезно дополнительное введение эналаприла 0,5-1 мл (0,625-1,25 мг) в/в струйно.
8) Нитропруссид натрия 0,1-2 мкг/кг/мин (50 мг препарата разводят в 200-400 мл 5% р-ра глюкозы) особенно показан при резистентной гипертонии.
9) При сохранении признака отёка на фоне стабилизации гемодинамики с целью уменьшения каппилярно-альвеолярной проницаемости возможно в/в введение глюкокортикоидов:
преднизолон 30-90 мг, дексаметазон 4-12 мг.
10) Бронходилататоры (теофиллин) в целом не показаны для лечения отёка лёгких (дают аритмогенный эффект). Единственная ситуация, когда допускается их применение в уменьшенных дозах (2,4% р-р эуфиллина 5 мл в/в медленно) - развитие вторичного бронхоспазмас присоединением сухих хрипов. С этой же целью могут быть использованы ингаляционные бетта2-агонисты.
11) Если, несмотря на проводимую оксигенотерапию 100% кислородом со скоростью 8-10 л/мин через маску и адекватное использование бронходилататоров, напряжение кислорода остаётся 60 мм рт ст и ниже, показан перевод на искусственную вентиляцию лёгких (ИВЛ):
- лишь при отсутствии современных вазодилататоров возможно применение 5% пентамина по 0,5-1 мл в/в медленно под строгим контролем АД либо 2,5% р-ра бензогексония по 1-2 мл в/в медленно на 20 мл изотонического раствора.
- в исключительных случаях, когда невозможно проведение эффективное терапии, допустимо кровопускание в объёме 300-500 мл.
- введение сердечных гликозидов (дигоксин 1 мл - 0,25 мг в/в струйно) оправдано лишь на фоне тахиформы фибрилляции предсердий.
При отёке лёгких на фоне низкого АД:
обязательным компонентом терапии является в/в капельное введение негликозидных инотропных средств и вазопрессоров :
►добутамин 2,5-15 мкг/кг/мин (выпускается во флаконах по 250 мг)
► и/или допамин (дофамин) 2,5-20 мкг/кг/мин (при разведении 5 ампул, или 25 мл, 0,5% р-ра отечественного дофамина в 1 капле содержится 27,8 мкг активного вещ-ва).
► при тяжёлой гипотонии - 0,2% р-р норадреналина 1-2 мл на 400 мл 5% р-ра глюкозы в/в капельно со скоростью 0,5-16 мкг/мин.
► параллельное введение нитратов допустимо лишь после возрастания уровня АД выше 90 мм рт ст.
► дополнительно могут быть использованы глюкокортикоиды - преднизолон 60-90 мг в/в струйно, дексаметазон 4-2 мг.
Таблицы и схемы:




Дополнительные ссылки:
Метки: отёк лёгких неотложное состояние первая помощь неотложная помощь |
Процитировано 1 раз
Программа по нормальной физиологии человека. |
Отличная программа. Всё наглядно показано. Как работают Na/K-каналы, как передаётся импульс, работа мышечной, нервной, дыхательной, эндокринной сис-м. Если хорошо знаете английский,то вообще идеально.


|
Процитировано 1 раз
Российские и американские ученые открыли нового возбудителя боррелиоза |
Группа ученых из России и США выявила и описала новую бактериальную инфекцию, которая переносится клещами. Способность бактерии Borrelia miyamotoi, открытой в конце прошлого века американскими исследователям, вызывать заболевания людей, была доказана их российскими коллегами.
Исследование российско-американской научной группы опубликовано в журнале Archive of Emerging Infectious Diseases (официальное издание Центров контроля и профилактики заболеваний США).
В публикации описывается 46 случаев заболевания, выявленных у жителей Свердловской области специалистами екатеринбургской Городской клинической больницы номер 33. Все пациенты обратились за медицинской помощью после укусов иксодовых клещей с симптомами, характерными для клещевого боррелиоза. У 6 пациентов было отмечено развитие возвратной лихорадки – приступов, повторяющихся с различными интервалами в течение длительного времени.
Лабораторные исследования, проведенные в московском ЦНИИ эпидемиологии группой специалистов под руководством Александра Платонова, показали, что заболевания екатеринбуржцев были вызваны бактерией Borrelia miyamotoi – микробом, родственным возбудителю болезни Лайма Borrelia burgdorferi.
Бактерия Borrelia burgdorferi была впервые обнаружена эпидемиологом из Йельского университета Дюрлэндом Фишем (Durland Fish) в 1995 году в Японии. Несколькими годами позже Фиш выявил этого микроба у иксодовых клещей, обитающих в Северной Америке. Однако, по словам ученого, в течение длительного времени оставалось неизвестным, представляет ли новая бактерия опасность для человека: Национальные институты здоровья США отказывались финансировать соответствующее исследование. Этот пробел был заполнен усилиями российских ученых.

Исследование российско-американской научной группы опубликовано в журнале Archive of Emerging Infectious Diseases (официальное издание Центров контроля и профилактики заболеваний США).
В публикации описывается 46 случаев заболевания, выявленных у жителей Свердловской области специалистами екатеринбургской Городской клинической больницы номер 33. Все пациенты обратились за медицинской помощью после укусов иксодовых клещей с симптомами, характерными для клещевого боррелиоза. У 6 пациентов было отмечено развитие возвратной лихорадки – приступов, повторяющихся с различными интервалами в течение длительного времени.
Лабораторные исследования, проведенные в московском ЦНИИ эпидемиологии группой специалистов под руководством Александра Платонова, показали, что заболевания екатеринбуржцев были вызваны бактерией Borrelia miyamotoi – микробом, родственным возбудителю болезни Лайма Borrelia burgdorferi.
Бактерия Borrelia burgdorferi была впервые обнаружена эпидемиологом из Йельского университета Дюрлэндом Фишем (Durland Fish) в 1995 году в Японии. Несколькими годами позже Фиш выявил этого микроба у иксодовых клещей, обитающих в Северной Америке. Однако, по словам ученого, в течение длительного времени оставалось неизвестным, представляет ли новая бактерия опасность для человека: Национальные институты здоровья США отказывались финансировать соответствующее исследование. Этот пробел был заполнен усилиями российских ученых.

|