-Рубрики
- Лазерное варикоз (13)
- Варикоз лазером (12)
- Варикоз на ногах (12)
- Лечу варикоз (11)
- Варикоз домашних (11)
- Половой варикоз (11)
- Как лечить варикоз (10)
- Варикоз ног отзывы (10)
- Варикоз вен на ногах (10)
- Варикоз ли (10)
- Варикоз нижних конечностей (10)
- Лечение варикоза (9)
- Клиника варикоза нет (9)
- Варикоза купить (8)
- Вены варикоз (8)
- Варикоз симптомы (8)
- Мазь от варикоза (8)
- Можно ли при варикозе (8)
- Варикоз малого таза (8)
- Операция на ноги варикоз (8)
- Варикоз (8)
- Варикоз вены ноги (7)
- Компрессионные варикоз (7)
- Лечение варикоза вен (7)
- Лечение варикоза на ногах (7)
- Варикоз малого (7)
- Варикоз таза (6)
- Варикоз народными (6)
- Варикоза отзывы (6)
- Варикоз вен на ногах лечение (6)
- Варикоз операция (6)
- Лекарство от варикоза (6)
- Варикоз фото (6)
- Средства от варикоза (6)
- Варикоз препараты (6)
- Вены на ногах лечение варикоза (5)
- Удаление варикоза (5)
- Варикоз вен (5)
- Варикоз домашних условиях (4)
- Варикоз при беременности (4)
- При варикозе можно (4)
- Варикоз конечностей (4)
- Вены варикоз лечение (3)
- Варикоза цена (2)
- Массаж при варикозе (2)
- Варикоз у женщин (1)
-Поиск по дневнику
-Подписка по e-mail
-Статистика
Аналоги Детралекса при варикозе - российские и зарубежные заменители, цены |
Дешевые аналоги Детралекса
Детралекс – лекарственный препарат, применяемый при различных сосудистых патологиях, в том числе для лечения варикозного расширения вен и венозной недостаточности нижних конечностей. Его эффективность подтверждена практикой, единственный недостаток таблеток – высокая цена, объясняемая тем, что препарат производится во Франции и оттуда экспортируется в Россию. Поэтому многих жителей нашей страны интересует, можно ли использовать аналоги Детралекса при варикозе. На российском аптечном рынке появился широкий ассортимент лекарств, являющихся аналогом Детралекса в таблетках – как отечественного, так и импортного производства, реализуемых по более низкой стоимости, но обладающих сходным с ним терапевтическим эффектом. Для покупателей важно, велико ли различие между оригинальным препаратом и его аналогами.
Что такое Детралекс
Детралекс – препарат венотонического действия в форме таблеток. Отпускается без рецепта. Средняя стоимость одной пачки варьируется от 650 до 1300 рублей, в зависимости от количества пилюль в ней (30 или 60 штук). Срок хранения – 4 года от даты выпуска, указанной на упаковке. Активными компонентами в составе Детралекса являются диосмин (90%) и гесперидин (10%) – вещества растительного происхождения. Лекарство обеспечивает уменьшение растяжения вен и снижение проницаемости капилляров, способствуя улучшению сосудистого тонуса и снятию отека.
Учитывая фармакологических свойства препарата, его следует применять при варикозном расширении вен на ноге. Суточная доза составляет 2 таблетки, которые принимаются по одной в обеденное и вечернее время, за едой, и запиваются половиной стакана воды. Длительность приема составляет от 2 до 3 месяцев, его нужно повторять ежегодно.
К числу противопоказаний относится индивидуальная непереносимость, а также возраст до 18 лет, беременность и кормление грудью. Детралекс хорошо переносится пациентами, но в редких случаях возможны побочные действия:
- Головокружение,
- Чувство слабости, усталости,
- Тошнота, рвота, нарушение стула (диарея, запор),
- Кожные высыпания, зуд.
В этом случае следует прекратить прием таблеток и обратиться за консультацией к лечащему врачу, который уменьшит дозировку или заменит препарат на один из аналогов.
Аналоги
Узнав цену Детралекса, многие покупатели задают вопрос: можно ли заменить этот препарат при варикозе на аналог, обладающий сходными терапевтическими свойствами, но стоящий дешевле. Такие средства существуют, и их можно разделить на три группы:
- Полные аналоги, или дженерики Детралекса,
- Частичные аналоги,
- Препараты, обладающие похожими терапевтическими характеристиками.
Один из самых эффективных российских аналогов Детралекса – относительно недорогой препарат Венарус, который состоит из тех же активных веществ – диосмина и гесперидина в той же дозировке, но обработанных по другой технологии. Он применяется при аналогичных показаниях – венозная недостаточность и варикозное расширение вен.
Главным плюсом средства является цена – поскольку Венарус производится российскими фармацевтами, она гораздо ниже, чем стоимость Детралекса. Упаковка в 60 таблеток стоит 900 рублей против 1300 рублей такого же количества французского лекарства. Отечественный продукт оказывает побочные эффекты, сходные с нежелательными эффектами Детралекса, но проявляющиеся реже. Из недостатков аналога можно назвать большее количество времени, необходимое для наступления действия. Результаты становятся заметны лишь через три недели после начала употребления таблеток, а для закрепления положительного эффекта их необходимо принимать не менее трех-четырех месяцев. Во всем остальном отечественный заменитель Детралекса ничем не уступает оригинальному препарату.
Нормовен – еще одни заменитель Детралекса, выпускаемый в Украине и предназначенный для перорального применения взрослыми при венозной недостаточности нижних конечностей и варикозном расширении вен. Препарат улучшает микроциркуляцию крови, снижает хрупкость капилляров, укрепляет стенки венозных сосудов. Одна таблетка содержит 450 мг диосмина и 50 мг гесперидина. Дозировка составляет 2 таблетки в сутки, принимаемые в два приема во время еды.
Возможна побочная реакция со стороны пищеварительного тракта: тошнота, рвота, диарея запор. Прямым противопоказанием является детский возраст, беременность, лактация, а также индивидуальная непереносимость составных компонентов.
Курс лечения аналогами назначается врачом индивидуально. Цена отпуска в аптеках России – от 300 до 500 рублей за упаковку, включающую 30 и 60 таблеток соответственно.
К частичным аналогам Детралекса можно отнести Флебодиа 600 – таблетированный препарат французского производства, который назначается при:
- Варикозе вен нижних конечностей,
- Хронической венозной недостаточности,
- Повышенной хрупкость капилляров,
- Нарушении микроциркуляции крови в сосудах ног,
- Недостаточном лимфооттоке в ногах.
Основное действующее вещество Флебодиа – диосмин. Одновременно с венотонизирующим эффектом, таблетки разжижают кровь, улучшая кровоток и способствуя ликвидации застойных явлений. В результате предотвращается образование тромбов – плотных кровяных сгустков, способных перекрыть сосудистый просвет и вызвать закупорку сосуда.
При варикозе вен дозировка препарата составляет одну таблетку в день. Пить необходимо за полтора часа до еды, так как переваривание пищи затрудняет всасывание активного вещества. Лучше всего делать это утром, натощак. Запивать следует достаточным количеством воды – не менее половины стакана.
На продолжительность курса влияет степень развития варикоза. На начальном этапе достаточно двух-трех месяцев, когда варикоз достиг стадии, на которой начинается образование трофических язв на поверхности кожного покрова, терапию следует продолжать не менее полугода. Курс необходимо проходить ежегодно.
Побочные действия крайне редки, но могут выражаться в:
- Аллергии,
- Головной боли,
- Проявлениях диспепсии.
Противопоказания к употреблению Флебодиа предполагают:
- Индивидуальную непереносимость,
- Возраст моложе 18 лет,
- Кормление младенца грудью.
Приобрести препарат можно по рецепту. Цена Флебодиа 600 достаточно высока и варьируется в пределах от 400 до 700 рублей за один 15-штучный блистер и от 700 до 1750 – за 30-штучный.
Также частичным аналогом Детралекса является Вазокет (Германия), в состав которого также входит диосмин. Обладая практически полным сходством с Флебодиа, он гораздо ниже по стоимости – от 630 до 840 рублей за упаковку в 30/50 таблеток.
Среди препаратов сходного действия можно назвать швейцарское средство Венорутон, содержащее гидроксиэтилрутозиды – активные вещества, обладающие ангиопротекторным и флеботонизирующим действием на вены и капилляры. Принимается по 1 капсуле в сутки. Отпускная цена в России – 615 рублей за 50 штук.
В список самых дешевых аналогов Детралекса входят:
- Троксевазин – болгарский препарат, выпускаемый в капсулах по цене 400 рублей за 50 штук. Обладает противовоспалительным и болеутоляющим действием, снимает отечность,
- Венозол (БАД), Россия. Стоимость – 340 рублей за 36 таблеток. Назначается при отечности, синюшности, болях и судорогах в ногах, а такжеи при подготовке к оперативному вмешательству по поводу варикоза,
- Троксерутин, капсулы (Россия). Цена – 210 рублей за упаковку объемом в 30 штук. Медикамент относительно безопасен. Побочные действия редки. Имеет средневыраженный кроверазжижающий эффект, поэтому при патологиях, способных вызвать кровотечение (язва желудка и двенадцатиперстной кишки), а также при беременности разрешено принимать этот аналог только под наблюдением врача.
Выбор венотоников, способных полностью или частично заменить Детралекс, достаточно широк. Цены аналогов вполне демократичны, и у покупателей есть возможность заменить препарат любым из упомянутых препаратов, предварительно обсудив этот вопрос с лечащим врачом.
|
Прием хирурга-флеболога в августе, Поликлиника Медицинский Комплекс, Липецк |
Прием хирурга-флеболога в августе
Уважаемые посетители! 02.08.2019г. в ООО «Медицинский комплекс» будет вести прием хирург-флеболог, торакальный хирург, врач УЗД Клиники лазерной хирургии «Варикоза нет» г. Воронеж - Савельев Вячеслав Владимирович.
Стоимость приема - 2000 рублей.
Запись по телефону: 23-05-95, 23-06-07, 8-905-680-25-45.
Опубликовано: 26 июля 2019 г.
|
Варикоз внутренних вен нижних конечностей симптомы, варикоз глубоких вен нижних конечностей симптомы и лечение |
Варикоз внутренних вен нижних конечностей симптомы, симптомы варикоза на ногах у мужчин и женщин
Нажмите, чтобы отменить ответ. Если патология развивается только в одной ноге, ее размеры начинают резко отличаться от размеров здоровой конечности. Вы активный, деятельный человек. На начальных этапах течения болезни часто пациенты не отдают должного значения заболеванию, списывая это на усталость. Если вышеперечисленные способы лечения не дают результат, безоперационное лечение варикоза саранск врач назначает проведение классической флебэктомии.
Отмечается, что после нахождения некоторое время ног в горизонтальном положении, описанная симптоматика на некоторое время стихает, что бы потом, при переходе в вертикальное состояние, снова возобновиться ортостатическая круралгия. Визуально распознать опасность и начать принимать соответствующие лекарства невозможно. Болезнь может затрагивать все глубокие вены, находящиеся в организме человека, в том числе и те, гель что располагаются в области малого таза. Чаще всего подобным изменениям подвергаются вены стоп и голени.
Также можно ознакомиться с приведенными ниже профилактическими мероприятиями и не допустить у себя развития болезни. Зачастую варикозные изменения глубоких вен образуется вследствие долгой хирургической операции обширной области. Уже при поверхностном взгляде на конечности, наличие вен с расширенным просветом обращает на себя внимание. Спасибо большое за хорошую и познавательную статью.
Варикоз глубоких вен нижних конечностей симптомы и лечение
Варикоз внутренних вен нижних конечностей симптомы
Появляется тупая боль распирающего характера в икроножных мышцах. Можно ли делать LPG массаж при варикозе Есть ответ врача. Используют очищенные от зелёной шкурки плоды. Врач направляет пациента на дуплексное сканирование для обследования стенок сосудов, выявления наличия тромбов, а также неправильного развития.
Инновационный метод лазерного лечения отличается малой травматичностью, использованием местной анестезии вместо общего наркоза, отличным косметическим эффектом, быстрым реабилитационным периодом. Створки клапанов на начальных этапах заболевания ещё сохранены, но полного смыкания просвета сосуда с их помощью уже не происходит. Это наиболее радикальный способ борьбы с варикозом.
Следует изучить профилактические меры и по возможности применять их в своей жизни. Поразительное открытие в истории медицины. Больные ощущают тяжесть в нижних конечностях. Перекрытие просвета крупного венозного сосуда растущей опухолью из соседних органов, может так же вызвать варикоз, с нехарактерной для этого заболевания локализацией.
Все про варикоз глубоких вен нижних конечностей симптомы и лечение
Для лечения варикоза внутренних вен нижних конечностей применяются народные средства. Как правило, это касается заболеваний внутренних половых органов простатит у мужчин и воспаление придатков у женщин. Варикоз внутренних вен не возникает беспричинно. Под внутренним варикозом подразумевают чрезмерно раздутые узловатые вены, которые часто образуются на нижних конечностях и скрываются на небольшой глубине под поверхностью кожи. Клапаны определяются преимущественно в венах нижних конечностей.
При пальпации кожа конечностей холодная. Если же присутствуют такие симптомы, как правило, это свидетельствует о воспалении или тромбировании глубокой вены. Внутренний варикоз на ногах, симптомы которого неизменно прогрессируют при отсутствии лечения, варикоз на животе вены переходит дальше в третью стадию своего развития. Симптомы проявляются по ходу прогрессирования болезни.
Признаки варикоза вен на ногах первые симптомы у женщин мужчин глубоких вен
Внутренний варикоз на ногах симптомы лечение внутренних вен нижних конечностей
Особенно это белье эффективно, если заболевание находится еще на ранней стадии. Как подобрать компрессионное белье при варикозе. После этого, больному предлагается пройтись на месте или по комнате. Ваш e-mail не будет опубликован. Используют специальные утягивающие колготы, позволяющие поддерживать сосуды в тонусе и уменьшать возможность образования выпячивания и узлов.
Симптомы варикоза на ногах у мужчин и женщин
Анатомические особенности системы вен позволяют развиваться варикозным проявлениям в трудно визуализированных местах. Они могут не только вызывать подобные жалобы и местные изменения, но и опосредованно, за счёт снижения двигательной активности и других механизмов, способствовать возникновению варикоза. Лечебные меры при варикозе проводят консервативно и оперативно.
Пускай кровь равномерно поступает, без никаких застоев. Мелкие раны и ссадины заживают очень долго, переходя постепенно в язвенные дефекты. Последний жгут фиксируется в подколенной области. Может появляться до проявления яркой клинической симптоматики варикоза вен, но чаще всего возникает уже при явлениях выраженных нарушений оттока венозной крови.
Это приводит к повышению давления внутри сосудов и развитию варикоза уже в раннем детском возрасте, с появлением первых физических нагрузкок. Для предупреждения варикоза желательно уделять внимание состоянию сердечной мышцы. Насколько эффективно лечение варикоза магнитотерапией.
Внутренний варикоз вен симптомы и признаки заболевания
Лечение, а также диагностика проводится лечащим врачом, обычно флебологом. Способ достаточно радикальный, но позволяет полностью устранить проблему. Проконсультировалась у флеболога, чем опасен варикоз на ногах он мне Флебофу назначил. При беременности набираете лишний вес и даете дополнительную нагрузку на нижние конечности. Польза и вред чеснока для здоровья организма человека.
Внутреннее варикозное расширение вен
Итого, в целом курс лечения займет до полутора месяцев. Процесс заживания очень длительный, язвы легко открываются даже после небольшого повреждения. При дальнейшем развитии недуга увеличивается частота возникновения болевых ощущений, они становятся ноющими и тупыми.
Важно понимать, что их применение, большей частью, направлено на снятие симптомов осложнений, в частности тромбофлебита, а не на лечение основного заболевания. Человек испытывает ощущения отечности в нижних конечностях, более точная локализация которых зависит от того, какие именно сосуды повреждены. Можно использовать палец, а можно наложить не тугой, венозный жгут.
- Как вовремя понять и определить симптомы варикоза глубоких вен нижних конечностей.
- Так, можно сбросить лишний вес, отменить прием гормональных препаратов или стабилизовать гормональный фон, избавиться от вредных привычек, отказаться от чрезмерных физических нагрузок и проч.
- Следует помнить, что лечение народными средствами лучше сочетать с медикаментозным лечением, назначенным доктором.
Внутренний варикоз может поражать не только ноги, но и затрагивать другие глубокие вены. Нормовен инструкция по применению препарата, цена, отзывы, аналоги. На четверть часа рекомендуется приложить лед.
Частые мелкие внутрикожные кровоизлияния делают пигментацию более насыщенной за счёт выпадения гемосидерина пигмент крови. Поделитесь своим мнением Имя Почта Сайт. Варикоз у мужчин Да, в принципе, так же и проявляется.
До момента проведения процедуры больного направляют на ультразвуковое исследование и цветовое дуплексное сканирование сосудов. Чем раньше будет выявлена болезнь, тем проще ее лечить и тем выше шансы на полное излечение. Если не приступить к лечению, болезнь может закончиться летальным исходом. Когда язвы находятся в воспаленном состоянии, они являются источником сильных болей.

- Для здорового организма это неопасно, но при патологиях возможны осложнения.
- На ноги приходится дополнительная нагрузка, стенки сосудов не выдерживают.
- Не стоит принимать обезболивающие препараты для снятия боли и дискомфорта, ведь это только позволит на непродолжительное время купировать симптом, пока болезнь будет развиваться.
- Обильное кровотечение может спровоцировать большую кровопотерю и смерть пациента.
- Появляется отёк стоп пастозность с распространением на нижнюю треть голени в сопровождении зуда кожи в проекции поражения.
- Болезнь проявляется одинаково, только приходят к нему мужчины и женщины разными дорогами.
|
Профилактика варикоза (варикозного расширения вен нижних конечностей) |
Профилактика варикоза (варикозного расширения вен нижних конечностей)
При первых симптомах варикоза (хронической венозной недостаточности) целесообразно настойчиво проводить профилактические мероприятия для предотвращения прогрессирования варикоза (варикозного расширения вен нижних конечностей): при длительных статичных нагрузках в повседневной жизни (работа сидя или стоя) периодически двигаться, давать дозированную нагрузку на мышцы нижних конечностей, подниматься на носки, энергично ходить (можно на месте). Это способствует усилению венозного оттока и профилактике венозной недостаточности. При этом рекомендация врачей-флебологов такова: если у вас есть склонность к варикозному расширению вен или уже проявились первые признаки заболевания в виде тяжести и усталости в ногах, ни в коем случае не запускайте болезнь. Вовремя проходите обследование и придерживайтесь рекомендации врачей.
Полезные советы по сохранению здоровья вен
- Ведите активный образ жизни.
- Избегайте тяжелых (статичных) физических нагрузок.
- Не злоупотребляйте солнцем и горячими ваннами.
- Не курите. Смолы и никотин, содержащиеся в табаке негативно действуют на сосуды, в том числе на вены.
- Не носите тесного нижнего белья, тугих ремней и поясов.
- Не скрещивайте ноги, когда сидите.
- Не злоупотребляйте спиртным.
Может способствовать устранению тяжести и боли в ногах и уменьшению растяжимости вен и венозного застоя
Имеются противопоказания. Перед применением ознакомьтесь с инструкцией.
Все права защищены. Krka, tovarna zdravil, d. d., Novo mesto
|
Сосудистые звездочки, Cайт хирурга-флеболога Лукьяненко Михаила Юрьевича ибирск |
Сосудистые звездочки
 «Сосудистые звездочки» или «сосудистые сеточки» это частая косметическая проблема для многих женщин, особенно в молодом возрасте. Нередко появление «сосудистых звездочек» носит лишь косметический характер, однако это может свидетельствовать о более серьезных изменениях в венозной системе — варикозной болезни и внешние изменения являются лишь «верхушкой айсберга» В первом случае микросклеротерапия будет иметь более выраженный и продолжительный эффект, а при наличии варикозной болезни лечение необходимо начинать с устранения более значительных нарушений и лишь после улучшать внешний вид. Именно поэтому перед проведением микрослеротерапии необходимо проведение ультразвукового дуплексного сканирования вен, которое позволит выявить более глобальные изменения.
«Сосудистые звездочки» или «сосудистые сеточки» это частая косметическая проблема для многих женщин, особенно в молодом возрасте. Нередко появление «сосудистых звездочек» носит лишь косметический характер, однако это может свидетельствовать о более серьезных изменениях в венозной системе — варикозной болезни и внешние изменения являются лишь «верхушкой айсберга» В первом случае микросклеротерапия будет иметь более выраженный и продолжительный эффект, а при наличии варикозной болезни лечение необходимо начинать с устранения более значительных нарушений и лишь после улучшать внешний вид. Именно поэтому перед проведением микрослеротерапии необходимо проведение ультразвукового дуплексного сканирования вен, которое позволит выявить более глобальные изменения.
Суть микросклеротерапии — введение в самые мелкие вены («сосудистые звездочки») препарата который особым образом взаимодействует с венозной стенкой. Благодаря чему в дальнейшем происходит ее «склеивание», и ток крови в этом участке прекращается. В зависимости от калибра вены выбирается концентрация препарата и его форма (возможно применения микропенной методики).
Нажмите для просмотра
Процедура проводится в горизонтальном положении, длительность зависит от распространенности процесса. Для проведения процедуры используются сертифицированные препараты и тончайшие иглы. Благодаря этому микросклеротерапия практически безболезненна, лишь иногда появляется легкое жжение по ходу вены, которое быстро проходит. «Звездочки» пропадают во время введения препарата, но спустя несколько минут вновь появляются, по ходу вен возникает кожная реакция — отек кожи, покраснение и образование волдырей как от крапивы. Эти явления исчезают через несколько часов.
Через сутки после процедуры в местах уколов могут возникнуть синяки которые постепенно проходят, а вместе с ними исчезают и звездочки. Непосредственно после процедуры одевается компрессионный трикотаж (обычно чулки) и носится в течении 3 суток непрерывно, а затем в среднем в течении 2 месяцев. Следующая встреча с флебологом происходит через 2 недели. Если необходимо проводятся дополнительные сеансы микросклеротерапии (дополнительной оплаты не требуется). Косметический результат микросклеротерапии достигается обычно через 1-2 месяца, после окончания курса лечения. Применение микросклеротерапии, как правило, приводит к полному исчезновению венозной сетки.
Однако иногда этот процесс затягивается. Возможно появление негативных явлений, таких как гиперпигментация (временное потемнение кожи в области звездочек) и меттинг (мелкая сосудистая дымка на месте удаленной «звездочки»). Как правило, все эти явления проходят через 3-4 месяца, редко дольше. Учитывая эти особенности микросклеротерапию рекомендуется проводить осенью, зимой и ранней весной, чтобы к летнему сезону достигнуть наилучшего косметического результата.
Необходимо знать, что микросклеротерапия не гарантирует того, что сосудистая сетка не появится вновь в других местах. Микросклеротерапия является процедурой улучающей внешний вид и не имеет никакого лечебного эффекта, а значит успешное ее проведение не гарантирует от появления новых сосудистых образований. С целью профилактики появления телеангиоэктазий необходимо отказаться от гормональных контрацептивов, принимать венотоники и носить легкий компрессионный трикотаж
|
Операция на варикоз цены, операция на варикозное расширение вен на ногах цены последствия отзывы виды |
Операция на варикоз цены, клиника доктора валихновского (медицинский центр )
Показания к операции
Анестезию подобрали идеально, малышка сразу после окончания операции пришла в себя. При соблюдении компрессионного режима риск развития осложнений минимальный. Хирургическое вмешательство противопоказано при беременности, особенно в поздние сроки. Ну что сказать, пережила, варикоза лечение выжила и очень довольна.
Длительность операции зависит от состояния пациента, особенностей поражения сосудов и вида оперативного вмешательства. Очень переживали, но знали, что это задание под силу Валихновскому. При помощи операции эндовазальной лазерной коагуляции эффективно устраняется варикозное расширение вен любой распространенности и локализации. Благодаря такой процедуре больной не вспоминает о своей проблеме уже на следующий день. Эндовазальная операция проводится под контролем ультразвуковой допплерографии.
Это зависит от самого оборудования, квалификации работников и дополнительных услуг, включенных в эту цену. После процедуры на ногу надели утягивающие чулки, чтобы равномерно распределить нагрузку и заставили ходить по палате. Гастроэнтерология Гастроэнтеролог. Данный метод наиболее щадящий, но для получения стойкого эффекта следует провести несколько процедур и потребуется около шести месяцев для реабилитации. Лечение варикоза вен лазером пользуется особой популярностью благодаря короткому реабилитационному периоду, как избавиться от варикоза отсутствию боли и минимальному риску осложнений.
Затем, если не будет осложнений, врач разрешить снимать лечебное бельё на ночь. Такое воздействие осуществляется без разрезов кожи, а растянувшийся участок вены удаляется через тонкий прокол. Если объем патологически измененной ткани большой, то применяют технику, подразумевающую надреза.
Клиника Доктора Валихновского (Медицинский центр )
Операции при варикозе бывают любой сложности. Со временем все прошло, рецидивов болезни не было. Достигая проблемного очага, световод расплавляет стенки сосуда под действием тепла.
Операция на варикоз уфа
На коже остаются следы от проколов, которые со временем становятся практически незаметны. На предварительной консультации с врачом пациент отвечает на все необходимые вопросы и проходит осмотр, чтобы специалист смог решить, поможет ли в этом случае лазерное лечение варикоза, и нужно ли оно вообще. Работа в Valikhnovski MD построена на высочайших медицинских стандартах, а также протоколах лечения. Медицинскую практику Valikhnovski MD ведет под эгидой Европейской ассоциации неотложной медицины, Европейской ассоциации пластических и реконструктивных хирургов.
Как показала многовековая практика, этим варикоз не излечишь. После стриппинга вен забыла, что такое дикая боль в конечностях. При чрескожной коагуляции сосуды нагреваются и спаиваются.
- Например, неправильно подобранный способ лечения может спровоцировать опасные осложнения при сахарном диабете, острых инфекциях и иммунодефицитных состояниях.
- Более подробно об операции Флебэктомии Вы можете прочитать в этой статье.
- Флебэктомия может проводиться как для всей вены, так и для ее участка.

Этот метод стоит гораздо больше, чем деньги. Остальные разрезы делаются под крупными венозными узлами. На правой ноге висела целая гроздь венозных шишек. СтопВарикоз Варикозное расширение вен - профилактика и лечение. Вначале удаляются сосуды большого диаметра, а затем при помощи чрескожной методики лечатся мелкие сосудистые сеточки.
Цены услуг могут незначительно меняться. Специалисты клиники проводят лечение различных заболеваний в области гинекологии, стоматологии, психиатрии, дерматологии. Перед процедурой больному следует пройти стандартное обследование, новая мазь от варикоза которое позволит правильно выбрать метод лечения. Точное расположение проблемной области можно обнаружить при помощи дуплексного сканирования.
Лазерное лечение варикозной болезни имеет массу существенных преимуществ перед прочими методами хирургического вмешательства. После оперативного лечения в реабилитации нуждаются пациенты, которым проводилась флебэктомия. Нога сильно болела, ее выкручивало, особенно по ночам, она быстро уставала при нагрузках.
Клиники и цены
Сама операция всегда начинается с проведения разреза в паху. Операция на варикозное расширение вен на ногах проводится по показаниям. Если медикаментозное лечение не дает результата в борьбе с варикозом, то необходима операция. На сегодняшний день клиники могут предложить пациентам несколько принципиально разных операций, направленных на лечение варикоза на ногах.
Лечение варикоза в Уфе клиники и цены
Но это осложнение полностью исключается у квалифицированного специалиста. Используются уникальные методики лечения некоторых распространенных патологий. После удаления вен на ногах необходимо обеспечить определенное сдавливание, подвергнутой лечению ноге.
Небольшой дискомфорт был только когда вводили инструмент в вену. Метод лечения варикоза на ногах, суть которого заключается в воздействии на внутреннюю поверхность сосудов лазерным облучением. Затем чулок можно снимать на ночь в горизонтальном положении.
Операция варикозного расширения вен нижних конечностей
Удаление варикоза лазером начинается с выбора флебологом подходящего пациенту режима излучения. Цены на компрессионный трикотаж также не маленькие и экономить на нем не стоит. Как видно цены в клиниках разные.
Через некоторое время после процедуры пациент может отправляться домой. Обычно уже спустя час после проведения операции пациент может отправляться домой. Отток крови осуществляется через глубокие вены. На первом этапе флеболог совместно со специалистом по ультразвуковой диагностике проводит маркировку и отмечает на пораженном участке тела пациента расположение всей пораженной варикозом части вены.
Операция на варикозное расширение вен на ногах цены последствия отзывы виды
Хотя, как и для любого другого вида медицинских услуг, существует установленная цена лазерной коагуляции вен. Спустя месяц тяжесть пропадает окончательно вместе с болевыми ощущениями. Мощность и длительность воздействия, контроль температуры настраиваются автоматически, что позволяет свести риск побочных эффектов к минимуму. Метод заключается в том, что вену со всеми ее узлами растягивают, вводя в просвет специальный зонд, а потом вытягивают наружу через небольшой разрез на коже. Медицинский центр Центр флебологии и лазерной хирургии имеет одно отделение, недорогие мази от варикоза расположенное в пределах Уфы.
- Рекомендованы ежедневные пешие прогулки.
- За время существования центра он заслуженно приобрел репутацию медучреждения, которое соответствует всем мировым стандартам в сфере предоставления медуслуг.
- Запрещается заниматься на велотренажере, аэробикой или гимнастикой.
- Пожалуйста, обновите ваш браузер для корректного отображения страницы.


|
Прием врача-сосудистого хирурга в Ханты-Мансийске, Медицинские услуги, общее, RuVita |
Прием врача-сосудистого хирурга в Ханты-Мансийске
Прием ведет Франц Вадим Владимирович - врач сердечно-сосудистый хирург, кандидат медицинских наук.
Для записи на прием звоните по телефону: 8 (3467)34-25-34
|
Диета при варикозном расширении вен |
Диета при варикозном расширении вен. Что Можно есть, а что нельзя?
К такому заболеванию, как варикозное расширение вен, в большинстве своем, предрасположена прекрасная половина человечества. На развитие этой болезни влияют многие факторы, но сегодня речь пойдет не о причинах заболевания, а о том, какое должно быть питание при варикозе. Диета при варикозном расширении вен имеет большое значение, но самой диетой этот недуг не одолеть.
Однако, МедикФорум напоминает, что лечение должно быть комплексным, только все в комплексе — употребление соответствующих продуктов, определенные физические упражнения, лечение у врача-флеболога — поможет защитить ваши ножки и не усугубить болезнь. Когда заболевание находится в начальной стадии развития, очень важно не дать ему прогрессировать, потому что очень запущенная форма варикоза не поддается никаким методам лечения кроме хирургического вмешательства.
Кому угрожает варикозное расширение вен?
О профилактике этого заболевания нужно помнить тем, кто находится в группе риска:
• У кого существует наследственная предрасположенность;
• Кто имеет сидячую или стоячую работу, ведет малоподвижный образ жизни;
• Люди с лишним весом;
• Чья деятельность связана с тяжелыми физическими нагрузками;
• Люди, страдающие плоскостопием.
Диета при варикозном расширении вен
Такая диета призвана решать несколько задач. Употребляемые продукты должны содержать вещества, которые способны укреплять стенки кровеносных сосудов, делать их более эластичными, уменьшать вязкость крови, снижать избыточный вес, нормализовать работу желудочно-кишечного тракта.
Что можно и нужно употреблять в пищу при варикозе
1. Овощи и фрукты. Они имеют большое значение в питании при варикозной болезни и являются источником многих полезных веществ, а особенно витаминов, способствующих уменьшению отеков и укреплению стенок сосудов. В пищевом рационе обязательно должны присутствовать: болгарский перец, цитрусовые, капуста, киви, черная смородина, зелень (витамин C), черноплодная рябина, яблоки, помидоры, вишня, виноград (витамин P), морковь, облепиха, зеленый лук, петрушка, тыква, абрикосы (витамин A). Кроме того, пищевые волокна, содержащиеся в овощах и фруктах, способствуют бесперебойной работе желудочно-кишечного тракта.
2. Морепродукты должны присутствовать в меню обязательно. Морская капуста, нежирные сорта рыбы, крабы, креветки, кальмары, икра красной рыбы и другие дары моря богаты незаменимыми аминокислотами, микроэлементами, железом. Их употребление способно препятствовать тромбообразованию и повышает противосвертывающие свойства крови. К тому же, в них присутствует эластин и медь, которые способствуют укреплению стенок сосудов.
3. Молочные продукты и молоко. Полезно при таком заболевании коровье молоко, так как оно содержит микроэлементы, которые благотворно влияют на процессы свертывания крови и нормализуют скорость потока крови в сосудах. Но ни в коем случае не злоупотребляйте им. Кисломолочные продукты невысокой жирности очень полезны для улучшения пищеварения.
4. Мясные продукты и мясо. Рекомендуется употребление нежирных сортов – телятина, говядина, курица.
5. Очень полезно при варикозе употребление в пищу еще и таких продуктов, как овсяная каша, чеснок, лесные и грецкие орехи, мед, черный шоколад (не более 200 г в день), оливковое масло, горох, фасоль, корица, имбирь, семена подсолнечника.
Во избежание застойных явлений в тканях, необходимо употреблять не менее 6-8 стаканов жидкости в день. Пить воду нужно небольшими порциями на протяжении всего дня. Очень полезен при таком заболевании чай из листьев мяты.
Ограничения в питании при варикозном заболевании вен
Подходя к вопросу лечения и профилактики варикозного расширения вен комплексно, можно добиться хороших результатов, ваши ножки будут красивыми, здоровыми и с легкостью будут шагать по жизни.
Ранее эксперты рассказали, как бороться с целлюлитом, если есть варикоз.
|
Варикозное расширение вен на ногах симптомы стадии |
Варикозное расширение вен на ногах симптомы стадии
Предлагаем ознакомиться с темой: "варикозное расширение вен на ногах симптомы стадии" с комментариями от профессиональных медиков. Все свои вопросы вы можете задать, заполнив специальную форму после статьи.
| Видео (кликните для воспроизведения). |
Стадии варикозного расширения вен: симптомы, лечение, профилактика
Варикоз – недуг, который имеет несколько стадий течения, как и большинство других серьезных заболеваний. Каждая их них характеризует распространенность патологии и имеет свою клиническую симптоматику. Как распознать каждую стадию патологии и как ее лечить? Поговорим далее.
Разные специалисты по-разному выделяют стадии варикозного расширения вен, говоря о существовании трех или четырех стадий болезни. Более распространенной считается классификация, в соответствии с которой выделяются три стадии варикозной болезни:
| Видео (кликните для воспроизведения). |
Каждая стадия варикоза – это свой набор четко-выраженных симптомов и основных методов лечения.

Как показывает практика, распознать варикоз на начальных этапах бывает довольно непросто. Медики отмечают, что первая стадия болезни (стадия компенсации) у каждого человека длится разные промежутки времени: у кого-то несколько лет, а у кого-то – всего несколько месяцев. При этом совершенно не важно, сколько лет пациенту. Статистика свидетельствует о том, что варикозом страдают не только пожилые люди, но и совсем молодые юноши и девушки.
Если вовремя заподозрить неладное и выявить варикоз на первых порах, то можно не только значительно растянуть во времени процесс перехода болезни в следующую стадию, но даже полностью излечиться от недуга.
В 90% случаев на первой стадии патология не заявляет о себе выраженной, хорошо заметной и понятной симптоматикой. Общая картина заболевания в этот период неспецифична, основные симптомы — малозаметны и редки. При этом большую часть симптомов можно с легкостью перепутать с симптоматикой иных паталогических состояний.
Основные симптомы варикоза в легкой форме:
- чрезмерная утомляемость ног (нижние конечности «гудят» даже после незначительных физических нагрузок);
- ощущение жжения по ходу пораженных сосудов;
- частые судороги в икрах (особенно по ночам);
- болезненность вен (пока что не расширенных) во время пальпации;
- чувство распирания в ногах после напряженного сидячего трудового дня, длительного пребывания в положении стоя;
- отечность ног (в особенности – икр и ступней);
- синюшность кожи нижних конечностей;
- в более поздние сроки – появление сосудистой сетки.
Некоторые пациенты отмечают, что иногда симптоматика варикоза обостряется не только к вечеру или при интенсивных нагрузках, но и в знойную погоду.
У каждого человека варикоз заявляет о себе по-разному, своим «набором» симптомов, который может меняться от пациента к пациенту.
Если вы заметили у себя один или даже несколько симптомов начальной стадии варикозной болезни, стоит поспешить к врачу. Профессиональный специалист опровергнет ваши предположения или подтвердит диагноз, в случае необходимости – назначит комплексную диагностику и эффективные методы лечения для недопущения прогрессирования болезни.

При легкой форме варикоза чаще всего используются:
Венотоники. Аптечные крема и мази (Троксерутин, Троксевазин, Венитан, Гливенол), таблетки (Вазокет, Венарус, Детралекс), которые способствуют уменьшению отеков на ногах, снимают «тяжесть» в нижних конечностях, улучшают кровообращение, укрепляют стенки вен и капилляров, уменьшают болевой синдром. Наиболее популярный среди врачей препарат, который используется на начальных стадиях варикозной болезни – Гепариновая мазь. Последняя помогает справиться с отеками, улучшить циркуляцию крови, не допустить образование тромбов.
Полностью избавиться от проблем с венами с помощью местных средств и таблеток невозможно. В большинстве случаев они используются в профилактических целях, для уменьшения малоприятной симптоматики болезни.
Склеротерапия. Активно используется при варикозе на стадии компенсации. Обеспечивает быстрое восстановление истонченных венозных стенок, а также рассасывание воспаленных вен. Проводится процедура только профессиональным врачом, который с помощью тонкой иглы вводит лекарственный препарат в вену.
Озонотерапия. Применяется с целью склеивания стенок пораженных сосудов.
После сеансов озонотерапии и склеротерапии потребуется ношение специального противоварикозного трикотажа для усиления лечебного эффекта от проведенных процедур.
Все вышеописанные методы лечения требуют визита и консультации врача. Самостоятельно, без консультации специалиста, для улучшения состояния вен нижних конечностей и уменьшения негативной симптоматики болезни можно использовать:
- самомассаж ног;
- регулярные пробежки и занятия спортом (идеальный вариант для людей, страдающих варикозом – плавание);
- специальные крема с охлаждающим эффектом, помогающие снять усталость ног;
- ножные ванночки с морской солью.
В отличие от начальной имеет более выраженную симптоматику. В 90% случаев пациенты начинают бить тревогу и идут на консультацию к специалисту именно на этой стадии.
В этот период болезнь заявляет о себе целым набором малоприятных симптомов, которые имеют довольно серьезный характер. Несмотря на это, если человек обратился за помощью к специалисту, последний может помочь ему справиться с возникшей проблемой.
Основные симптомы варикоза на второй стадии – это:
- выраженный болевой синдром (больной ощущает сильные боли в нижних конечностях не только по вечерам, но и в любое другое время суток);
- постоянные болезненные судороги;
- отечность ног;
- появление видимых узлов на ногах синюшного оттенка;
- крупные вены становятся вздутыми, такими, которые выпирают из-под кожи;
- зуд и шелушение кожи в зоне поражения.
При обнаружении любых из вышеперечисленных симптомов следует незамедлительно обратиться к врачу-флебологу.

На стадии субкомпенсации врач может порекомендовать два способа лечения патологии (с учетом симптоматики, общей клинической картины, самочувствия больного).
Используется тогда, когда заболевание только начало заявлять о себе. При 2-й стадии варикозной болезни применяется точно такое же консервативное лечение, как и на первой – используются мази, гели местного действия с противовоспалительным и обезболивающим эффектом (Релиф, Флеминга, Троксевазин, Гепариновая мазь, Венен Тайсс гель), противоварикозный трикотаж (гольфы, колготы, чулки), утягивающие эластичные бинты, препараты, улучшающие процессы кровообращения (Анавенол, Венорутон, Троксерутин-Мик, Венолайф, Веногепанол).
Предусматривает проведение лазерной терапии или же радиочастотной коагуляции вен:
- Лазер — эффективное средство борьбы с варикозом. Данный метод лечения дает отличные результаты. Использование лазера помогает всего за несколько сеансов избавиться от малопривлекательных вздутых вен на ногах, сосудистого рисунка, улучшить состояние пациента. Основной недостаток этого метода лечения – риск образования рубцов.
- Радиочастотная коагуляция. Используется только в тех ситуациях, когда у больного определяется повреждение ствола малой или большой подкожной вены. По принципу воздействия данный метод лечения очень схож с лазеротерапией.
Оба метода лечения являются абсолютно безболезненными для пациента, крайне редко вызывают побочные реакции.
Наиболее сложная форма заболевания, при которой не заметить наличие проблем с венами и кровообращением в ногах просто невозможно. На стадии декомпенсации болезнь заявляет о себе:
- сильнейшей отечностью нижних конечностей;
- нарушением оттока венозной крови;
- образованием долго незаживающих трофических язв на ногах;
- сильной выпуклостью вен с частой закупоркой – тромбофлебитом.

На данной стадии болезни пациент постоянно жалуется на чрезмерную сухость кожи на ногах, на которой то и дело появляются трещинки различной глубины (как мелкие, так и глубокие).
Вышеописанная симптоматика характеризует довольно опасное для жизни пациента состояние, при котором медлить с визитом к врачу нельзя.

На стадии декомпенсации проводить консервативное лечение бессмысленно. Помочь больному может лишь оперативное вмешательство. Речь идет про флебэктомию. Операция представляет собой довольно сложное хирургическое вмешательство на нижних конечностях, во время которого проводится удаление пораженных вен. Важно заметить, что удаление «больных» вен не приводит к тяжелым последствиям для организма и нарушению кровообращения. Кровь, проходящая через удаленный сосуд, будет перераспределена на глубокие вены, которые быстро привыкнут к повышенной нагрузке.
Флебэктомия помогает не только улучшить отток крови от нижних конечностей, а также имеет выраженный косметический эффект – удаленный сосуд перестает виднеться и выпирать на поверхности кожи.
Как правило, в послеоперационный период больному назначается вспомогательное медикаментозное лечение, а также ношение противоварикозного трикотажа.
Относительно недавно при лечении варикоза третьей стадии стала использоваться новая методика – лазерная флебэктомия. В ходе вмешательства в больную вену вводится специальный зонд, разогревающий сосуд изнутри. Это приводит к его склеиванию. В результате кровь по вене перестает циркулировать. Вмешательство проводится с использованием местной анестезии, благодаря чему пациент не ощущает боли.
Как уже было сказано, некоторые источники и медики выделают не три, а четыре стадии варикоза. Последняя является наиболее опасной и сложной с точки зрения лечения формой данного заболевания, для которой характерна следующая симптоматика:
- постоянные интенсивные боли в нижних конечностях;
- ярко-выраженные, выпирающие вены, которые лопаются. На месте повреждения сосуда образуются ранки, часто превращающиеся в долгозаживающие язвы.
При четвертой стадии варикоза сильно страдают не только сосуды ног, но и кожа нижних конечностей. Она становится обезвоженной, чрезмерно сухой, на ней образуются микротрещинки различной глубины. Опасность последней стадии недуга связана с возможностью образования тромбов и развития такого опасного для жизни пациента состояния, как тромбофлебит.

Единственно возможный вариант лечения, который может применяться на последней стадии болезни – хирургическое лечение с последующим использованием лекарственных средств:
- мазей для снятия местного воспаления (например, Диклофенака);
- препаратов, разжижающих кровь (Индометацина и т.п.).
Помочь избавиться от варикоза первой и второй степени и снять его неприятную симптоматику может не только медикаментозное лечение, а также народные средства.
Для борьбы с болевым синдромом в нижних конечностях можно использовать:
Чесночные компрессы на ночь. Предварительно очищенный чеснок пропустить через мясорубку и смешать с небольшим количеством сливочного масла. Использовать полученную массу в виде компрессов к пораженным участкам на ночь.
Каштановая настойка. Для ее приготовления следует залить соцветия каштана водкой и настоять в темном месте в течении 14 дней. После – процедить и принимать по 1 чайной ложке 2-3 раза в день. Курс лечения – от 2 до 4 недель.
Настойка из каланхоэ. Листья немолодого растения измельчить и залить спиртом. Дать настояться в течении 10 дней. Полученное средство тщательно перемешать и использовать для натирания ног, уделяя особое внимание местам наибольшей отечности и покраснениям.
Лучшая профилактика данного заболевания – постоянное движение.
Среди прочих профилактических мероприятий можно порекомендовать следующие:
- При длительном пребывании в положении сидя делайте частые перерывы – вставайте и прогуливайтесь по кабинету, или просто делайте упражнение «поднятие с пятки на носок и обратно».
- По возможности и рекомендации врача носите противоварикозный трикотаж, не дожидаясь появления первых симптомов болезни.
- При появлении тяжести или усталости в ногах проводите легкий самомассаж ног для улучшения кровообращения и устранения застойных процессов в конечностях.
- Носите обувь на высоких каблуках только по праздникам или в течении не слишком длительного времени.
- Тонизируйте сосуды ног с помощью контрастных обливаний теплой и холодной водой.
Варикозная болезнь – недуг, который начинается со слабо выраженной симптоматики. Ее игнорирование приводит к развитию тяжелой формы болезни. Последняя является не просто косметической проблемой, а состоянием, угрожающим жизни больного. По этой причине болезнь важно лечить на начальной стадии, не дожидаясь осложнений и неизбежной операции.
Варикозно расширенные вены — это не только косметический дефект, но и риск развития осложнений, которые становятся причиной летального исхода. Наиболее высок такой риск при четвертой стадии варикоза на ногах, когда в любой момент может произойти отрыв тромба.

Варикоз 1 степени характеризуется отсутствием внешних проявлений. Заподозрить начало заболевания можно по следующим признакам:
- Повышенная утомляемость ног;
- Тянущие боли в конце рабочего дня;
- Судороги;
- Отеки стоп и голеней по вечерам.
У некоторых больных отмечается синдром беспокойных ног — лежа в постели, человек не может найти удобное положение, отмечается ощущение дискомфорта в ногах. Это приводит к нарушению сна. Усиление симптомов отмечается в жаркую погоду.
При варикозе 2 степени симптомы выражены значительно сильнее. Они появляются уже в разгар рабочего дня, а к вечеру достигают максимума. Боли настолько выражены, что требуется прием обезболивающих препаратов.
Для этой стадии характерно появление клинических признаков:
- Выраженный отек конечностей;
- Специфические сосудистые звездочки — это расширенные мелкие вены, находящиеся прямо под кожей.
В этих участках отмечается повышенная болезненность и кожный зуд. К концу второй стадии варикоза нижних конечностей вены становятся заметны под кожей в виде синих пятен и полос.
На этой стадии заболевание еще поддается излечению. Человек может избавиться от болезни, если своевременно обратится за медицинской помощью.
Для варикоза 3 степени характерна выраженная деформация сосудистой стенки — она утолщается, а сосуды становятся извитыми. Вены заметно выступают под кожей, напоминая своим видом виноградные гроздья.
Человека беспокоит сильная боль в ногах, судороги, быстрая утомляемость. Отеки появляются и вечером, и утром. Для этой стадии варикоза характерно изменение состояния кожи. Она становится чрезмерно сухой, шелушится. Особенно выражены эти проявления в области деформированных вен.

На третьей стадии разиваются осложнения болезни — тромбофлебит и тромбоэмболия. Появление их связано с выраженным застоем крови в сосудах, вследствие чего образуются тромбы. При тромбофлебите происходит воспаление венозной стенки, что проявляется повышением температуры и сильными болями в ногах.
Тромбоэмболия — это опасное осложнение варикоза, связанное с отрывом тромба от венозной стенки и попаданием его в крупные сосуды. Чаще всего тромбы из вен ног попадают в легочную артерию. Это вызывает отек легких и смерть наступает в течение нескольких минут.
Это уже запущенный варикоз ног. Вены еще больше деформированы, напоминают жгуты или веревки под кожей. Прикосновения к ним болезненны, они практически всегда находятся в стадии воспаления. Развивается лимфостаз — застой лимфы в сосудах. Ноги сильно отекают, причем отечность не спадает даже в покое.
Характерны сильные боли в конечностях, человек не может пройти даже несколько метров. Боли беспокоят постоянно, даже в положении лежа. Часто возникают судороги. Кожа на ногах шелушится, образуются трофические язвы, которые быстро подвергаются нагноению — типичный признак болезни. Происходит изменение ногтей — они ломаются и крошатся, легко развивается грибок.
Третья и четвертая стадии заболевания подлежат срочному комплексному лечению.
Ниже представлены фото стадий варикоза.

Лечить варикоз требуется как можно раньше, при появлении первых субъективных ощущений. Только так можно добиться полного восстановления сосудистой стенки. На более поздних стадиях лечение направлено на замедление прогрессирования болезни, коррекцию симптомов и профилактику осложнений.
Осуществляется терапия варикоза немедикаментозными методами, приемом лекарственных препаратов и проведением оперативного вмешательства. На каждой стадии варикоза применяется своя терапевтическая тактика.
Для всех стадий варикозной болезни проводятся общие мероприятия. Это немедикаментозные способы:
- Режим дня;
- Питание;
- Использование компрессионного трикотажа.
Пациенты с венозной недостаточностью нижних конечностей должны пересмотреть свой режим дня и отрегулировать его.

- Необходим полноценный сон — не менее 8 часов в сутки, в положении лежа.
- Показана умеренная физическая нагрузка, достаточная двигательная активность в течение дня.
- Если профессия предполагает длительное стояние на ногах, необходимо каждый час менять положение тела — присесть, по возможности прилечь на 5-7 минут. Во время стояния желательно переступать с ноги на ногу, делать шаги вперед и в стороны, поднимать колени.
- По вечерам необходимо, лежа на спине, поднимать ноги вверх, делать махи и движения, имитирующие езду на велосипеде.
- Полезна ежедневная ходьба, езда на велосипеде, плавание. Обьем и виды физических нагрузок определяются лечащим врачом.
- Необходимо отказаться от вредных привычек — курения и употребления алкоголя.
- Женщинам не рекомендуется носить обувь на высоком каблуке, особенно если в течение дня приходится много стоять или ходить.
Варикозная болезнь нижних конечностей предполагает соблюдение принципов здорового питания. Следует исключить из рациона консерванты, жирные и жареные продукты. Полезными для укрепления сосудистой стенки являются фрукты и овощи, мясо и морепродукты.
При любой стадии варикозного расширения вен на ногах рекомендуется ношение специального компрессионного трикотажа. Лечебный эффект этого трикотажа — оказание равномерного давления на конечность и стимуляция кровотока по венам, профилактика застоя.
Наиболее простым видом компрессионного трикотажа являются эластичные бинты. Их необходимо надевать каждое утро и снимать по вечерам. Существуют определенные правила по накладыванию бинтов:
- Процесс осуществляется в положении лежа, до вставания с постели;
- Накладывают бинт снизу вверх;
- Сначала бинт проводится несколько раз вокруг стопы, затем его поднимают до бедра и закрепляют специальной застежкой;
- Накладывают эластичный бинт по кругу — каждый тур бинта должен заходить на предыдущий примерно на треть;
- Бинт накладывается с равномерным растяжением по всей конечности.
Так как эластичные бинты применять достаточно неудобно, в процессе хождения они могут сползать и переставать выполнять свою функцию, рекомендуется приобретать готовые чулки, гольфы и колготки. Они подразделяются на несколько степеней компрессии — для каждой стадии заболевания назначается своя степень. Назначает то или иное белье лечащий врач. Существует несколько размеров компрессионного белья, поэтому подобрать его можно на любую ногу.
На первой стадии варикоза допускается лечение только консервативными методами. Иногда его бывает достаточно и при второй стадии. Осуществляется оно несколькими группами лекарственных средств.
- Венотоники — Детралекс, Флебодиа, Троксерутин, Антистакс. Эти препараты обеспечивают повышение тонуса сосудистой стенки, снижение их проницаемости. Благодаря этому достигается уменьшение болевых ощущений, устраняются синяки на коже. Принимают препараты в таблетках, курс лечения составляет 2-4 недели.
- Препараты с гепарином — Лиотон, Венолайф, Тромблесс, гепариновая мазь. Способствуют уменьшению отечности кожи, устраняют чувство жжения и зуда. Применяют их по вечерам, нанося на проблемные участки и слегка втирая.
- Витамины. Препарат Аскорутин содержит аскорбиновую кислоту и рутин. Эти вещества способствуют укреплению сосудистой стенки и замедляют процесс ее деформации.
Одного медикаментозного лечения недостаточно, чтобы избавиться от болезни. Прием препаратов следует сочетать с диетой и достаточной физической нагрузкой, а также ношением компрессионного белья.

Проводится на поздних стадиях заболевания. При третьей степени к вышеперечисленным методам добавляется склеротерапия. Суть процедуры заключается в введении в деформированную вену вещества, которое закрывает ее просвет. Таким образом можно исключить из кровообращения только пораженные сосуды, оставляя здоровые функционировать.
С помощью склеротерапии удаляют сосудистые звездочки и вены среднего калибра. Процедура производится в амбулаторных условиях, занимает около 10 минут. После проведения процедуры рекомендуют надеть компрессионный чулок.
Для лечения варикоза 4 степени склеротерапии недостаточно. Удаление деформированных вен производится несколькими способами.
- Применение лазера. Луч лазера воздействует в течение нескольких минут на пораженную вену. В результате происходит коагуляция эндотелия и закрытие сосуда. Процедура занимает около 40 минут, на коже не остается шрамов.
- Радиочастотная абляция. Осуществляется под местной анестезией. В деформированную вену вводят специальный катетер и воздействуют на сосудистую стенку радиоволнами. В результате происходит слипание стенок и выключение вены из кровотока.
- Наиболее радикальным является традиционное хирургическое вмешательство — флебэктомия. Показана методика при развитии флеботромбоза и высоком риске тромбоэмболических осложнений. Осуществляется операция под общим обезболиванием. Ультразвуковым методом определяют границы деформированных вен, помечают их на коже. Затем производится разрез кожи и подкожной клетчатки, вену берут на зажимы и удаляют.
Для проведения оперативных вмешательств есть противопоказания — патология свертываемости крови, тяжелые заболевания внутренних органов.
В лечении варикоза активно применяются домашние рецепты. Их можно использовать только по согласованию с лечащим врачом, не заменяя народными средствами основное лечение.
- 200 г мускатного ореха, литр водки. Настоять 10 дней, принимать трижды в день по 20 капель.
- 250 г чеснока, 350 г меда. Смешать, настоять 2 недели. Принимать трижды в день по чайной ложке.
- 100 г листьев алоэ, 500 мл водки. Настоять 10 дней, перед сном растирать ноги.
Варикоз на ногах — опасное заболевание. Лечить его нужно своевременно, используя сочетание различных методов. На каждой стадии варикоза на ногах показаны определенные лечебные мероприятия.
Полный обзор варикоза вен на ногах: причины, лечение, прогноз

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Из этой статьи вы узнаете: что такое варикозное расширение вен на ногах, каковы основные внешние признаки патологии. Причины, симптомы и возможные осложнения. Методы лечения болезни.
Варикозным расширением вен на ногах называют хроническую сосудистую патологию, в результате которой развиваются деформации (удлинение, расширение) сосудов и недостаточность внутрисосудистых клапанов.

Нажмите на фото для увеличения
Что происходит при патологии? Нормальное кровоснабжение конечностей обеспечивает целая система кровеносных сосудов (глубоких и поверхностных). Кровь от сердца к конечностям поступает без труда (сверху вниз), обратный ток (снизу вверх) обеспечивают сокращение сердца и система венозных клапанов, которые «запирают» жидкость между сокращениями, не давая ей двигаться в обратном направлении.
По разным причинам (наследственная предрасположенность, лишний вес при беременности, гормональный сбой) венозные стенки растягиваются, деформируются, теряют эластичность, просвет сосуда в этом месте увеличивается. Это влечет за собой недостаточное закрытие близлежащих клапанов, нарушения кровотока, застой крови. Из-за застойных явлений деформация со временем усугубляется все больше и больше, образуется варикозный узел, петля, изгиб поверхностных вен ноги.
На начальных стадиях патология протекает бессимптомно или выдает себя появлением так называемого ретикулярного рисунка (в виде тонкой сетки), сосудистых звездочек сине-фиолетового цвета, хорошо заметных сквозь кожу. При таких проявлениях заболевание считается неопасным, не ухудшает прогноз, никак не осложняет жизнь пациента.
Поздние стадии варикозного расширения вен на ногах опасны своими осложнениями. Из-за нарушения проницаемости сосудистой стенки и появления препятствий на пути кровотока в поврежденных венах начинают формироваться тромбы, которые со временем закрывают просвет сосуда. Развивается тромбофлебит (воспаление сосуда, перекрытого тромбом), нарушается кровоснабжение прилежащих тканей, которое приводит к омертвению участков кожи и образованию трофических язв. На такой стадии заболевание сильно ограничивает двигательную активность больного и временно ухудшает качество жизни (трофическая язва заживает около 3 месяцев).
Варикозное расширение вен невозможно вылечить полностью. Хирургическими методами удается добиться длительного устойчивого эффекта и исчезновения поверхностных деформированных вен, но со временем заболевание может появиться снова (в 80% случаев это происходит).
Больных с варикозным расширением вен на ногах лечит и наблюдает врач-флеболог, оперируют ангиохирурги.
Варикоз появляется не только из-за слабости сосудистых стенок и недостаточности венозных клапанов. Третье действующее звено в системе движения крови снизу вверх (от конечностей к сердцу) – мышечные сокращения голеней и бедер, или мышечная помпа.

В норме эти сокращения слегка сдавливают сосуды, обеспечивая движение крови по сосудам от голени и бедра вверх, в малый таз.
При ослаблении или расслаблении мышц (гиподинамия, сидячий образ жизни) мышечная помпа работает недостаточно эффективно, поступление крови в малый таз замедляется, давление в глубоких сосудах увеличивается, и под его влиянием кровь поступает в поверхностную систему вен.
В совокупности с клапанной недостаточностью и слабостью сосудистых стенок ослабление мышечной помпы создает благоприятную почву для развития варикоза.
Основные причины появления варикозного расширения вен на ногах:
- Наследственная предрасположенность.
- Слабость сосудистых стенок и клапанного аппарата.
Ослаблению сосудистой стенки и клапанной недостаточности способствуют такие заболевания и состояния:
- гормональные изменения (при беременности, климаксе);
- поднятие тяжестей;
- нагрузка на нижние конечности, обусловленная лишним весом (при ожирении);
- гиподинамия;
- хронические воспалительные процессы (пиелонефрит, ревматизм);
- хронические заболевания печени (гепатиты, цирроз);
- нарушения обмена веществ (гиперлипидемия);
- травмы и компрессия (сдавление) нижних конечностей;
- прием гормональных контрацептивов;
- повышенное внутрибрюшное давление (опухоль органов брюшной полости).

Факторы, увеличивающие вероятность появления варикоза, – возраст (у 60% заболевание появляется после 45 лет) и пол (у мужчин в 2 раза реже, чем у женщин).
Варикоз на ногах имеет несколько характерных внешних признаков.
Что такое варикозное расширение вен на ногах: фото, симптомы болезни и тактика терапии
Варикозное расширение вен нижних конечностей (ВРВНК) относится к тому типу заболеваний, которые не только вызывают массу неприятных ощущений для человека, но и способны сильно подпортить внешний вид.
Между тем, эта болезнь представляет собой опасное патологическое состояние, которое приводит к серьезным поражениям органов кровообращения. Чаще всего варикозом ног страдают люди среднего возраста, 30-40 лет.
У здорового человека венозная кровь поднимается от ног к сердцу под воздействием давления, которого в нормальном состоянии вполне достаточно для преодоления земного притяжения. При нарушениях этого механизма организм вынужден повышать давление для проталкивания крови вверх.
В результате этого процесса возникает клапанная недостаточность, которая характеризуется поступлением крови в поверхностные вены из глубоких. Поскольку давление внутри сосудов повышено, их стенки теряют эластичность, растягиваются и истощаются, что приводит к образованию видимых подкожных узелков голубоватого цвета.
Причины развития варикоза нижних конечностей:

- Повышенный уровень прогестерона в организме женщины. Этот гормон оказывает негативное влияние на состоянии венозных стенок и клапанов, делая их слабыми и незащищенными.
- Врожденные патологии клапанов или стенок вен, недостаток соединительной ткани, плохая проходимость глубоких вен, генетическая предрасположенность.
- Новообразования, расположенные на ногах, в области брюшной полости.
- Травмы нижних конечностей.
- Заболевания эндокринной системы.
- Тромбофлебит.
- Болезни суставов – остеопороз, ревматоидный артрит и т.д.
- Длительный прием гормональных контрацептивных препаратов.
- Малоподвижный образ жизни, который часто приводит к застойным процессам в ногах.
- Повышенное внутрибрюшное давление. Оно обычно возникает при болезнях легких, либо при частых запорах.
- Избыточный вес.
- Ношение тугой одежды и обуви.
- Присутствие в рационе большого количества высококалорийной и жирной пищи, отсутствие клетчатки растительного происхождения.
- Курение, частое употребление алкоголя.
При беременности ВРВНК возникает особенно часто, поскольку в этот период происходят глобальные изменения гормонального фона, а также повышение массы тела.
Мужчины от этого заболевания страдают в том случае, если их образ жизни связан с тяжелым физическим трудом, либо длительным пребыванием на ногах – станочники, грузчики и т.д. Варикоз ног может возникнуть и в результате некоторых спортивных занятий.

Варикоз ног сопровождается следующими симптомами:
- появление болевых ощущений в ногах: при варикозе во время ходьбы боль пульсирующая и горячая, в спокойном состоянии – ломящая;
- судороги в ночное время;
- видимые изменения кожи на ногах – темные пятна, узелки, припухлости, сухость кожи;
- чувство тяжести в ногах – их будто распирает изнутри; в основном, это происходит по вечерам, после рабочего дня;
- утолщение вен на ногах, они явственно проступают на поверхности кожи.
Симптомы начала и прогрессии варикозного расширения вен на ногах представлены на фото ниже, в зависимости от их стадии и состояния пациента назначается лечение.


Несвоевременное лечение очень опасно при ВРВНК. Если не лечить это заболевание, оно может привести к деформированию структуры мышц в ногах, разрушениям костной массы и необратимым изменениям кожного покрова.
Прогрессируя, варикоз будет сопровождаться такими явлениями, как образование обширной экземы и появлением трофических незаживающих язв, которые могут перейти в гангрену. Последствия могут быть самые печальные – ампутация ног, заражение крови и даже летальный исход. Но наибольшую опасность представляет возможность образования тромба, который может оторваться и привести к смерти.
В связи с высоким риском осложнений, к которым приводит несвоевременное лечение ВРВНК, обращаться в медицинское учреждение необходимо при первых признаках болезни – отечность в ногах, ощущение распирания, боли и других. Диагностикой варикоза занимаются флебологи, а в сложных случаях – ангиохирурги.
На начальных стадиях ВРВНК проявляется не очень ярко. Люди списывают боли в ногах и другие симптомы на обыкновенную усталость, тяжелую работу или возраст. К врачу обращаются только тогда, когда появились уже значительные изменения в ногах – толстые вздувшиеся вены или узлы.
Но в большинстве случаев одним визуальным осмотром врач не ограничивается и назначает дополнительные обследования:

- Ультразвуковая флоуметрия или допплерометрия, позволяющая выявить скорость кровотока и наполняемость вен.
- На ранних стадиях ВРВНК назначают пробы Пертеса, Шейниса, Троянова, Претта и другие, которые указывают на развитие варикоза.
- Флебоманометрия, при которой измеряется давление внутри вен.
- Сканирование вен, по результатам которого можно определить, в каком состоянии находятся венозные клапаны и стенки.
- Флебография. Эта процедура заключается в ведении внутри вен контрастного вещества с последующей рентгенорафией.
- Эхосклеротерапия – в вены вводится склерозант, затем их сканируют.
- Термография – обследование с помощью ИК-излучения.
- Компьютерная флебография.
- Флебосцинтиграфия – обследование лимфоузлов и вен с применением радионуклидов.
- Фотоплетизмография – обследование с помощью фотодиодов.
Сразу все виды обследования никогда не назначают. Обычно варикоз достаточно легко диагностировать уже по одному-двум методам, которые определяет врач в соответствии с состоянием пациента.
В комплексное лечение при варикозе нижних конечностей включены следующие методики:
- консервативный;
- склеротерапия;
- хирургический.
Консервативные способы лечения варикоза на ногах эффективны только на начальных стадиях болезни. Для улучшения состояния венозных стенок и клапанов могут быть назначены следующие лекарства от варикоза:

- Венотоники – Венорутон, Эндотелон, Трибенол, Эскузан, Детралекс, Гливенол, Аскорутин, Вазобрал, Анавенол, Флебодиа-600. Данные препараты улучшают эластичность венозных стенок, восстанавливают структуру тканей, повышают кровообращение в ногах.
- Антикоагулянты – Гирудин, Аспирин, Гепарин, Фениндион, Лиотон 1000. Эти лекарства снижают свертываемость крови, тем самым препятствуя тромбообразованию.
- Крема и мази с венотонизирующим эффектом – Эссавен, Троксевазин, Венитан.
- Антиагреганты – Тромбонил, Курантил или Персантин. Данные средства способствуют «рассасыванию» тромбов.
Если уже образовались трофические язвы, для борьбы с ними применяют такие препараты как: Предуктал, Ангинин, Трентал.
Кроме медикаментозной терапии, может быть назначено ношение компрессионного белья (как его выбрать?), особая диета, исключающая копченую, жареную и жирную пищу, а также умеренные физические упражнения – велосипедные прогулки, бег трусцой или обыкновенная ходьба. В дополнение ко всему можно использовать методы лечения народными средствами.
На любой стадии болезни требуется ограничить посещение бань и саун, а также не принимать солнечные ванны, поскольку ультрафиолетовые лучи могут оказать пагубное влияние на состоянии пациента.
Данный метод лечения варикозных звездочек на ногах заключается в том, что в пораженную вену иглой вводится препарат, оказывающий склеротическое действие. Венозные стенки при этом слипаются и кровь в сосуде прекращает движение.
Операция варикозного расширения вен нижних конечностей назначается при выраженных признаках болезни, когда она угрожает здоровью и жизни пациента. Хирургические операции при варикозе бывают нескольких типов:
- В ноге делается 3 разреза, через которые иссекают пораженную вену.
- Вытягивание больной вены через разрез с последующей перевязкой близлежащих вен.
- Перевязывание пораженной вены в районе клапана.
- Полное удаление варикозных узлов, вен и трофических язв. Это наиболее сложный вид операции, который назначают лишь в самых тяжелых случаях.

Варикоз нижних конечностей – крайне серьезная болезнь, признаки которой имеются у 40% взрослых людей. Если вовремя не приступить к лечению варикозной сетки на ногах, заболевание может привести к полной потере трудоспособности. Только при соблюдении врачебных указаний и грамотном подходе к лечению можно предотвратить ряд тяжелых осложнений от этой болезни.
Краткий экскурс и описание этой болезни представлены на видео:
Источники
Платонов, Андрей Котлован. Ювенильное море / Андрей Платонов. – М.: АСТ, ВКТ, Астрель, Neoclassic, 2012. – 480 c.
Вена манит… Добро пожаловать!. – М.: S.M. Superiora media, 2011. – 867 c.
Даников, Н.И. Ваш травник: Сверхпростые рецепты оздоровления женщинам и мужчинам, когда они болеют, но хотят поправиться без лекарств и таблеток / Н.И. Даников. – М.: Рипол, 1996. – 543 c.
Здравствуйте, вас приветствует Анатолий. Я уже более 9 лет занимаюсь лечением варикоза. Считая себя профессионалом, хочу научить всех посетителей сайта решать разнообразные задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в удобном виде всю требуемую информацию. Однако чтобы применить все, описанное на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.
|
Центральный клинический госпиталь Вены (АКН) |
Лечение в Австрии
(495) -506 61 01
Лечение в Австрии ¦ Центральный клинический госпиталь Вены (АКН)
Центральный клинический госпиталь Вены (АКН)
Университетская клиника АКХ
Госпиталь является одним из самых крупный медицинских учреждений Европы (по некоторым версиям и всего мира), где проводится лечение и диагностика практических всех заболеваний разных областей медицины. Это также учебная клиника при Венском медицинском университете.
Центральный клинический госпиталь специализируется на онкологии, педиатрии, нейрохирургии, отоларингологии, глазной хирургии, кардиологии, ревматологии, интенсивной терапии и реанимационной медицине.
Услуги клиники АКХ:
- анeстезиологии и терапии бoли;
- трансфузионная медицина;
- акушерство, неонаталогия и гинекология;
- общая хирургия;
- заболевания внутренних органов;
- дерматология;
- инфекционный контроль;
- психотерапия и психоанализ, в том числе и детский;
- педиатрия;
- травматология и ортопедия;
- урология;
- лучевая терапия;
- ядерная медицина;
- неврология;
- лабораторные исследования.
- также есть центры, занимающиеся научной деятельностью и не предполагающие уход за пациентами. К ним относят:
- биомедицинскую инженерию и физику;
- кафедру патафизиологии;
- исследования аллергических реакций.
АКН - крупнейший мировой медицинский центр. Здесь есть возможность вылечить заболевание любой этимологии. Также Госпиталь работает как учебная клиника для подготовки кадров при медицинском университете.
Здесь проводится ряд высокоспециализированных сервисов, таких как пересадка почек, печени, сердца, легких, поджелудочной железы, костного мозга.
Центральный клинический госпиталь оснащен качественным диагностическим и терапевтическим оборудованием, а врачи госпиталя обладают навыками традиционной и инновационной терапии в лечении различных заболеваний.
(495) 506-61-01 - срочная организация лечения в Австрии
Лечение в Вене
10% всех туристов приезжают в Австрию, и в частности в Вену, с целью пройти курс лечения или профилактику в одной из клиник, а также получить консультацию у ведущих специалистов.Подробнее
Холдинг SANLAS
Холдинг SANLAS, основанный в 1992 году, является лидером в сфере частной медицины в Австрии, федеральная земля Штирия. Наши многопрофильные клиники, санатории, реабилитационные центры и дома престарелых предостваляют широкий спектр медицинских услуг, отвечающих наивысшим европейским стандартам. Подробнее
Хирургическая клиника Leech в Граце
Частная хирургическая клиника Leech входит в холдинг с 2005 года и является одной из самых современных клиник города Граца. Основная ориентация клиники - хирургия. Подробнее
|
Отделение сосудистой хирургии - Белгородская областная Святителя Иоасафа |
Отделение сосудистой хирургии
Шевцов Юрий Николаевич
заведующий отделением, к.м.н., заслуженный врач РФ, врач высшей квалификационной категории
Отделение сердечно-сосудистой хирургии Белгородской областной клинической больницы Святителя Иоасафа функционирует с 1986 года. Первоначальная мощность — 40 коек. Основатель службы и первый заведующий отделением — заслуженный врач РФ, врач высшей квалификационной категории, к.м.н. Василий Ильич Семенюк. Под его руководством и непосредственном участии в Белгородской области впервые выполнены операции на брюшной аорте и магистральных артериях, отлажено оказание экстренной помощи больным с сосудистой патологией в районах области, обеспечено специализированное лечение больных с осложненными формами варикозной болезни. С 1995 года отделение расширено до 60 коек. С сентября 2004 г. и по настоящий момент отделение возглавляет врач высшей квалификационной категории, к.м.н. Шевцов Юрий Николаевич.
В настоящий момент врачами отделения выполняется весь спектр операций на венозной и артериальной системах:
- операции прямой реваскуляризации периферических артерий: аорто-бедренное шунтирование и протезирование, бедренно-подколенное шунтирование и протезирование, бедренно-берцовое шунтирование и протезирование, все виды пластик артерий;
- операции непрямой реваскуляризации нижних конечностей: поясничная и грудная симпатэктомия, реваскуляризирующая остеотрепанация нижних конечностей, резекция заднебольшеберцовых вен;
- операции на сонных артериях: каротидная эндартерэктомия, пластика и протезирование сонных артерий;
- операции при аневризмах брюшного отдела аорты: резекция аневризм с протезированием;
- операции при острых и хронических заболеваниях вен: хирургическое удаление варикозно-расширенных вен, косметические операции при варикозе (склеротерапия, минифлебэктомия); РЧО - радиочастотная облитерация п/к вен;
- операции при осложненных формах варикозной и посттромбофлебитической болезни: экстравазальная коррекция клапанов глубоких вен, реконструктивные операции при посттромботической болезни;
- операции при острых тромбозах глубоких вен: перевязки, тромбэктомии, пликации магистральных вен (в том числе кавапликация, постановка кавафильтров).
Назначение на должность заведующего отделением сосудистой хирургии Шевцова Юрия Николаевича дало новый толчок и развитие центра сосудистой хирургии. Активно стала развиваться программа коронарной хирургии в лечении ишемической болезни сердца.
С 2005 по 2016 года включительно в отделении выполнялись операции коронарного шунтирования с использованием АИК и на работающем сердце без АИК. С 2017 года операции на сердце были пркращены, так как отделение кардиохирургии функционирующее самостоятельно в составе ОКБ успешно справлялось с требуемыми объемом кардиохирургической помощи населению нашего региона.
Сотрудниками отделения выполняются сочетанные операции при мультифокальном атеросклеротическом поражении сосудов сердца, головного мозга, артериях таза и нижних конечностей, аневризмах аорты (аортокоронарное шунтирование + каротидная эндартерэктомия, пластика и протезирование сонных артерий; аортокоронарное шунтирование + аорто-бедренное шунтирование и протезирование; аортокоронарное шунтирование + резекция аневризм инфраренального отдела аорты с протезированием). По количеству и сложности выполняемых сочетанных операций при мультифокальном атеросклерозе центр сосудистой хирургии занимает одно из центральных мест в Российской Федерации. Сотрудниками центра ведется активная работа по освоению оперативных вмешательств на грудном отделе аорты.
В настоящее время среди сотрудников центра два кандидата медицинских наук, шесть врачей высшей квалификационной категории. Сотрудники центра активно учавствуют в научно-исследовательской работе. Врачами отделения предложены и внедрены методики лечения больных с посттромбофлебитической болезнью, предоперационной подготовки и послеоперационного ведения больных с облитерирующими заболеваниями сосудов, способы обработки протезов кровеносных сосудов, малоинвазивные способы лечения варикозной болезни вен нижних конечностей, обеспеченные патентами Российской Федерации. Систематически проводятся семинары с медицинскими работниками области, в ходе которых выработана общая методика ведения больных с тромбозами глубоких вен, тромбоэмболией легочной артерии для всех стационаров области, а также определены цели, группы риска и методы профилактики подобных осложнений при различных инвазивных вмешательствах. Научные работы сотрудников центра сосудистой хирургии публикуются в ведущих медицинских изданиях России. Специалисты отделения регулярно принимают непосредственное участие в работе всероссийских и международных конференциях и съездах.
Отделение не останавливается на достигнутом. Ежегодно увеличивается как количество, так и виды выполняемых операций. На протяжении многих лет специалисты центра оказывают консультативную и лечебно-диагностическую помощь, в том числе и выездную, пациентам городских и районных больниц Белгородской области. Отделение также готово принять больных с сердечно-сосудистой патологией из других регионов России. Ваше доверие и наш высокий потенциал — залог успеха в укреплении здоровья населения. Мы рады Вам помочь!
Врачи отделения сосудистой хирургии:
- Шевцов Юрий Николаевич, к.м.н., заведующий отделением;
- Лопин Андрей Валентинович;
- Татаринцев Андрей Михайлович;
- Молчанов Владимир Васильевич;
- Чужинов Александр Владимирович;
- Парфёнов Евгений Игоревич;
- Злобина Анна Ивановна;
- Бровко Сергей Владимирович;
- Криворутченко Вадим Борисович;
- Гаризан Алексей Дмитриевич;
- Михайлова Юлия Александровна, врач-кардиолог отделения сосудистой хирургии;
- Сердюкова Анна Викторовна, врач-кардиолог отделения сосудистой хирургии.
ординаторская: (4722) 50-43-25;
старшая медицинская сестра: (4722) 50-49-61
|
Диагностика, профилактика и лечение тромбоза системы нижней полой вены – тема научной статьи по клинической медицине читайте бесплатно текст научно-ис |
Диагностика, профилактика и лечение тромбоза системы нижней полой вены Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Дибиров М.Д., Магдиев А.Х.
Тромбоз вен системы нижней полой вены является часто встречающейся патологией и составляет 90-95% венозных тромбозов . Тромбозы венозной системы следует рассматривать как потенциальную опасность развития тромбоэмболии легочной артерии (ТЭЛА) с тяжелыми последствиями [1].
Похожие темы научных работ по клинической медицине , автор научной работы — Дибиров М.Д., Магдиев А.Х.
Diagnostics, prevention and therapy of lower vena cava system thrombosis
Vein thrombosis in the lower vena cava system is a frequent pathology and makes up to 90-95% of venous thromboses. The venous system thromboses should be viewed as a potential danger of the pulmonary artery thromboembolia development with grave consequences [1]
Текст научной работы на тему «Диагностика, профилактика и лечение тромбоза системы нижней полой вены»
М.Д. ДИБИРОВ, д.м.н., профессор, А.Х. МАГДИЕВ, Московский государственный медико-стоматологический университет им. А.И. Евдокимова Минздрава России
Диагностика, профилактика и лечение
тромбоза системы нижнеи полой вены
Тромбоз вен системы нижней полой вены является часто встречающейся патологией и составляет 90—95% венозных тромбозов. Тромбозы венозной системы следует рассматривать как потенциальную опасность развития тромбоэмболии легочной артерии (ТЭЛА) с тяжелыми последствиями [1].
Ключевые слова: тромбоз, диагностика, тромбоэмболия легочной артерии, лечение, низкомолекулярный гепарин, Цибор.
Основными задачами при тромбозе вен являются: ранняя диагностика факта тромбоза, его локализации и протяженности;
эффективное и адекватное лечение; профилактика ТЭЛА; функциональная реабилитация;
профилактика рецидива. В 60% случаев тромбозы вен вызывают затруднения диагностики. Особенно тяжело диагностируются тромбозы тазовых вен, которые являются причиной ТЭЛА в 15—20% случаев. Часто тромбоз тазовых вен является находкой при аутопсии. Трудности возникают при пристеночных, посттравматических тромбозах и флебо-тромбозах у длительно обездвиженных, онкологических и послеоперационных больных. Причинами трудности диагностики тромбоза глубоких вен являются:
отсутствие клинического симптома, характерного для тромбоза;
травматический отек; посттравматический синдром; рожистое воспаление; лимфостаз и лимфедема; застойная сердечная недостаточность;
повышение венозного давления; целлюлит; киста Бейкера; разрывы мышц и гематома голени.
Эти обстоятельства диктуют необходимость объективизации тромбоза путем применения не-инвазивных и лабораторных методов исследования, среди которых наиболее объективными являются: ультразвуковая доппле-рография, ультразвуковое ангио-сканирование в в-режиме, цветное дуплексное сканирование, плетизмография, радионуклид-ная флебография (йод-фибрино-генное сканирование), компьютерная и ядерно-магнитная томография.
Из лабораторных методов наибольшую ценность имеет определение маркера активизации коагуляции и фибринолиза D-диме-ра, который чувствителен для тромбоза в 92—100% случаев. Дифференциальную диагностику следует проводить:
с растяжением и тупой травмой мышц;
с разрывом мышц и субфасци-альной гематомой;
со спонтанной гематомой мягких тканей;
с разрывом синовиальной кисты Бейкера;
с артритом, синовитом, миозитом;
с целлюлитом, лимфангитом, рожистым воспалением, хроническим остеомиелитом;
с артериальной недостаточностью;
с наружной компрессией магистральных вен;
со смешанными отеками при сердечной и почечной недостаточности, метаболических нарушениях, укусах насекомых;
с хроническим отеком при постфлебитическом синдроме и артериовенозных фистулах.
О Патогенез венозных тромбозов
При варикозном расширении вен создаются благоприятные условия для возникновения тромба и последующего воспаления. Тромбозу способствуют следующие факторы (триада Р. Вирхова): замедление кровотока, повреждение стенки вены, нарушение равновесия свертывающей и противосвертывающей систем крови [2].
Пусковым механизмом при уже имеющихся двух первых факторах является активизация системы гемокоагуляции. Этому способствуют: беременность, роды, продолжительная неподвижность
конечности (гипс, скелетное вытяжение, гемиплегия и др.), травма, оперативные вмешательства, дегидратация, интоксикация, сердечная недостаточность, онкологические заболевания, системные заболевания крови, тромбо-филические состояния, острые инфекционные заболевания, менструальный цикл, прием гормональных контрацептивов. При диагностике венозного тромбоза следует четко разграничить:
1) тромбофлебит поверхностных вен:
большой подкожной вены; малой подкожной вены;
2) тромбоз глубоких вен:
нижней полой вены; подвздошных вен (илеофемо-ральный тромбоз); тазовых вен; бедренной вены; подколенной вены; берцовых вен; коммуникантных вен.
О Тромбофлебит поверхностных вен нижних конечностей
К поверхностным венам нижних конечностей относятся большая подкожная (Vena Saphena magna) и малая подкожная (Vena Saphena parva) вены. Варикозная трансформация этих вен, которая встречается у 30—35% женщин и 10—12% мужчин, — распространенное заболевание. Самым опасным и частым осложнением варикозно расширенных вен нижних конечностей является тромбофлебит. Локализация и частота. Острый тромбофлебит осложняет варикозную болезнь в 30—50% случаев. В большой подкожной вене тромбофлебит возникает у 90% пациентов, в малой подкожной вене — у 10%; на бедре — у 30—40%, голени — у 60—70%. Для обозначения особенностей
тромбофлебита в варикозно расширенных венах в последние годы в клинической практике применяется термин «варикотром-бофлебит».
Клиническая картина. В связи с поверхностным расположением подкожных вен поставить диагноз тромбофлебита несложно. Трудности с диагностикой возникают только при чрезмерном развитии подкожной клетчатки у пациента. В большинстве случаев отмечаются внезапная тянущая боль по ходу вены, уплотнение, гиперемия, повышение местной температуры и отечность. При тяжелом воспалении вокруг вены образуется инфильтрат с обширной гиперемией кожи (пе-рифлебит). В редких случаях и при запоздалом лечении инфильтрат может нагноиться с образованием абсцесса или флегмоны. В отдельных случаях пе-рифлебит приходится дифференцировать с рожистым воспалением. Общее состояние при тромбофлебите подкожных вен обычно на удовлетворительном уровне, но у части больных в зависимости от реактивности организма могут быть общая слабость, недомогание, повышение температуры с лейкоцитозом. Различают острую стадию вари-котромбофлебита, характерные симптомы которой приведены выше. После стихания острых воспалительных изменений через 7—10 сут наступает подост-рая стадия, при которой сохраняются уплотнение, инфильтрат, гиперпигментация кожи, шелушение эпидермиса и мягкая болезненность при пальпации,чувство жжения и некоторое усиление тянущей боли при активных движениях. При хронической стадии, которая наступает через 1—3 мес., по ходу вен отмечаются локальные участки уплотнения без болевых ощущений и воспалительных изменений.
О Тромбоз глубоких вен
Острый тромбоз глубоких вен голени и бедра чаще всего начинается в глубоких венах голени и распространяется в проксимальном направлении. Клинические признаки тромбоза данной локализации обычно выражены незначительно вследствие хорошего коллатерального кровотока по остальным венам голени, выраженные нарушения гемодинамики в пораженной конечности при этом отсутствуют. Типичный признак острого тромбоза глубоких вен голени — болезненность икроножных мышц при пальпации. Показателен симптом Хоманса — появление резкой боли в икроножной мышце при тыльном сгибании стопы. Проба Левенберга также основана на возникновении боли в икроножных мышцах, но при сдавлении их манжеткой аппарата Рива-Роччи, наложенной на проксимальную часть голени при давлении 140—150 мм рт. ст. Проба Мозеса заключается в сравнительном исследовании характера ощущений больного при пальпации икроножных мышц путем охватывания кистью со сдавлением боковых поверхностей, а затем глубокой пальпации II—IV пальцами по ходу сосудистого пучка. При пальпации сосудистого пучка интенсивность боли существенно увеличивается, что свидетельствует о флеботромбозе.
Второй клинический признак заболевания — отечность дисталь-ных отделов голени — достаточно постоянный симптом. Его выраженность зависит от распространенности тромбофлебита в глубоких венах голени. Так, при вовлечении втромботический процесс vv.tibialis anterior и posterior, а также vv.peronea или подколенной вены на первый план выступает нарушение венозного оттока из пораженной
конечности. Голень становится отечной, больные жалуются на чувство распирания, напряжения вен. При тромбозе подколенной вены отмечаются сглаженность контуров коленного сустава, болезненность при движении, обусловленная реакцией синовиальной оболочки и асептическим воспалением сустава. При распространении тромботического процесса на поверхностную бедренную вену с окклюзией ее просвета тромбом обычно выраженного отека бедра не бывает, но имеется ноющая боль по внутренней поверхности бедра. В целом клиническая диагностика острого тромбоза магистральных вен дистальных отделов нижних конечностей достаточно трудна из-за частой невыраженности и неспецифичности клинических симптомов, схожести клинической картины с картиной других заболеваний.
Острый тромбоз общей бедренной вены. При распространении тромбоза в проксимальном направлении клиническая картина заболевания становится ярче, появляются признаки выраженных нарушений гемодинамики (отечность, боль распирающего характера, цианоз кожных покровов) в венах пораженной конечности и таза. Выраженность этих симптомов зависит от степени компенсации коллатерального кровотока. Острый тромбоз общей бедренной вены может быть следствием как распространения тромбоза с поверхностной бедренной вены, так и первичной локализации в ней. В первом случае отмечают внезапный диффузный отек голени и бедра, цианоз, более выраженные на периферии. Через 2—4 дня отек начинает постепенно уменьшаться, но в верхней трети бедра возможно появление расширенных поверхностных вен, что свидетельствует о включении в кро-
воток новых путей коллатерального оттока. При локализации тромбоза выше устья большой подкожной вены с ее блокадой в коллатеральный кровоток включаются vv.pudendae ext., анасто-мозирующие с одноименными венами противоположной стороны.
Для первичного тромбоза общей бедренной вены характерна внезапная острая боль в верхней трети передней поверхности бедра и паховой области, после чего появляются отек нижней конечности вплоть до паховой складки, цианоз кожи. Впоследствии, при формировании новых коллатералей, отток венозной крови частично восстанавливается, и появляется расширенная венозная сеть на лобке и в паховой области.
Острый тромбоз вен таза. На долю острого тромбоза вен таза приходится 10—15% общего числа тромбозов в системе нижней полой вены. В настоящее время широко используется собирательный термин «подвздошно-бедренный илеофеморальный венозный тромбоз», который включает в себя все тромботиче-ские окклюзии бедренной, наружной и общей подвздошных вен. Практически всегда заболевание возникает на каком-либо неблагоприятном фоне: после хирургических вмешательств, при сердечной недостаточности, после травм, при наличии акушерско-гинекологической патологии [3]. Острый илеофеморальный тромбоз у женщин встречается в 3 раза чаще, чем у мужчин. Преимущественно левосторонняя локализация поражения обусловлена тем, что v.iliaca communis sin. перекрещивается одноименной артерией и испытывает постоянную компрессию с ее стороны. Это особенно выражено во время беременности и родов. Кроме того, v.iliaca communis sin.
впадает в нижнюю полую вену под углом 130—140°, что создает предпосылки к затруднению венозного оттока и тромбозу. В продромальном периоде имеется относительная компенсация венозного кровообращения, обусловленная ограниченным тромбозом v.femoralis communis или пристеночным тромбозом vv.ilia-cae ext. et communis. Важно, что в этой стадии заболевания создаются наиболее благоприятные условия для возникновения ТЭ-ЛА, т. к. в просвете сосуда сохранен кровоток и отсутствует прочная связь тромба со стенкой вены. Наиболее типичные симптомы продромальной стадии: повышение температуры и болевой синдром (боль тупого, ноющего характера в пояснично-крестцовой области, нижних отделах живота и нижних конечностях).
Развернутая клиническая картина заболевания характеризуется типичной триадой симптомов: болью,отеком и изменением окраски кожных покровов от молочно-белой до синюшной. Боль усиливается постепенно и локализуется в паховой области, по переднемедиальной поверхности бедра и в икроножных мышцах. Характерно вынужденное положение пораженной конечности: она приподнята, отведена и согнута в коленном и тазобедренном суставах. О степени выраженности отека судят по разнице окружности на уровне бедра и голени. Для легкой степени заболевания эта разница составляет до 5 см, для средней — от 6 до 9 см, для тяжелой — 10 см и более. Происхождение отеков при илеофемораль-ном тромбозе объясняется венозным стазом и нарушением лим-фотока. После стабилизации отека появляется достаточно постоянный признак острого илеофе-морального тромбоза — усиление
рисунка подкожных вен бедра и, особенно, паховой области. Эти расширенные поверхностные вены компенсируют венозный отток только в горизонтальном положении больного. При вставании пациента появляются распирающая боль и цианоз кожных покровов пораженной конечности.
Большинство зарубежных авторов разделяют острые илеофе-моральные тромбозы на phlegmasia alba dolens и phlegmasia cerulea dolens. Первая форма характеризуется отеком конечности, молочной окраской кожных покровов и умеренной болью по ходу сосудов. Процесс в большинстве случаев протекает доброкачественно, смертельные исходы редки. Phlegmasia cerulea dolens (синяя флегмазия, венозная гангрена), которую также называют массивным тромбозом, или болезнью Грегу-ара, являясь довольно редким заболеванием, отличается тяжелым течением и неблагоприятным прогнозом. Для этой формы характерны 4 основных признака: внезапная боль в конечности, цианоз кожных покровов, массивный отек конечности, отсутствие артериальной пульсации.
Эмбологенные тромбозы. Кли-нико-анатомическими исследованиями установлено, что развитие ТЭЛА наиболее вероятно при проксимальном флеботромбозе (илеофеморальный и илеока-вальный сегменты системы нижней полой вены). Такие потенциально опасные в отношении эмболии тромбозы получили название «эмбологенные». Их характерной морфологической чертой является расположение большей части флотирующего тромба в интенсивном потоке крови, что препятствует его прочной фиксации к стенке вены. В результате образуется массив-
ный, флотирующий в токе крови цилиндрический тромб,занимающий значительную часть просвета вены, но имеющий минимальную площадь фиксации в своем дистальном отделе. Такое строение тромба объясняется его происхождением — распространением тромбоза из вен ди-стальных отделов (заднебольше-берцовых) в вены крупного диаметра (подколенная, илеофеморальный сегмент).
При лечении острого тромбоза вен необходимо четко соблюдать принципы общей и местной терапии, используя как медикаментозное лечение, так и консервативную терапию и хирургическое лечение.
При проведении лечения острого тромбофлебита необходимы:
1. Быстрая локализация тромбо-тического процесса в проксимальном направлении и на глубокую венозную систему.
2. Купирование воспалительного процесса.
3. Профилактика ТЭЛА.
4. Предупреждение разрушения клапанов и рецидива тромбофлебита.
Консервативная терапия слагается в основном из местной терапии и, реже, общей фармакотерапии.
0 Местное лечение
В первые 3-е сут применяют гипотермию — пузырь со льдом. С 3-х сут на место тромбофлебита накладываются повязки с гепаринсодержащими мазями или гелями, которые благодаря содержанию антикоагулянта гепарина улучшают микроциркуляцию, уменьшают воспаление и отек. Эти препараты не оказывают системного воздействия на организм — только локаль-
ное (местное) действие. При выборе следует отдать предпочтение гелям, т. к. они быстрее и глубже проникают в мягкие ткани. Эффективность мазей и гелей находится в прямой зависимости от концентрации действующего вещества. В связи с этим при назначении гепаринсодер-жащих гелей предпочтение следует отдавать препаратам с высокой концентрацией действующего вещества (1000 МЕ/г), как, например, препарат Лиотон® 1000, который оказывает противовоспалительное, противооте-чное, антикоагулянтное действие.
Кроме гепаринсодержащих гелей применяются гели на основе рутина и НПВП: кетопрофена, дик-лофенака.
Компрессия — обязательный компонент местного лечения тромбофлебита. Эластическое бинтование необходимо выполнять правильно: в положении лежа от пальцев стопы, с захватом пятки до паховой складки или на 15—20 см выше верхушки тромба. Нижний тур в положении натяжения должен перекрываться следующим туром на 1/2 ширины. Эластическое бинтование первые 7—10 сут должно быть круглосуточным. После стихания острого процесса для эластической компрессии в период физической активности применяются бинты или чулки (гольфы) II степени сжатия, во время отдыха они снимаются. Длительность компрессии — в среднем 30 сут.
0 Общее лечение
В общем лечении нуждаются около 50% больных с острым тромбофлебитом подкожных вен. При выраженном воспалительном процессе назначают диклофенак, кетопрофен, индо-метацин, ацетилсалициловую
кислоту. При тяжелом инфекционном процессе возможно назначение антибиотиков. В комплексной терапии хорошо себя зарекомендовали флеботропные препараты на основе флавонои-дов и рутина.
При окклюзионных и локальных поражениях без декомпенсации венозного оттока можно назначить непрямые антикоагулянты. Для предупреждения прогресси-рования тромбоза в проксимальном направлении и ТЭЛА, при тромбозах глубоких вен голени, подколенной, бедренной и нижней полой вены, особенно при эмбологенных тромбах, наиболее эффективно применение прямых антикоагулянтов [4-6]. Наиболее безопасными и эффективными антикоагулянтами являются низкомолекулярные ге-парины (НМГ), яркими представителями которых являются эноксапарин, далтепарин, над-ропарин, бемипарин и другие. По сравнению с нефракционным гепарином НМГ имеют ряд существенных преимуществ, такие как [7]:
продолжительный период действия;
большая биологическая совместимость;
удобство дозирования и введения вследствие выпуска в готовых для введения шприцах;
возможность применения в амбулаторном и поликлиническом звене;
отсутствие необходимости контроля свертывающей и про-тивосвертывающей систем;
отсутствие аллергических реакций;
наличие выраженного анти-тромботического эффекта;
отсутствие необходимости подбора индивидуальной дозы;
крайне низкая частота послеоперационных кровотечений;
однократное подкожное введение в течение суток;
влияние в малой степени на функцию тромбоцитов;
надежная защита от тромбоэм-болических осложнений.
При варикотромбофлебите применяются следующие оперативные вмешательства: операция Троянова — Тренделенбурга (кроссэктомия), тромбэктомия из сафено-феморального соустья с кроссэктомией, перевязка наружной подвздошной вены, перевязка малой подкожной вены в области сафено-поплитеального соустья, комбинированная флеб-эктомия.
Операции выполняются под местной анестезией при непосредственной угрозе перехода тром-ботического процесса из большой подкожной вены в бедренную или из малой подкожной вены в подколенную. Операция по Троянову — Тренде-ленбургу применяется при неок-клюзивном и быстропрогресси-рующем тромбозе большой подкожной вены в области средней или верхней трети бедра. При этом пересекается большая подкожная вена у места ее впадения в бедренную вену с перевязкой всех приустьевых притоков. При наличии тромба, свисающего из большой в бедренную вену, выделяется бедренная вена выше головки тромба, и последний удаляется через флеботомичес-кий разрез в области проксимального конца большой подкожной вены. При этом должен появиться хороший антеградный и ретроградный кровоток, что свидетельствует об отсутствии тромба. Затем выполняется кроссэктомия.
При переходе тромба в наружную или общую подвздошную вену последние выделяются разрезом по Н.И. Пирогову. Выше
тромба вена перекрывается сосудистым зажимом, и проводится тромбэктомия катетером Фогарти через культю большой подкожной вены бедра с последующей кроссэктомией. Если тромб удалить не удается, наружная подвздошная вена лигируется выше тромба.
При прогрессирующем тромбозе малой подкожной вены в в/з голени или в области подколенной ямки перевязывается сафено-по-плитеальное соустье. У части больных без тяжелой сопутствующей патологии и при отсутствии риска под спинальной или эпидуральной анестезией выполняется радикальная комбинированная флебэктомия, т. е. иссечение тромбированных и ва-рикозно расширенных вен через отдельные мелкие разрезы по ходу вен от паховой складки до нижней трети голени, чем достигается полное противорецидив-ное излечение.
К настоящему времени создана 2-я генерация НМГ путем уменьшения молекулярной массы и однородности полисахаридов. Представителем 2-й генерации НМГ является бемипарин, который обладает самой низкой молекулярной массой и однородностью полисахаридов. В Российской Федерации бемипарин представлен препаратом Цибор® в 2-х дозировках: 2500 МЕ и 3500 МЕ в готовых шприцах по 0,2 мл.
Бемипарин очень быстро всасывается из подкожной клетчатки, и максимальная концентрация по анти-Ха-активности достигается через 2—4 ч после п/к введения, что очень важно для профилактики венозных тромбозов и тромбоэмболических осложнений [7, 8].
В РФ бемипарин рекомендован к применению для профилактики тромбэмболии, а также вторичной профилактики рецидивов ве-
нозной тромбэмболии у пациентов с ТГВ. Кроме того, бемипарин рекомендуется для предупреждения образования тромбов в системе экстракорпорального кровообращения при проведении гемодиализа. При низком и среднем риске тромботических и тромбоэмболических осложнений назначается по 2500 МЕ (0,2 мл) п/к, а при высоком риске — 3500 МЕ (0,2 мл) п/к 1 р/сут [9]. Для профилактики в интра- и послеоперационном периодах бемипарин в дозе 2500 МЕ назначается за 2 ч до или через 6 ч после операции в зависимости от конкретной ситуации. После операции введение бемипарина продолжается в течение 5—7 сут до полной активизации пациента. Нами было проведено сравнительное исследование эффективности и безопасности препарата Цибор® 2500 (бемипарин) у лиц пожилого и старческого возраста при лечении толстокишечной не-
проходимости III—IV степени по классификации НИИ скорой помощи им. Н.В. Склифосовского с целью профилактики послеоперационных тромботических и тромбоэмболических осложнений. Больных пожилого возраста (60—74 года) было 56, старческого (75—90 лет) — 44. Всем 100 больным была выполнена левосторонняя гемиколэктомия с лимфодиссекцией и наложением одноствольной колостомы. Пациентов разделили на 2 группы по 50 человек: основная группа применяла препарат Цибор® 2500 (бемипарин), контрольная группа антикоагулянты не получала, пациентам проводились обычная инфузионная терапия и эластическое бинтование. В основной группе препарат Цибор® 2500 (бемипарин) назначался через 2 ч после операции по 2500 МЕ п/к 1 р/сут в течение 7 сут. Далее в течение 21 дня больные получали непрямые ан-
тикоагулянты, доза назначалась индивидуально в зависимости от веса, возраста, сопутствующей патологии и показателей коагу-лограммы пациента. Тромбоз глубоких и поверхностных вен в контрольной группе по клиническим и ультразвуковым данным отмечен у 6 (12%) пациентов, ТЭЛА — у 2 (4%) с летальным исходом у 1 (2%). В основной группе тромбозов и тромбо-эмболических осложнений не было. Осложнений от применения препарата Цибор® 2500 также не отмечалось. Таким образом, профилактика тромбозов и тромбоэмболичес-ких осложнений путем введения в послеоперационном периоде препарата Цибор® 2500 является эффективной, что доказано результатами оперативных вмешательств на ободочной кишке у лиц пожилого и старческого возраста.
1. Сосудистая хирургия. Национальное руководство. Краткое издание под ред. В.С. Савельева и А.И. Кириенко. Гэотар-Медиа, 2014: 316-363.
2. NicoLaides AN et aL. Тромбофилия и венозный тромбоэмболизм. Руководство и научные обоснования под покровительством Европейского общества генетиков, сердечно-сосудистого образовательного и исследовательского траста, Международного общества ан-гиологов и Средиземноморской лиги тромбоэмболизма. MedLine, 2003.
3. TogLia MR, Weg JG. Venous thromboembolism during pregnancy. N EngL J Med, 1996, 335: 108-14.
4. BorreLL M, Antonijoan RM, Ortin R et aL. Pharmacokinetic profiles of two LMWH: Bemiparin 3,500 IU and Enoxaparin 4,000 IU after subcutaneous administration in heaLthy voLunteers. Thromb. Haemost., 2001, 86(SuppL.): CD3578.
5. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений. Ассоциация флебологов России, Всероссийское общество хирургов. М.: Медиа Сфера, 2010.
6. Geerts WH, Bergqvist D, Pineo GF et aL. Prevention of Venous ThromboemboLism. American CoLLege of Chest Physicians Evidence-Based CLinicaL Practice GuideLines (8th Edition). Chest, 2008, 133: 381-453.
7. FaLkon L, Saenz-Campos D, Antonijoan R, Martin S, Barbanoj M, Fontcuberta J. BioavaiLabiLity and pharmacokinetics of a new Low moLecuLar weight heparin (RO-11). A three way cross-over study in heaLthy voLunteers. Thromb. Res., 1995, 78: 77-86.
8. PLanes A. Review of bemiparin sodium -- a new second-generation Low moLecuLar weight heparin and its appLications in venous thromboemboLism. Expert Opin Pharmacother, 2003, 4 (9): 1551-61.
|
Планируете склеротерапию? Памятка пациенту |
Планируете склеротерапию? Памятка пациенту.
Современное лечение варикозной болезни - это комплексное применение наиболее эффективных методов, направленных на устранение варикоза и восстановления качества жизни. Наиболее важным компонентом эффективного лечения варикозной болезни и хронической венозной недоcтaтoчности является эластическая компрессия не только на период лечения, но и на некоторое время после него и в некоторых случаях на более длительный срок. Эластическая компрессия создается компрессионным трикотажем или эластическими бинтами paзличной степени растяжимости. Определенное значение имеет курсовая медикаментозная терапия венотонизирующими препаратами. Необходимым условием эффективного лечебного процесса является рационализация физической нагрузки, правильная организация труда и отдыха
Склеротерапия (компрессионное флебосклерозирование) - метод удаления варикозных вен, заключающийся во введении в их просвет специальных препаратов-склерозантов с последующей компрессией эластическими бинтами или компрессионным трикотажем. Склерозант вызывает разрушение внутренней стенки варикозно расширенной вены, компрессия создает условия для полного закрытия (склеивания или облитерации) просвета вены. В течение 2-6 месяцев после склеротерапии происходит формирование тонкого соединительнотканного тяжа и его практически полное рассасывание в течение 1-1,5 лет, что подтверждено гистологическими исследованиями. Обычно сеансы склеротерaпии проводятся один раз в неделю. При этом необходима 7-дневная круглосуточная эластическая компрессия после каждого сеанса склеротерапии на протяжении всего периода лечения и дневная эластическая компрессия на срок 1-3 месяца после последнего сеанса. Продолжительность лечения зависит от стадии и формы заболевания и определяется флебологoм. В среднем требуется 3-6 сеансов для каждой ноги и от 3 до 20 инъекций склерозанта за один сеанс. Положительный косметический результат лечения проявляется через 2-8 недель после окончания склеротерапии. В некоторых случаях, для лучшего косметического результата, интервалы между сеансами склеротерапии увеличиваются до 3-10 недель. Наиболее длительное лечение при множественных телеангиэктазиях и/или ретикулярных венах (поверхностные вены диаметром до 3 мм, "питающие" телеангиэктазии) и большой распространенности поражения.
Сеанс склеротерапии может быть несколько болезненен (чувство покалывания и слабого жжения), поэтому используются наиболее качественные одноразовые материалы последнего поколения ведущих производителей /Terumo, Microlance/(иглы, шприцы).
Пациенты должны наблюдаться у флеболога не менее 6 месяцев после окончания склеротерапии.
Компрессионная терапия подразумевает использование компрессионного трикотажа в виде чулок, колготок, гольфов или эластических бинтов различной степени растяжимости. В зависимости от силы создаваемого давления существует четыре функциональных класса компрессионного трикотажа. Во время склеротерапии желательно использовать компрессионный трикотаж 2 функционального класса. Эластические бинты разделяют по степени растяжимости: большой, средней и малой. Врач-флеболог назначает Вам степень компрессии лечебного трикотажа, а специалисты по трикотажу подбирают Вам его. Компрессионная теpaпия является незаменимой при всех формах и стадиях варикозной болезни.
Медикаментозная терапия направлена на повышение тонуса венозных и лимфатических сосудов, укрепление сосудистой стенки, улучшение условий циркуляции крови. Применяются лекарственные препараты, относящиеся к группе венотоников и ангиопpoтeкторов.
Все виды современного лечения варикозной болезни: склеротеpaпия, комбинированное лечение, малоинвазивные операции имеют строгие показания и предусматривают полное удаление варикозно расширенных вен. Этo не значит, что наносится какой-либо ущерб кровообращению ног, напротив. После удаления варикозно расширенных вен венозный отток улучшается за счет множества здоровых вен.
ЧТО ПРЕДСТАВЛЯЮТ СОБОЙ СКЛЕРОЗИРУЮЩИЕ ПРЕПАРАТЫ? КАКИЕ ОСЛОЖНЕНИЯ ВОЗМОЖНЫ ПРИ ИХ ИСПОЛЬЗОВАНИИ?
Флебосклерозирующие препараты (или склерозанты - специально разработанные вещества на основе спиртов) предназначенные для внутривенного введения. Склерозанты вызывают разрушение внутреннего (эндотелиального) слоя вены и ее значительное сужение, что создает условия для склерооблитерации (склеивания) и полного закрытия венозного сосуда. Склерозанты производятся известными крупными фармацевтическими компаниями мира. В России зарегистрированы и используются следующие склерозанты: Этоксисклерол (Aethoxysclerol) /Крейслер, Германия/, Фибро-Вейн (Fibrо-Vеin)/STD, Англия/. Препарат, его концентрация и объем подбираются только врачом индивидуально для каждого пациента! При правильном использовании склерозант вызывает только местное действие и его общее токсическое воздействие на организм исключено. При попадании небольшого количества склерозанта в глубокую венозную систему происходит его быстрое растворение (кровоток в глубоких венах намного выше, чем в пoвepxнoстныx) без местного и общего повреждающего действия.
КАКИЕ ПРАВИЛА НЕОБХОДИМО СОБЛЮДАТЬ ВО ВРЕМЯ ПРОХОЖДЕНИЯ КУРСА СКЛЕРОТЕРАПИИ?
У каждого пациента лечение протекает индивидуально и зависит от длительности заболевания, характера варикозного расширения, состояния окружающих тканей и скорости венозного кровотока в конечности. Но существуют определенные правила поведения, общие для всех пациентов.
Обращайте внимание на процесс эластического бинтования ноги с самого начала лечения, так как это создает необходимую при проведении склеротерапии лечебную компрессию! Необходимо научиться правильно накладывать эластический бинт. Наибольшее давление бинта (степень его натяжения) должна быть в области лодыжки, далее кверху сила натяжения бинта незначительно уменьшается. Верхний уровень наложения эластического бинта должен быть на 5-10 см выше места наиболее верхней инъекции или индивидуально определяется Вашим врачом.
После сеанса склеротерапии Вам необходима 30-40 минутная (минимум) прогулка! На протяжении всего периода лечения надо больше ходить, меньше сидеть, и, особенно, стоять. В случае "сидячей" или "стоячей" работы Вам необходимо делать 5 минутные перерывы для ходьбы или специальных упражнений.
Первый раз снимать эластический бинт для того, чтобы помыть ногу можно через сутки после сеанса склepoтeрапии: лежа или сидя нога разбинтовывается, моется теплой или прохладной водой с мылом, вытирается насухо и в приподнятом положении снова забинтовывается или надевается лечебный компрессионный трикотаж. Душ лучше принимать сидя. Если у Вас сухая кожа или появилось ее раздражение от эластических бинтов, нужно смазать кожу ног после мытья любым, удобным для Вас питательным кремом.
Каждое утро, перед тем как встать с постели, необходимо тщательно перебинтовать ногу или одеть компрессионный трикотаж. Эластические бинты необходимо стирать по мере зaгpязнения (но не реже 2-х раз в неделю). Удобно иметь два бинта (если нет компрессионного трикотажа). При наличии компрессионного трикoтажа эластические бинты нужны только для проведения процедуры склеротерапии и в первые сутки после нее. На второй день после процедуры склеротерапии появляются "синяки" (иногда очень яркие и обширные), слегка болезненные при надавливании уплотнения, связанные с терапевтическим действием склерозантa на венозную стенку.
Если появляется отек в области голеностопного сустава или болевые ощущения, чувство "распирания" в ноге (в первые сутки после сеанса склеротерапии), то необходимо снять бинт, расправить все складки бинта и полностью перебинтoвать ногу, но не ранее чем через 2 часа после сеанса. Далее, желательно пройтись в течение 30-60 минут. При использовании компрессионного лечебного трикотажа подобные ситуации не возникают. В редких случаях у пациентов с большим объемом распространения варикозного поражения вен в первые сутки после склеротерапии появляется чувство легкого недомогания и/или головокружения, повышается тeмпepaтуpa тела до 37-38 С. Эти изменения самочувствия быстро проходят после приема одной таблетки (500 мг) Аспирина, Панадола или Эффералгана (после еды). При головокружении необходимо несколько минут посидеть или полежать. Обо всех изменениях самочувствия на время прохождения курса склеротерапии необходимо информировать Вашего лечащего врача.
На всем время лечения необходима постоянная лечебная компрессия (ношение компрессионного трикотажа или эластических бинтoв) на дневное время. Продолжительность компрессии в ночное время определяется врачом. Если врач не акцентирует Ваше внимание на этом, то круглосуточная компрессия осуществляется в течение 7 суток после сеанса склеротерапии, далее - только в дневное время. При этом на ночь нога бинтуется слабее, утром перебинтoвывается сильнее.
Пациентам с полными ногами в дневное время целесообразно нaдeвaть эластические шорты ("велосипедки" или специальное утягивающее белье) для лучшей фиксации бинтов на бедрах.
На весь период лечения необходимо исключить горячие ванны, бани, сауны, любые другие тепловые и солнечные процедуры (включая солярий), а также "разогревающие" мази, компрессы; массаж ног; силовую физическую нагрузку (тренажеры с отягощениями); подъем тяжестей, ношение тяжелых сумок.
Перед каждым посещением врача необходимо за 2 часа снимать лечебный трикотаж (эластичный бинт).
Необходимость приема венотоников определяется лечащим врачом. Желательно воздержаться от приема алкоголя в день сеанса склеротерапии.
КАКИЕ ПОБОЧНЫЕ РЕАКЦИИ И ОСЛОЖНЕНИЯ ВОЗМОЖНЫ ПРИ ЛЕЧЕНИИ МЕТОДОМ СКЛЕРОТЕРАПИИ?
Сильные боль и жжение после введения склерозанта возникают очень редко и проходят быстро. Чаще пациентами отмечается незначительное жжение или "пощипывание" в течение 1-2-х часов после инъекций.
Сильный отек ноги в подавляющем большинстве случаев связан с неправильным бинтованием, поэтому важно научиться правильно бинтовать ногу при использовании эластических бинтов. При использовании компрессионного трикотажа - практически не встречается.
Аллергические реакции встречаются крайне редко и в основном у пациентов, ранее имевших аллергические реакции на какие-либо лекарственные препараты. Поэтому важно сообщить врачу об этом. Аллергические реакции снимаются специальной медикаментозной терапией.
Образование "пузырей" встречается в 0,5-1% случаев. Является результатом попадания склерозанта в мелкие внутрикожные сосуды (капилляры). "Пузыри" обрабатываются концентрированным раствором перманганата калия и проходят бесследно в течение нескольких дней. Возвратные телеангиэктазии представляют собой очень мелкие красные сосуды в местах склерозированных вен. Могут появляться в сроки от 2-х до 4-х недель после лечения и исчезают в течение последующих 2-6 месяцев. Встречаются приблизительно у 30% женщин, использующих (или принимавших недавно) гормональные контрацептивы и у 2-4% всех остальных пациентов. Чаще встречается при использовании эластических бинтов, чем лечебного трикотажа. Специального лечения, как правило, не требуется, иногда увеличивается курс приема венотонизирующих препаратов.
Некроз кожи - очень редкое осложнение, возникающее при попадании значительного количества склерозанта в подкожную клетчатку. Может быть обусловлен аномальным перераспределением кровотока (артериовенозное шунтирование) в месте введения склерозанта. На фоне местного лечения полностью заживает в сроки 4-6 недель, но остается нежный рубец. Возможна последующая косметическая коррекция рубца.
Длительно непроходящая гиперпигментация встречается приблизительно у 2% пациентов. Около 10% пациентов имеют умеренную гиперпигментацию на срок 6 месяцев после лечения; полностью исчезающую через 10-12 месяцев. В некоторых случаях целесообразно проведение косметических процедур для ускорения процесса нормализации окраски кожи.
Тромбоз глубоких вен является крайне редким осложнением и наблюдается у одного из 10000 пациентов (по данным литературы). Чаще встречается у людей, перенесших ранее тромбоз глубоких вен, на фоне тромбофилических состояний и онкологических заболеваний. Требует тщательного обследования и лечения в условиях хирургического стационара, так как возможна тромбоэмболия легочной артерии.
Пояснения
Склеротерапия, безусловно, подразумевает не удаление вен, а инициацию в вене необратимых процессов, вызывающих ее запустение и последующую облитерацию (замещение просвета вены соединительной тканью).
|
Варикоз на ногах у женщин - признаки, причины и лечение |
Как лечить варикоз на ногах у женщин
Красивые ноги – предмет женской гордости. Но варикоз на ногах у женщин портит не только внешний вид, а ухудшает качество жизни. Распрощаться с этой болезнью – значит вернуть себе привлекательность и здоровье. Варикоз у женщин – это патологическое расширение сосудов ног со снижением их эластичности.
Признаки
- Внешняя визуализация сосудов на бедрах, голенях. Сначала в виде капиллярной сеточки, потом выраженного рисунка. В развитии болезни появляются выпуклые извилистые вены;
- Боли в ногах во время долгой ходьбы;
- Синеватый оттенок кожи над выпирающими венами;
- Отекают колени, стопы к концу дня;
- Сводит мышцы ног во сне.
Степень выраженности симптомов варикоза ног зависит от стадии заболевания:
- 1 стадия, начальная – признаки болезни слабо выражены, наблюдаются вечерние отеки ног, ноющий характер боли;
- 2 стадия – на поверхности кожи видны капиллярные рисунки, сосудистые звездочки, небольшие узелки вен. К тяжести в ногах присоединяются ночные судороги, жжение в сосудах;
- 3 стадия — отеки становятся выраженными, сосудистый рисунок — ярким, болевые ощущения навязчивы, мешают женщине жить полноценной жизнью;
- 4 стадия характеризуется изменениями цвета и состояния кожи ног. Она трескается, шелушится, темнеет в области голеностопа. Узелки вен образуют как бы гроздья, становятся чувствительными к повреждениям. Возможно образование язв на ногах – это уже при запущенной болезни, которая перетекает в более сложные формы сосудистой патологии.
Примерно на третьей стадии варикоза ног возникает такое опасное явление как рефлюксы – это обратное течение крови из крупных вен в мелкие сосуды. Такая путаница в кровообращении еще сильнее расшатывает сосудистую систему, ускоряет развитие варикозной болезни.
Причины возникновения
Женщины подвержены варикозному расширению вен в 3 раза больше, чем мужчины. Причем статистика утверждает, что девушки выше 170 см страдают варикозом ног чаще низкорослых. Связано это со способностью человека ходить на ногах. У животных такой проблемы нет.
Однако проявление варикозной болезни ног связано с ролью провоцирующих факторов:
- Генетическая предрасположенность к варикозу. Особенности строения тела, клеток организма и сосудов в частности передается с генами по наследству. Если мама или бабушка страдали от варикоза на ногах, значит с вероятностью 99% их дочь и внучка испытает то же;
- Нарушение гормонального фона. У женщин гормональные сбои происходят нередко, то по физиологическим причинам, то вследствие женских болезней. А гормоны влияют на состояние сосудистой стенки. Распространено венозное расширение на ногах у беременных женщин;
- Воспаления у женщин в половых органах. Нарушают гормональный баланс, приводят к попаданию артериальной крови в вены с высоким давлением. Вены расширяются, возникают узлы;
- Стрессы, нервные потрясения. Влияют на деятельность центральной нервной системы, понижают тонус сосудистой стенки, расширяют сосуды;
- Работа на ногах. Варикозу ног подвержены учителя, повара, парикмахеры, продавцы, официанты, экскурсоводы;
- Сидячая работа. Провоцирует застой крови в ногах;
- Поза сидя нога на ногу. Любимая женская поза, в результате которой пережимаются сосуды, нарушается кровообращение ног;
- Тяжелые физические нагрузки. Поднятие тяжестей резко повышает давление в брюшине, что сообщается венам ног. Стенки сосудов растягиваются, и при систематическом таком состоянии уже не приходят в норму. Женщины занимаются тяжелым трудом на производстве, хлопоча по хозяйству, занимаясь спортом.
- Пожилой возраст. Является нормальной физиологической причиной сосудистых изменений.
Это еще не все причины. Влияет на возникновение расширенных сосудов курение и лишний вес. Обувь с каблуком выше 5 см также приводит к нарушению нормального кровообращения, питания капилляров, к застою крови в венах ног.
Лечение
За лечением варикоза ног женщины приходят к флебологу или сосудистому хирургу. Понятно, что чем раньше обратишься к врачу, тем скорее и легче наступит выздоровление. После внешнего осмотра специалист назначает обследования:
УЗИ вен – позволяет выявить стадию варикоза, степень расширения сосудов, величину их просветов, обнаружить тромбы и нарушения гемодинамики;
Венография с контрастным веществом – точно оценивает состояние сосудов, определяет присутствие тромбов, опухоли;
Дуплексное сканирование – позволяет сделать цветное трехмерное изображение вен, дает информацию шире, чем традиционное УЗИ.
Варикозное расширение вен на ногах имеет несколько способов терапии:
- Хирургическое вмешательство – радикальное лечение последних стадий варикоза ног. С 90-х годов до последнего времени применялась флебэктомия, довольно травматичная операция на венах. На смену ей пришли высокотехнологичные операции с небольшими разрезами или вообще только проколами. Суть вмешательств в удалении пораженного участка вены, восстановлении работы клапана и тока крови.
- Склеротерапия – введение в вены специального вещества, которое склеивает сосуд, способствует его рассасыванию. Больные вены исчезают, кровоток продолжается по здоровым. Не возникает рецидивов варикоза на этом участке.
- Лекарственные препараты – таблетки для приема внутрь, мази, гели от варикоза. Наружные средства используются при начальной и первой стадии болезни. Распространенными компонентами в них являются гипарин, экстракт конского каштана и листьев красного винограда, камфара, ментол. Пероральные препараты предотвращают возникновение тромбов, разжижают кровь, снимают воспаления, отечность, обезболивают.
- Компрессионное белье – колготки и чулки специальной конструкции разгружают ноги, способствуют нормализации кровотока, служат ослабленным сосудам каркасом. Используются для профилактики и лечения на всех стадиях варикоза ног, до появления трофических язв. Трикотаж должен носиться постоянно, он бывает разной плотности, моделей. Изготавливаются даже чулки с ажурным верхом.
Лечат варикоз ног у женщин и лазером (при расширении внутренних вен), и пневмомассажером, и пиявками.
Как бороться с варикозом
В домашних условиях лечение вен действенно при первых стадиях варикоза, когда сосуды можно восстановить и остановить болезнь.
Чтобы узнать, как лечить варикоз на ногах у женщин, обратимся к рецептам травников.
- Примочки из яблони и полыни. Трава разводится кефиром до состояния пасты, яблоки заливаются на 3 часа кипятком, перемалываются, соединяются с полынью. Смесь наносится на бинт, компресс кладется на пораженный варикозом участок.
- Отвар из крапивы. 20 г свежей молодой крапивы растолочь, залить стаканом кипятка. Через час процедить, пить 3 раза в день.
- Чесночная мазь. Тертый чеснок соединяется со сливочным маслом в соотношении 1:2. Мазь наносится на кожу перед сном, накрывается пергаментом, бинтуется. Утром смывается.
- Аппликации из лопуха. Листья лопуха немного подогреть, приложив к горячему чайнику, обернуть ноги в местах варикоза, зафиксировать бинтами, спать так всю ночь. На третью процедуру наступают существенные улучшения самочувствия, сосуды обретают тонус.
- Настойка из мускатного ореха. 100 г молотого ореха засыпать в поллитровую бутылку с водкой. Оставить на 10 дней, периодически взбалтывая. Принимать по чайной ложке 3 раза в день за полчаса до еды. Болезнь отступит через пару месяцев.
- Растирка из каланхоэ. Свежие листья каланхоэ положить в поллитровую банку, растолочь, чтобы заполнить половину емкости. Добавить водки до краев. Через неделю процедить. Получившейся растиркой обрабатывать ноги каждый день на протяжении месяца.
- Настой конского каштана. Шкурку и порубленные ядра каштана поместить в банку 3 л, другую половину банки залить водкой или спиртом. Через месяц настойкой можно натираться. Также принимают ее внутрь по чайной ложки 3 раза в день.
Помимо трав для укрепления сосудистой стенки и лечения варикоза ног успешно используются и некоторые повседневные продукты.
Яблочный уксус имеет внешнее и внутреннее применение. В первом случае рекомендуется втирать уксус в места проявления варикоза 2 раза в день, накладывать компрессы, делать ванночки для ног. Для приема внутрь 30 мл уксуса смешивают с половиной чайной ложки меда, выпивают натощак утром и на ночь.
Также стоит испробовать примочки для поверхностных сосудов из свежего картофеля, свекольного кваса, медовые компрессы, чай из морковной ботвы.
Лечение варикоза народными средствами может входить в комплекс терапевтических мер. Но заменить хирургию при значительном повреждении сосудов не способно.
Стреляет в ноги, попадает в сердце
Чем опасен варикоз ног, так это своими осложнениями. Если не обращать должного внимания на болезнь и не остановить ее развития, она может перерасти в тромбофлебит, тромбоэмболию, трофические язвы и кровоизлияния сосудов.
Язвы появляются в нижней части голени, начинаются с раздражения и экземы. При запущенных язвах возникает заражение крови, гангрена. Даже если дело до ампутации не дойдет, полное выздоровление уже невозможно.
Тромбофлебит опасен оторвавшимся тромбом и попаданием его по сосудам в легкие или сердце. Такое осложнение приведет к летальному исходу.
Лопающиеся вены могут привести к большим потерям крови. Влияние варикоза ног на сердце не преувеличено. Ведь в результате нарушенной гемодинамики, происходит сгущение крови, страдает вся сердечно-сосудистая система, нагрузка на сердце увеличивается. Возникает риск сердечной недостаточности, инсульта.
К счастью, женщины все же внимательнее мужчин относятся к своему здоровью, поэтому до осложнений варикоза дело доходит в крайних случаях.
Профилактика расширения сосудов
С варикозом ног женщины живут полноценной активной жизнью. Главное – не допустить развития болезни:
- Придется отказаться от тесной модной обуви с высоким каблуком, обтягивающей одежды;
- Контролируйте позу в сидячем положении, чтобы ноги не были друг на друге;
- Избавьтесь от лишнего веса, больше двигайтесь – плавайте, бегайте, гуляйте;
- Не поднимайте тяжести больше 6 кг;
- При длительном нахождении на ногах перекатывайтесь с пятки на носок, стимулируя микроциркуляцию крови;
- Вечером, лежа в постели положите под ноги подушку, пусть они какое-то время побудут «на высоте», восстановится кровоток;
- Откажитесь от горячей ванны и бани, высокая температура расширяет сосуды;
- Пейте не менее 2 литров чистой воды в сутки;
- Следите за своими сосудами при приеме гормональной контрацепции;
- Избавьтесь от вредных привычек – курения и алкоголя;
- Регулярно носите компрессионный трикотаж для поддержки сосудов;
- Используйте венотонизирующие гели, народные средства для натираний и компрессов.
Красивые ноги – здоровые ноги. Для женщины эти понятия равнозначны. В ваших силах продлить свою молодость и привлекательность – предотвратите варикоз ног, позаботьтесь о своих сосудах, и они вас отблагодарят!
|
Ведущий флеболог ММЦ «СОГАЗ» из Санкт-Петербурга провела прием пациентов в клинике |
Ведущий флеболог ММЦ «СОГАЗ» из Санкт-Петербурга провела прием пациентов в клинике
С 27 по 30 марта 2018 года в Многопрофильном медицинском центре «СОГАЗ» (г. Геленджик) провела прием специалист из Санкт-Петербурга С.В. Чеканина. Светлана Валериевна является сотрудником Международного медицинского центра «СОГАЗ» (г. Санкт-Петербург), оперирующим врачом-хирургом, флебологом.
За 4 дня пребывания в Клинике доктор приняла более 30 пациентов с различными формами заболеваний вен нижних конечностей, которым был поставлен точный диагноз и назначена необходимая терапия. Среди пришедших на приём, около 50% определены показания к операции и выбран оптимальный способ оперативного лечения с учетом мировых тенденций в флебологии.
Необходимо отметить, что техническое оснащение Многопрофильного медицинского центра «СОГАЗ» позволяет выполнять необходимые операции для лечения варикозной болезни вен нижних конечностей.
|
Как принимать Детралекс при варикозе |
Детралекс® при варикозе
Действие и применение препарата
Часто при варикозном расширении вен рекомендуется Детралекс®. [1]
Как действует Детралекс® при варикозе?
Как правильно принимать Детралекс® при варикозе?
5. Инструкция по медицинскому применению препарата Детралекс®. РУ № ЛП-003635
6. Инструкция по медицинскому применению препарата Детралекс® суспензия. РУ № ЛП-004247
8. Российские клинические рекомендации по диагностике и лечению ХЗВ. Флебология, спец. выпуск май 2013
|
Варикоз цены на операции, лечение варикоза вен на ногах лазером в симферополе цены на операции клиники |
Варикоз цены на операции, лечение варикоза вен на ногах лазером в симферополе цены на операции клиники
Сколько стоит операция лазером на варикоз
Сколько стоит операция лазером на варикоз
Также преимуществом такого лечения является короткая реабилитация, минимальные риски. Цена обусловлена также применением современного оборудования и долгосрочностью полученных результатов. Поэтому перед принятием решения по поводу проведения лазерного лечения варикоза стоит хорошенько взвесить преимущества и недостатки процедуры, показания и противопоказания, после чего дополнительно проконсультироваться со своим врачом. Мне не пришлось пить долгое время таблетки, пользоваться всяческими мазями, примочками и др.
Также болевой синдром может некоторое время проявляться в области больных вен. Затем следует обработать область воздействия, удалив с нее имеющиеся волоски при помощи бритвенного станка. Стандартом диагностики во флебологии считается ультразвуковое дуплексное сканирование сосудов нижних конечностей. Средиземноморская диета для похудения.
Варикозная болезнь вен входит в десятку самых распространенных патологий в мире. Закрыть меню Тут все рубрики сайта. Настоящим прорывом во флебологии стало применение в лечении варикоза лазера.
Варикоз лечение лазером
Пожалуй, к единственному минусу такой щадящей операции относят ее дороговизну. Обычно уже спустя час после проведения операции пациент может отправляться домой. Наиболее щадящей технологией является склеротерапия - пенная и классическая. Что делать, если заболеваешь в отпуске. Каждое утро на Первом канале известная телеведущая и врач Елена Малышева рассказывает, как обустроить свой быт так, чтобы жить было не только здОрово, эластичные чулки но и здорОво.
- Лазерное лечение, как и склеротерапия, подразумевает сначала склеивание сосуда, в дальнейшем его полное рассасывание.
- Нужно просто взять дешевый.
- Кстати, до сих пор бытует мнение, что лечить вены можно только осенью или зимой, и лучше не делать этого летом.
- При классической хирургической операции - венэктомии - пациенту делают небольшие разрезы в паховой области и на стопе и с помощь венэкстрактора удаляют вену из ноги.
- Данная процедура основана на воздействии тепловой энергии лазера, которая позволяет эффективно устранить рефлюкс движения кровеносных потоков.
Так как лазерная коагуляция сосудов является малоинвазивной методикой лечения, не предполагающей стационарного нахождения в клинике, уже через час после процедуры пациент может отправляться домой. Рассказываем, где в Симферополе можно сделать пирсинг носа и языка, даем советы врачей, как обойтись без осложнений, адреса курсов, где можно обучиться пирсингу. Обзор частных детских садов в Симферополе, программы, медицинское обслуживание, рекомендации специалистов по выбору частного детского сада. Кроме того нужно знать, что лазерное воздействие на пораженный участок может быть небольшим по площади, чтобы предупредить негативное воздействие на рядом расположенные здоровые ткани. Во время этой процедуры разрезов тканей не производится, при травы что позволяет избежать косметических дефектов.
Из наиболее продвинутых методов сегодня выделяют два варианта лечения варикоза. Чтобы унять боль, надо улучшить циркуляцию крови по сосудам. Пятилетняя дочь Наташи Поли впервые вышла на подиум. Например, лечение варикоза лазером, которое практикуется во многих медицинских центрах и клиниках.
Рассказываем, о каких ключевых фактах об астме следует знать. При пенной склеротерапии вместо раствора применяется специальная пена, склеивающая сосуды практически мгновенно. Также нужно бороться с вредными привычками, такими как курение, алкоголь, неправильное питание.
Просто пациент должен быть готов к тому, что ему придется какое-то время носить компрессионный трикотаж. Это объясняется не только ношением неудобной обуви на высоком каблуке, узких джинсов, беременностями, родами, но и приемом гормональных препаратов. Проведение процедуры занимает минут, а уже спустя час после завершения лечения пациент может отправляться домой.
Это способ удаления варикозных вен с помощью лазерного излучения. Варикоз для многих незнающих людей является сугубо косметическим изъяном, хотя на самом деле это патология сосудов, что в дальнейшем без лечения приводит к серьезным последствиям. Однако имейте в виду, что если варикоз есть, он никуда не денется, необходимо обязательно проконсультироваться со специалистом.
Где в Симферополе лучше пройти курс мезотерапии, плюсы и минусы метода, цены, советы косметологов. Обзор платных детских клиник Симферополя, отзывы, цены на прием врачей, анализы и процедуры. Обзор по услугам в платных многопрофильных клиниках Симферополя, цены на прием врачей, анализы и процедуры. Для максимального успеха данной операции следует очень ответственно подойти к выбору клиники и специалистов, отдав предпочтение тем, кто обладает богатым профессиональным опытом лазерного удаления варикоза и безупречной репутацией.
- Где сделать подтяжку век - блефаропластику в Симферополе, обзор клиник, советы специалистов, плюсы и минусы операции.
- Перед началом процедуры не требуется никакой подготовки, разве что можно принято успокоительный препарат.
- Сначала я пил таблетки, мазал всякими мазями ноги, но состояние вен ухудшалось.
- Вены и лечение лазером их заболеваний представляют собой серьезную проблему.
Лечение варикоза вен на ногах лазером в Симферополе цены на операции клиники
Процедура проводится под местной анестезией. Основное показание к применению лазерного лечения является варикозное расширение малой и большой подкожной вены. Для полного восстановления требуется всего одна неделя. Данную процедуру рекомендуется проводить на второй или третьей стадии развития варикозного расширения вен.
Лечение варикоза вен на ногах лазером в Симферополе цены на операции клиники
Избавиться от боли помогут велосипедные прогулки, плавание, легкая гимнастика и ношение компрессионного белья. Больше всего положительных отзывов в пользу лазера, естественно, поступает от женщин. Рассказываем о том, при помощи каких процедур можно сделать увеличение губ в Крыму, советы врачей, возможные риски и осложнения. Где в Симферополе провести удаление аденоидов детям и взрослым, когда это необходимо, советы специалистов. Где в Симферополе сделать подтяжку лица круговую, нитями, аппаратную, советы специалистов, эффект, протокол международный противопоказания.
Какой метод или их сочетание подойдет именно вам, может решить только врач. Очень редко лазерное лечение может спровоцировать тромбоз и ухудшение течения болезни. Вы выделили слишком много. Процедура лазерной коагуляции продолжается, в среднем, не более минут и состоит из двух последовательных этапов. Рассказываем, где сделать наращивание волос в Симферополе, плюсы и минусы процедуры, практические советы специалистов.
Оборудование воздействует на сосуд путем коагуляции, после чего специалист извлекает световод наружу. При проявлении хотя бы одного или нескольких перечисленных симптомов пациенту срочно нужно обратиться к врачу-флебологу. Через микропрокол кожи вводится лазерный световод, который располагается в вене на всю длину ее поражения. Не каждому пациенту, у кого был диагностирован варикоз вен на ногах, врач может назначать лазерное лечение.
Варикоз является одной из самых распространенных патологий в мире. Помимо случаев, когда лазер может оказаться малоэффективным и предполагать недолговременный эффект, к процедуре предполагается список строгих противопоказаний. Операция лазерного удаления варикоза представляет собой один из наименее травматичных и наиболее эффективных методов лечения данного заболевания, однако перед ее проведением необходимо учитывать все противопоказания и предостережения.
Постельный режим в данном случае не требуется. Урологи называют петербургских мужчин страстными и безответственными. Еще более опасное состояние, когда тромб отрывается и движется с током крови к легким, что может привести к внезапной смерти. Все прошло быстро и безболезненно, на месте прокола немного посинела кожа.
Где лучше сделать татуаж бровей в Симферополе, обзор цен в салонах города, советы косметологов. Варикоз убрать лазером можно и лазеротерапия при варикозном расширении вен не принесет вреда. При классической склеротерапии в просвет вены вводится препарат, который вызывает разрушение вены и ее облитерацию склеивание в пораженной болезнью области. На самом деле список преимуществ такого лечения оправдывает затраты, так как только лазерная коагуляция при минимальных воздействиях на кожу гарантируют такой эффект.
Лазеротерапию специалисты не рекомендуют при тяжелых болезнях сосудов и крови, обострившихся хронических заболеваниях, во время беременности и кормления грудью, при избыточном весе и ярко выращенном ослабленном иммунитете. Единственным условием для восстановления после лечения должно быт ношение в течение недели компрессионного белья. Данный метод отличается низким числом рецидивов. Оказывается, зря терпят, рискуя схлопотать инфаркт. Кстати, многие пациенты волнуются, не скажется ли удаление вен на кровоснабжении тканей?
Прокол обязательно дезинфицируют антисептиком, накладывая для защиты от инфекций специальную повязку. На самом деле, время года не играет никакой роли. Советы по выбору родильного дома. Обзор методик и клиник по установке брекетов в Симферополе, советы специалистов, плюсы и минусы метода. Кровь устремится по нормальным сосудам, не измененным варикозом.
Тромб закрывает просвет вены и она воспаляется. Для пораженных участков большой площади обычно применяется другая методика лечения, например, флебэктомия. Как лечить варикоз лазером правильно? Готовьте деньги на пломбы. Для здорового сна важно учесть все факторы.
|
Лечения варикоза без последствий и наркоза – Коммерсантъ Краснодар |
Лечения варикоза без последствий и наркоза
Технологии лечения варикозной болезни вышли на новый уровень и в новые города. Они есть и в Краснодаре. Поэтому теперь жителям нашего города не нужно преодолевать сотни километров пути, чтобы эффективно и безопасно избавиться от варикоза.
По статистике от варикозной болезни страдают до 80 % женщин и 40% мужчин. Но последствия этой патологии носят не только эстетический характер - в некоторых случаях варикоз может привести к более тяжелому исходу, например тромбозу. Более остальных этому подвержены женщины во время беременности или в послеродовой период. В связи с этим специалисты рекомендуют избавляться от варикозной болезни еще до наступления беременности, либо сразу по окончанию грудного вскармливания.
Технологии медицины не стоят на месте, а значит прогрессируют и программа борьбы с варикозом. Так, еще 10 лет назад в сфере сосудистой хирургии появилась революционная идея использовать для лечения варикоза лазерный луч. В настоящее время программа лазерного лечения является стандартом лечения варикозной болезни (согласно клиническим рекомендациям министерства здравоохранения РФ КР48 от 2017 года). Именно поэтому она и взята за основу лечения варикоза в клинике лазерной хирургии «Варикоза нет».
Клиника «Варикоза нет»
«Варикоза нет» - специализированная клиника, которая занимается диагностикой и лечением варикозной болезни, а также ее осложнений. Учитывая повсеместность данной патологии, а также невысокий объем предложений по ее лечению в регионах России, клиника «Варикоза нет» вышла на федеральный уровень, открывая свои филиалы по всей стране. Один из них уже 2 года работает в Краснодаре, жителям которого предоставлена уникальная возможность получить качественную высокотехнологичную помощь, не отрываясь надолго от дома. Процедура лазерного лечения варикозной болезни в клинике «Варикоза нет» выполняется под местной анестезией без токсического воздействия наркозных препаратов на сердце и головной мозг. Длительность процедуры при этом в среднем составляет примерно 40 минут, после чего пациент может отправиться домой. Никакой госпитализации. И никаких побочных эффектов.
|
Юридический анализ правовых особенностей применения местной анестезии в практике врача-флеболога |
Юридический анализ правовых особенностей применения местной анестезии в практике врача-флеболога
Задание
Дать ответы на вопросы, поставленные Заказчиком:
- Каковы правовые особенности работы с местными анестетиками? Какие нормативно-правовое акты её регулируют?
- Каковы опасности (риски) при работе с местными анестетиками?
- Предусмотрена ли в законодательстве необходимость проведения аллергопроб перед введением местных анестетиков?
- Установлены ли где-то допустимые объемы введения местных анестетиков?
- Существуют ли особые требования к условиям работы с местной анестезией в амбулаторных условиях? Затрагивают ли такие требования оснащение кабинета, в котором выполняются медицинские вмешательства с применением местной анестезии?
- Регламентировано ли в законодательстве применение «раствора Кляйна» и тумесцентной анестезии?
- Зафиксированы ли в законодательстве иные особенности применения местных анестетиков в сфере флебологии?
Содержание ответа
| № | Наименование раздела |
|---|---|
| 1 | Общая характеристика работы с местными анестетиками. Нормативно-правовое регулирование. Медицинские работники, уполномоченные на проведение местной анестезии |
| 1.1 | Инфильтрационная анестезия как медицинская услуга |
| 1.2 | Применение инфильтрационной анестезии врачом-хирургом и врачом – сердечно-сосудистым хирургом |
| 1.3 | Применение инфильтрационной анестезии врачами иных специальностей |
| 1.4 | Проведение инфильтрационной анестезии средним медицинским персоналом |
| 2 | Опасности (риски) применения местной анестезии |
| 2.1 | Риски уголовной ответственности |
| 2.2 | Передозировка / отравление анестетиком |
| 2.3 | Внутрисосудистое введение анестетиков, предназначенных для инфильтрационной анестезии |
| 2.4 | Возникновение аллергии / анафилактического шока |
| 2.5 | Риски гражданско-правовой ответственности |
| 2.6 | Общие рекомендации по снижению рисков юридической ответственности |
| 3 | Необходимость проведения аллергопроб перед введением местных анестетиков |
| 4 | Допустимые объемы введения анестетиков |
| 5 | Оснащение кабинета, в котором выполняются медицинские вмешательства с применением местной анестезии|
| 6 | Использование тумесцентной анестезии и «раствора Кляйна» в амбулаторных условиях |
| 7 | Иные особенности применения местных анестетиков в сфере флебологии |
| 8 | Заключение |
1. Общая характеристика работы с местными анестетиками. Нормативно-правовое регулирование. Медицинские работники, уполномоченные на проведение местной анестезии.
Базовым нормативным правовым актом, которым регулируется применение местной анестезии, является Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (далее – ФЗ № 323). В частности, пункт 4 части 5 статьи 19 данного гарантирует пациенту право на облегчение боли , связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами. Использование лекарственных препаратов с целью проведения местной анестезии (в том числе инфильтрационной) перед инвазивной медицинской процедурой полностью соответствует определению «облегчения боли, связанной с медицинским вмешательством».
В силу пункта 2 части 1 статьи 79 ФЗ № 323, медицинские организации обязаны организовывать и осуществлять медицинскую деятельность в соответствии с законодательными и иными нормативными правовыми актами Российской Федерации, в том числе порядками оказания медицинской помощи, и с учетом стандартов медицинской помощи. Кроме того, 25 декабря 2018 года в ФЗ №323 были внесены изменения, согласно которым с января 2022 года медицинская помощь будет оказываться на основе клинических рекомендаций (п.3 ч.1. ст. 37 ФЗ № 323). Соответственно, порядки и стандарты играют важнейшую роль при разрешении вопросов качества и безопасности оказания медицинской помощи, а с 1 января 2022 года – не меньшую роль станут играть и клинические рекомендации.
Однако, действующие порядки оказания медицинской помощи не содержат каких-либо специальных требований к применению лекарственных препаратов для местной анестезии (в том числе и из группы амидов). Например, порядком оказания медицинской помощи по профилю «хирургия» (Приказ Минздрава России от 15.11.2012 № 922н) утверждены лишь общие требования к помещениям медицинской организации и рекомендуемые штатные нормативы * .
В свою очередь, в отношении лечения заболеваний вен конечностей на сегодняшний день существуют лишь стандарты медицинской помощи, которые распространяются на медицинские услуги, оказываемые в стационарной форме. Тем не менее, некоторыми из них прямо предусмотрено применение местной анестезии и некоторых местных анестетиков:
- Проведение местной анестезии предусмотрено Стандартом специализированной медицинской помощи при остром восходящем тромбофлебите большой и (или) малой подкожных вен (утвержден Приказом Минздрава России от 09.11.2012 № 837н).
- Применение местной анестезии, а также лидокаина, предусмотрено Стандартом специализированной медицинской помощи при остром тромбозе в системе верхней и нижней полых вен (утвержден Приказом Минздрава России от 09.11.2012 № 835н).
- Лидокаин и ропивакаин входят в стандарт специализированной медицинской помощи при варикозном расширении вен нижней конечности с язвой и (или) воспалением (утвержден Приказом Минздрава России от 24.12.2012 № 1456н).
К сожалению, стандартов, распространяющихся на медицинские услуги в сфере флебологии, которые могут быть оказаны в амбулаторных условиях , на сегодняшний день не утверждено. Указанное значительно усложняет анализ законодательных особенностей применения лидокаина и иных лекарственных препаратов группы амидов во время проведения местной анестезии в амбулаторных условиях (но ни в коем случае не делает такой анализ невозможным).
Помимо порядков оказания медицинской помощи и стандартов медицинской помощи, обязательные требования к проведению местной анестезии могут содержаться в иных подзаконных нормативных правовых актах. Они будут рассмотрены нами в контексте следующих вопросов настоящей консультации.
Также необходимо особо обратить внимание на нормативный статус инструкции по медицинскому применению лекарственного препарата. В частности, согласно Федеральному закону от 12.04.2010 № 61-ФЗ «Об обращении лекарственных средств» (далее – ФЗ № 61), инструкция входит в состав регистрационного досье на лекарственный препарат, согласовывается с Минздравом России в рамках процедуры государственной регистрации лекарственного препарата и выдается одновременно с регистрационным удостоверением (номер данного регистрационного удостоверения и дата государственной регистрации указываются на инструкции). Требования к инструкции по медицинскому применению также официально утверждены Минздравом России в Приказе от 21.09.2016 № 724н. Изменение инструкции производится только с внесением изменений в регистрационное досье, а, например, расширение показаний для медицинского применения лекарственного препарата возможно только после успешного проведения новых клинических исследований. Информация о показаниях и противопоказаниях к применению лекарственных препаратов содержится также в государственном реестре лекарственных средств (ст. 33 ФЗ № 61), которая идентична инструкции, согласованной Минздравом. Таким образом, нормативная природа инструкции не вызывает сомнений, а, следовательно, и обязанность медицинских работников использовать лекарственные препараты в соответствии с ее положениями. Данный вывод подтверждается и судебной практикой, которая будет рассмотрена нами далее.
Помимо инструкции, судебно-медицинские эксперты и суды также часто основывают свое мнение на «специальной литературе». Согласно законодательству такая литература (учебники, руководства и иные источники устоявшейся клинической практики) может быть квалифицирована как обычаи, то есть пользуясь терминологией Гражданского Кодекса Российской Федерации (ст. 5 ГК РФ) - сложившееся и широко применяемое в той или иной области медицинской деятельности, не предусмотренное законодательством правило поведения. В соответствии со статьей 309 ГК РФ обязательства должны исполняться надлежащим образом в соответствии с условиями обязательства и требованиями закона, иных правовых актов, а при отсутствии таких условий и требований - в соответствии с обычаями или иными обычно предъявляемыми требованиями.
Данные требования также будут проанализированы далее в разрезе иных вопросов настоящей консультации.
1.1. Инфильтрационная анестезия как медицинская услуга
В номенклатуре медицинских услуг (утверждена Приказом Минздрава России от 13.10.2017 № 804н) содержится несколько кодов, по которым теоретически можно классифицировать инфильтрационную анестезию. Например:
- Внутримышечное введение лекарственных препаратов (А11.02.002);
- Подкожное введение лекарственных препаратов (A11.01.002);
- Внутрикожное введение лекарственных препаратов (A11.01.003);
- Местная анестезия (B01.003.004.001);
- Инфильтрационная анестезия (B01.003.004.005).
Кроме того, на практике используются и иные наименования, связанные с различными вариантами (тумесцентная анестезия и т.д.). Тем не менее, Факультет Медицинского Права при заполнении медицинской и иной документации (например, договоров на оказание медицинских услуг) рекомендует придерживаться названия, которое все-таки содержится в Номенклатуре и при этом наиболее точно соответствует виду применяемой анестезии. В частности, мы рекомендуем использовать название « инфильтрационная анестезия » (B01.003.004.005). Также допустимым является название «местная инфильтрационная анестезия ( см. подробнее подраздел «Применение инфильтрационной анестезии врачом-хирургом и врачом – сердечно-сосудистым хирургом» ).
В данном случае коду «01» класса «В» соответствует тип медицинской услуги « врачебная лечебно-диагностическая », классу «003» - медицинская специальность « анестезиология и реаниматология ».
Напомним, что в соответствии с указанным Единым квалификационным справочником, утвержденным Приказом Минздравсоцразвития РФ от 23.07.2010 № 541н (далее – ЕКС), врач-анестезиолог-реаниматолог проводит различные методы местного обезболивания.
Кроме того, согласно пункту 2 Порядка оказания медицинской помощи взрослому населению по профилю «анестезиология и реаниматология», утвержденному приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 919н, одной из целей медицинской помощи по профилю «анестезиология и реаниматология» является профилактика и лечение боли и болезненных ощущений у пациентов, выбор вида обезболивания в соответствии со соматическим статусом пациента. Соответственно, инфильтрационная анестезия может проводиться врачом-анестезиологом-реаниматологом. Однако законодательство не наделяет его исключительным правом проводить подобные медицинские вмешательства.
Например, согласно Номенклатуре медицинских услуг, к этому же типу (врачебные лечебно-диагностические) и классу («анестезиология и реаниматология») медицинских услуг относится также и аппликационная анестезия (код «B01.003.004.001»), которая широко применяется также врачами-стоматологами, врачами-урологами и иными медицинскими работниками. Кроме того, в действующем законодательстве отсутствуют нормы, которые официально запрещали бы медицинским работникам выполнение медицинских услуг, относящихся к классу и типу, не соответствующим их специальности.
Таким образом, отнесение номенклатурой данной услуги к специальности «анестезиология и реаниматология» не свидетельствует о том, что врач анестезиолог-реаниматолог является единственным специалистом, уполномоченным на соответствующее медицинское вмешательство.
1.2. Применение инфильтрационной анестезии врачом-хирургом и врачом – сердечно-сосудистым хирургом
Начнем с того, что наличие анестезиолога-реаниматолога не входит в рекомендуемые штатные нормативы кабинета врача-хирурга, которые указаны в Приложении № 2 к Порядку оказания медицинской помощи взрослому населению по профилю «хирургия», утвержденному приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н (далее – Порядок № 922н).
В свою очередь, функциями кабинета врача-хирурга, исходя из пунктов 2 и 5 порядка организации деятельности такого кабинета (утверждены в Приложении № 2 к Порядку № 922н) является, в том числе, лечение хирургических заболеваний. Согласно пункту 8 статьи 2 ФЗ № 323, лечение – это комплекс медицинских вмешательств, выполняемых по назначению медицинского работника, целью которых является устранение или облегчение проявлений заболевания или заболеваний либо состояний пациента, восстановление или улучшение его здоровья, трудоспособности и качества жизни.
Таким образом, проведение местной анестезии можно рассматривать как часть комплекса медицинских вмешательств, направленных на лечение хирургического заболевания, которое вправе проводить врач-хирург или медицинская сестра (о полномочиях среднего медицинского персонала на проведение местной анестезии будет также сказано далее). В противном случае запрет на применение местной анестезии в кабинете врача-хирурга как минимум нарушал бы право пациента на облегчение боли, которое установлено в пункте 4 части 5 статьи 19 ФЗ № 323.
Вышеуказанный вывод также подтверждается профессиональным стандартом «Врач-хирург» (утв. Приказом Минтруда России от 26.11.2018 № 743н), согласно которому местная анестезия входит в область его необходимых знаний и необходимых умений и является частью хирургического вмешательства, медицинской манипуляции. Также профстандартом в разрезе некоторых трудовых функций врача-хирурга в числе трудовых действий указаны «назначение лекарственных препаратов», в числе необходимых знаний – «принципы и методы обезболивания пациентов», «механизм действия лекарственных препаратов», а в числе необходимых умений – «обосновывать методику обезболивания при выполнении хирургических вмешательств» и «назначать лекарственные препараты».
Кроме того, право на проведение инфильтрационной анестезии врачом-хирургом следует из следующих нормативных актов:
- Согласно единому квалификационному справочнику должностей руководителей, специалистов и служащих (раздел «Квалификационные характеристики должностей работников в сфере здравоохранения»), утвержденного приказом Приказ Минздравсоцразвития России от 23.07.2010 № 541н (далее – ЕКС), врач-хирург должен знать принципы, приемы и методы обезболивания в хирургии;
- Согласно Приказу Минздрава СССР от 21.07.1988 № 579 «Об утверждении квалификационных характеристик врачей-специалистов» * , врач-хирург должен знать принципы, приемы и методы обезболивания в хирургии, а также должен уметь обосновать методику обезболивания и, при необходимости, выполнить его .
Кроме того, данный Приказ дает право на проведение местной анестезии помимо анестезиолога-реаниматолога также и некоторым иным врачам (например, судовому врачу, детскому хирургу, травматологу-ортопеду). Данный факт подтверждает вывод, что проведение местной анестезии допускается врачами различных специальностей (также дополнительно см. подраздел «Применение инфильтрационной анестезии врачами иных специальностей») . Также заслуживает внимание и то, что п.3 Приказа прямо относит инфильтрационную анестезию к разновидности местной анестезии. Это позволяет распространять действие всех правовых норм, регулирующих проведение местной анестезии, на проведение инфильтрационной анестезии.
Аналогичные трудовые действия, необходимые умения и знания в разрезе различных трудовых функций предусмотрены и для врача – сердечно-сосудистый хирурга в соответствующем профессиональном стандарте (Профессиональный стандарт «Врач – сердечно-сосудистый хирург», утвержденный Приказом Минтруда России от 14.03.2018 № 143н):
- Трудовые действия: «Назначение лекарственных препаратов».
- Необходимые умения: «Обосновывать применение лекарственных препаратов», «Определять последовательность применения лекарственных препаратов», «Назначать лекарственные препараты».
- Необходимые знания: «Методы применения лекарственных препаратов», «Лекарственные препараты, применяемые для пациентов с заболеваниями и (или) патологическими состояниями сердечно-сосудистой системы», «Медицинские показания и медицинские противопоказания к назначению лекарственных препаратов».
Таким образом, с учетом того, что инфильтрационная анестезия является разновидностью местной анестезии, врач-хирург и врач – сердечно-сосудистый хирург обладают необходимой компетенцией для проведения инфильтрационной анестезии и, соответственно, вправе её проводить.
1.3. Применение инфильтрационной анестезии врачами иных специальностей
Как упоминалось ранее, процедура проведения инфильтрационной анестезии может рассматриваться как подкожное, внутрикожное, внутримышечное введение лекарственных препаратов (местных анестетиков). Согласно ГОСТ Р 52623.4-2015 «Национальный стандарт Российской Федерации. Технологии выполнения простых медицинских услуг инвазивных вмешательств» (утв. и введен в действие Приказом Росстандарта от 31.03.2015 № 200-ст) (далее – ГОСТ Р 52623.4-2015) подкожное, внутрикожное, внутримышечное введение лекарственных средств и растворов, относится к простым медицинским услугам и может выполняться как в амбулаторных условиях, так и в стационарных:
- Специалистом, имеющим диплом установленного образца об окончании среднего профессионального медицинского образовательного учебного учреждения по специальностям: «лечебное дело», «сестринское дело», «акушерское дело».
- Специалистом, имеющим диплом установленного образца об окончании высшего образовательного учебного заведения по специальностям: «лечебное дело», «педиатрия».
Таким образом, согласно упомянутого ГОСТу, врач любой специальности, получивший высшее медицинское образование на лечебном или педиатрическом факультете, приобретает право на подкожное, внутрикожное, внутримышечное введение лекарственных средств и растворов и, следовательно, на проведение инфильтрационной анестезии. Обращаем особое внимание, что эта норма распространяется и на врачей, окончивших лишь специалитет по специальностям «лечебное дело» или «педиатрия» и не учившихся в ординатуре.
1.4. Проведение инфильтрационной анестезии средним медицинским персоналом
Помимо ГОСТ Р 52623.4-2015, полномочия среднего медицинского персонала на проведение инфильтрационной анестезии также вытекают из следующего:
- Согласно номенклатуре работ и услуг в здравоохранении (утв. Минздравсоцразвития РФ 12.07.2004) * (далее – Номенклатура от 2004 года), внутримышечное введение лекарственных средств, а также подкожное введение лекарственных средств и растворов входит в перечень процедур сестринского ухода (см., например, процедуры сестринского ухода при подготовке пациента к операции (02.057.01), процедуры сестринского ухода за больным с сердечно-сосудистым заболеванием (02.015.02)).
- Согласно структуре программы подготовки по специальностям «Сестринское дело», «Лечебное дело» и «Акушерское дело», специалисты среднего звена должны уметь ориентироваться в номенклатуре лекарственных средств, применять лекарственные средства по назначению врача; а также знать лекарственные формы, пути введения лекарственных средств, виды их действия и взаимодействия; основные лекарственные группы и фармакотерапевтические действия лекарств по группам; побочные эффекты, виды реакций и осложнений лекарственной терапии (см. Приказ Минобрнауки России от 12.05.2014 № 514 «Об утверждении федерального государственного образовательного стандарта среднего профессионального образования по специальности 31.02.01 Лечебное дело», Приказ Минобрнауки России от 12.05.2014 № 502 «Об утверждении федерального государственного образовательного стандарта среднего профессионального образования по специальности 34.02.01 Сестринское дело») .
- Согласно Приложение № 1 к Указанию Минсоцзащиты РФ от 26.04.1993 № 1-31-У «О порядке применения раздела XXIV Списка № 2 производств, работ, профессий, должностей и показателей, дающих право на льготное пенсионное обеспечение. О льготном пенсионном обеспечении работников, занятых в производстве синтетических моющих средств» к видам деятельности среднего медицинского персонала, относящиеся к непосредственному обслуживанию больных в лечебно - профилактических учреждениях, отделениях, кабинетах являются в том числе * : производство инъекций, манипуляций, процедур (лечебных и диагностических), забор материала для исследования и участие в проведении обезболивания и оказании анестезиологической, хирургической и реанимационной помощи больным.
Данный факт свидетельствует о том, что проведение средним медицинским персоналом инъекций и обезболивания является давно устоявшейся практикой.
Помимо вышеуказанных нормативных документов, полномочия среднего медицинского персонала также следуют из единого квалификационного справочника (ЕКС). Рассмотрим их отдельно в разрезе каждой должности.
Согласно ЕКС, медицинская сестра в том числе: осуществляет уход за больными в медицинской организации и на дому; ассистирует при проведении врачом лечебно -диагностических манипуляций и малых операций в амбулаторных и стационарных условиях, а также осуществляет использование лекарственных средств.
Во-первых, напомним, что подкожное введение лекарственных средств и растворов входит в перечень процедур сестринского ухода согласно Номенклатуре от 2004 года.
Кроме того, нормативные правовые акты не уточняют в каком объеме медицинская сестра вправе ассистировать врачу и использовать лекарственные средства, однако на основе вышесказанного можно сделать вывод, что таковым в том числе является проведение местной анестезии.
В соответствии с ЕКС, медицинская сестра перевязочной и медицинская сестра процедурной в том числе: выполняют назначенные лечащим врачом манипуляции, разрешенные к выполнению средним медицинским персоналом.
Как было указано выше, в РФ действует ряд нормативных правовых актов, которые указывают на право среднего медицинского персонала проводить местную анестезию.
Кроме того, в правовой доктрине РФ действует принцип «разрешено все, что не запрещено законом». Он рассматривается как данность, общеизвестный факт, не требующий доказывания и обоснования. В законодательстве РФ официального закрепления этот постулат не находит, но им активно оперирует правоприменительная практика (см., например, Постановление ФАС ЦО от 09.12.2009 по делу № А23-881/09Г-17-88).
При этом, в РФ отсутствуют какие-либо нормативные правовые акты, которые бы указывали на то, что среднему медицинскому персоналу запрещено проводить местную анестезию, что дополнительно указывает на наличие у медицинской сестры перевязочной и медицинской сестры процедурной полномочий на её применение.
В соответствии с ЕКС, медицинская сестра-анестезист в том числе: участвует в хирургических операциях. При этом, специалист, занимающий данную должность, должен знать современные методы общей, местной и регионарной анестезии. С учетом этого можно сделать вывод о её праве на проведение инфильтрационной анестезии в рамках участия в хирургических операциях.
Согласно ЕКС, медицинская сестра операционной в том числе: участвует в хирургических операциях. При этом, специалист, занимающий данную должность, должен знать порядок получения, учета, хранения, использования лекарственных средств, а также современные методы общей, местной и регионарной анестезии. С учетом этого можно сделать вывод о её праве на проведение инфильтрационной анестезии в рамках участия в хирургических операциях.
Таким образом, результаты правового анализа действующей нормативно-правовой базы позволяют сделать вывод, что применять местную анестезию (включая инфильтрационную) при оказании медицинской помощи (в частности, во время медицинских вмешательств, связанных с лечением заболеваний сосудов конечностей) имеют право любые специалисты с высшим медицинским образованием (в том числе врач – анестезиолог-реаниматолог, врач-хирург и врач - сердечно-сосудистый хирург) и со средним медицинским образованием (в том числе – медицинская сестра, медицинская сестра перевязочной, медицинская сестра-анестезист, медицинская сестра операционной).
2. Опасности (риски) применения местной анестезии
На основе анализа медицинской литературы и судебной практики по вопросу применения местной анестезии, нами было выделено три группы рисков возникновения ответственности у медицинских работников:
- Передозировка анестетика;
- Случайное внутрисосудистое введение анестетика, проявившееся кардиотоксическим или нейротоксическим эффектом;
- Аллергические реакции (включая анафилактический шок) у пациента на введённый препарат.
2.1 Риски уголовной ответственности
Как правило, в случае смерти пациента или причинения вреда его здоровью в результате применения местной анестезии в отношении медицинских работников встает вопрос о противоправной неосторожности, вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей. Ненадлежащее исполнение профессиональных обязанностей в правоприменительной практике определено как умышленное или неосторожное нарушение лицом официальных требований и стандартов, предъявляемых к его профессиональной практике (например, требований нормативных правовых актов, инструкций по медицинскому применению лекарственных препаратов, требований специальной литературы).
Чаще всего медицинские работники в случае смерти пациента привлекаются к ответственности по части 2 статьи 109 УК РФ «Причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей» (если пациент умер от осложнений и побочных явлений, возникших вследствие проведения местной анестезии). Однако, кроме того, действия медицинских работников, допустивших нарушения во время проведения местной анестезии, могут быть истолкованы правоохранительными органами, как имеющие признаки следующих составов преступлений:
- Статья 238 УК РФ «Производство, хранение, перевозка либо сбыт товаров и продукции, выполнение работ или оказание услуг, не отвечающих требованиям безопасности ». Отличительной особенностью части 1 данной статьи является то, что уголовная ответственность может наступить даже если в результате действий медицинского работника не был причинен вред жизни или здоровью пациента (например, не была проведена аспирационная проба, не были проведены аллергопробы при наличии в анамнезе пациента сведений об аллергии, произошло превышение концентрации введения анестетика, однако анестезия прошла без осложнений, пациент не только остался жив, но даже и не был причинен вред его здоровью). В последнее время следственные органы активно используют данный состав преступления для уголовного преследования медицинских работников, количество уголовных дел, возбуждаемых по этой статье, неуклонно возрастает. Однако, анализ судебной практики, проведенный нами, свидетельствует о том, что до настоящего времени этот состав преступления не применялся по отношению к нарушениям/осложнениям в процессе местной анестезии.
- Статья 118 УК РФ «Причинение тяжкого вреда здоровью по неосторожности» (например, если в результате пережитого анафилактического шока/гипоксии головного мозга на фоне остановки сердечной деятельности остался стойкий неврологический дефицит, повлекший инвалидизацию).
- Статья 293 УК РФ «Халатность». Спецификой уголовной ответственности за халатность является то, что субъектом данного преступления (неисполнение или ненадлежащее исполнение должностным лицом своих обязанностей вследствие недобросовестного или небрежного отношения к службе либо обязанностей по должности, если это повлекло причинение крупного ущерба или существенное нарушение прав и законных интересов граждан или повлекшее по неосторожности причинение тяжкого вреда здоровью или смерть человека) является должностное лицо. Медицинский работник рассматривается в качестве должностного лица при выполнении им административно-хозяйственных или организационно-распорядительных функций (в большинстве случаев – это должности, начиная с заведующего отделением, хотя возможны и исключения). Например, как халатность может квалифицироваться действия заведующего отделением или руководителя медицинской организации, которые не обеспечили необходимые условия для проведения реанимации ( см. раздел 5 настоящей консультации ).
- Статья 124 УК РФ «Неоказание помощи больному». Ответственность по данной статье в связи с нарушениями требований к местной анестезии не наступает. Однако она может наступить позже – если медицинский работник в случае анафилактического шока не провел реанимационные мероприятия. Отметим, что обязанность по проведению таких мероприятий следует из ЕКС, Приказа Министерства здравоохранения Российской Федерации от 24.07.1992 № 210 «О разрешении к медицинскому применению» (относится только к лидокаину), некоторых инструкций по медицинскому применению лекарственных препаратов, а также писем Минздрава России от 03.12.2015 № 20-3/1645, информационного письма ФГБУ «Научный центр экспертизы средств медицинского применения» от 01.12.2015 № 15622 и письма Росздравнадзора от 02.11.2015 № 01И-1872/15. Однако непроведение реанимационных мероприятий в данном случае должно находиться в прямой причинно-следственной связи с наступившими последствиями в виде причинения среднего или тяжкого вреда здоровью пациента, что не всегда устанавливается судебно-медицинской экспертизой (подобное решение будет рассмотрено ниже). Кроме того, ответственность по статье 124 УК РФ исключается в случае неполного/недостаточного проведения реанимационных мероприятий. В этом случае ответственность наступает по статье 109 УК РФ. Также обращаем внимание на то, что применение статьи 124 УК РФ требует наличия последствий, как минимум, в виде вреда здоровью средней тяжести.
Вместе с тем, уголовная ответственность медицинского работника в случае смерти пациента во время местной анестезии исключается даже при несоблюдении медицинским работником обязательных требований, если:
- Не установлена причинно-следственная связь между действиями/бездействиями врача и смертью пациента;
- Нарушение официальных требований вызвано соображениями крайней необходимости или обоснованного риска (для устранения опасности, непосредственно угрожающей пациенту, если эта опасность не могла быть устранена иными средствами – например, медицинское вмешательство с применением местной анестезии было необходимо для спасения жизни пациента, а его отсрочка, замена вида анестезии или отказ от анестезии привели к гибели пациента. Впрочем, такой вариант развития событий маловероятен, а при оказании медицинской помощи флебологами – практически невозможен);
- Если медицинский работник не предвидел и не должен был предвидеть возможности наступления негативных последствий для жизни или здоровья пациента.
Так, согласно статье 5 Уголовного кодекса РФ, лицо подлежит уголовной ответственности только за те общественно опасные действия (бездействие) и наступившие общественно опасные последствия, в отношении которых установлена его вина. Объективное вменение, то есть уголовная ответственность за невиновное причинение вреда, не допускается.
В соответствии с частью 1 статьи 28 Уголовного кодекса РФ, деяние признается совершенным невиновно, если лицо, его совершившее, не осознавало и по обстоятельствам дела не могло осознавать общественной опасности своих действий (бездействия) либо не предвидело возможности наступления общественно опасных последствий и по обстоятельствам дела не должно было или не могло их предвидеть.
Аналогично рассматривается квалификациям деяния в качестве причинения тяжкого вреда по неосторожности. Отметим, что причинение здоровью пациента по неосторожности вреда средней тяжести или легкого вреда не влечет за собой уголовной ответственности (хотя и не исключает гражданско-правого иска).
Таким образом, если врач, принимая решение о применении местной анестезии, не предвидел наступления опасных последствий (смерти пациента, причинение тяжкого вреда здоровью пациента) и по обстоятельствам дела (оформление медицинской документации, информирование пациента о рисках применения местной анестезии, сбор информации о наличии у пациента аллергии на лекарственные препараты и пищевые продукты, отсутствие иных противопоказаний для применения местной анестезии, осуществление медицинского вмешательства в условиях, предусмотренных законодательством и т.д.) объективно не мог предвидеть опасных последствий, указанное исключает возможность его привлечения к уголовной ответственности.
Рассмотрим примеры судебных решений и последствия для медицинских работников по каждой из категории рисков.
2.2. Передозировка / отравление анестетиком
В случае с передозировкой / отравлением анестетиком, если при этом была превышена доза анестетика или режим введения лекарственного препарата, причинно-следственная связь между превышением допустимой дозировки препарата и смертью пациента устанавливалась судебно-медицинской экспертизой абсолютно во всех рассмотренных нами случаях. Наличие такой связи являлось основанием для выводов следствия о наличии причинно-следственной связи между действиями медицинского работника и смертью пациента, и привлечения медицинского работника к уголовной ответственности по части 2 статьи 109 УК РФ ( см., например, Кассационное определение Московского городского суда от 26.09.2012 по делу № 22-12773/12, Приговор Кузьминского районного суда г. Москвы от 16.05.2011 по делу № 1-329/11, Приговор Жуковского городского суда Московской области по делу № 1-12/2011 от 21.04.2011 ).
Таким образом, в случае смерти пациента по причине интоксикации, вызванной превышением концентрации введения анестетика, риск наступления уголовной ответственности практически достигает 100%.
Если пациент выжил, но перенес выраженную интоксикацию (с коллапсом) вследствие передозировки, теоретически становится возможным привлечение медицинского работника по статье 118 УК РФ (Причинение тяжкого вреда здоровью по неосторожности). Это объясняется тем, что согласно пункту 6.2.4. Приказа Минздравсоцразвития РФ от 24.04.2008 № 194н «Об утверждении Медицинских критериев определения степени тяжести вреда, причиненного здоровью человека», острая сердечная и (или) сосудистая недостаточность тяжелой степени является признаком тяжкого вреда здоровья. Вместе с тем в подобных делах для доказательства наличия в действиях медицинского работника состава преступления также требуется заключения судебно-медицинского эксперта, где должно быть четко и недвусмысленно указано, что развившаяся сердечно-сосудистая недостаточность была последствием именно передозировки лидокаина (а не проявлением иного заболевания).
И в случае ответственности по ст. 109 УК РФ, и в случае ответственности по ст. 118 УК РФ, следует обратить внимание на то, кто именно будет нести подобную ответственность. Если передозировка возникла вследствие действий врача, назначившего неправильную дозировку, именно он будет нести уголовную ответственность. Однако достаточно типична ситуация, когда препарат назначен верно, а передозировка наступает вследствие небрежности среднего медицинского персонала, осуществлявшего манипуляцию (например, вместо 2% раствора лидокаина введен 10%). В данном случае уголовную ответственность будет нести медсестра, перепутавшая раствор, а врач от уголовной ответственности будет освобожден (в связи с отсутствием в его действиях вины).
Показательным в данном случае является Приговор Кузьминского районного суда г. Москвы от 16.05.2011 по делу № 1-329/11 . Согласно материалам дела, суд пришел к выводу, что медицинская сестра в соответствии с должностной инструкцией была обязана проверить концентрацию препарата «Лидокаин» путем обозрения упаковки и инструкции по медицинскому применению. Вопреки этому она дважды ввела 10% раствора «Лидокаина» 2,5-3 миллилитра в организм пациента, тем самым максимально превысив допустимую для детей дозу препарата «Лидокаин» в 5-6 раз. При этом, медицинская сестра также нарушила и временной интервал между инъекциями (повторная инъекция была проведена через 1,5 часа после первой). Согласно выводам экспертизы, неоднократное введение лекарственного препарата состоит в прямой причинно-следственной связи со смертью пациента. На основании этого медицинская сестра была признана виновной в совершении преступления, предусмотренного частью 2 статьи 109 УК РФ.
Факультет Медицинского Права может лишь порекомендовать внимательно следовать инструкции по применению лекарственного препарата в части дозировки анестетика (напомним, что в отношении лидокаина допустимая дозировка также указана в Приказе Министерства здравоохранения Российской Федерации от 24.07.1992 № 210 «О разрешении к медицинскому применению»), а также тщательно проверять маркировку флаконов перед введением анестетика ( Подробнее о допустимых объемах введения анестетиков см. в разделе 4 настоящей консультации ).
2.3. Внутрисосудистое введение анестетиков, предназначенных для инфильтрационной анестезии
Как известно, многие анестетики из группы амидов (в частности «Лидокаин») обладают выраженным кардиотоксическим и нейротоксическим действием. В связи с этим следует избегать их внутрисосудистого введения.
Так, как следует из текста Постановления Президиума Самарского областного суда от 21.12.2017 № 44у-265/2017, медицинский работник, игнорируя положения инструкции по применению лекарственного препарата для медицинского применения «Лидокаин» и методику проведения инфильтрационной анестезии, допустил их нарушение, выраженное в не проведении аспирационной пробы (всасывание среды, в которой располагается кончик иглы, чтобы удостоверится по отсутствию появления крови, что кончик иглы не находится в кровеносном сосуде). Дефект оказания медицинской помощи, выразившийся в нарушении техники проведения инфильтрационной анестезии состоит со смертью в прямой причинно-следственной связи. При использовании с целью обезболивания местного анестетика лидокаина врач должен был руководствоваться инструкцией к данному лекарственному препарату и следовать методике проведения инфильтрационной анестезии, описанной в специальной литературе. На основании этого медицинский работник был привлечен к уголовной ответственности по части 2 статьи 109 УК РФ «Причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей».
Таким образом, в данном случае основанием для привлечения медицинского работника к ответственности являлось непроведение аспирационной пробы. Суд посчитал это нарушением инструкции по применению лекарственного препарата ( отметим, что требование о проведении аспирационной пробы часто содержится в инструкциях по медицинскому применению лекарственных препаратов (см., например, инструкцию к препарату «Ропивакаин» производителей ЗАО «Бинергия», ООО «Велфарм» ) и требований, описанных в специальной литературе.
Обращаем внимание на то, что уголовную ответственность, связанную с внутрисосудистым введением местных анестетиков, предназначенных для инфильтрационной анестезии, несет медицинский работник, осуществлявший манипуляцию, а не медицинский работник, назначивший анестезию. Кроме того, для доказательства данных правонарушений, судебно-медицинская экспертиза должна зафиксировать, что внутрисосудистое попадание лидокаина действительно имело место и смерть пациента (ущерб здоровью пациента) были нанесены в связи с его токсическим действием. Иными словами, если судебно-медицинская экспертиза в заключении указывает, что смерть пациента наступила вследствие «сердечно-сосудистой недостаточности» не уточняя её этиологию и связь с воздействием анестетика, а медицинская документация содержит информацию о проведении аспирационной пробы, привлечение медицинского работника к уголовной ответственности становится практически невозможным (даже, несмотря на возможность ложноотрицательного результата аспирационной пробы и очевидность ухудшения состояния пациента после введения анестетика – так как согласно ч.4 ст. 14 УПК РФ Обвинительный приговор не может быть основан на предположениях).
В связи с этим, Факультет Медицинского Права рекомендует:
- Перед введением местных анестетиков обязательно проводить аспирационную пробу.
- Фиксировать в медицинской документации результаты пробы. В частности, очень важно зафиксировать отсутствие крови в шприце.
2.4. Возникновение аллергии / анафилактического шока
В случае возникновения аллергических реакций на анестетики, возможная уголовная ответственность угрожает врачу, назначившему проведение местной анестезии (невзирая на то, непосредственно сам врач осуществлял манипуляцию или же он поручил это среднему медицинскому персоналу). Связано это с тем, что установление аллергического анамнеза пациента относится к обязанностям врача ( см. подробнее раздел 3 «Необходимость проведения аллергопроб перед введением местных анестетиков» ). Кроме того, обращаем внимание, что для установления причинно-следственной связи между бездействием врача (в отношении к установлению аллергического анамнеза) и смертью (или вредом здоровью) пациента необходимо заключение судебно-медицинской экспертизы в котором указано, что смерть (или вред здоровью) пациента наступили вследствие аллергической реакции. То есть судебно-медицинская экспертиза должна указывать на наличие именно анафилактического шока (с соответствующими признаками, а не «отека мозга», «острой сердечно-сосудистой недостаточности», «отека легких и т.д.» * . Данный нюанс чрезвычайно важен, так как внезапная гибель пациента от «сердечно-сосудистой недостаточности» и расцененная первоначально как анафилактический шок, может оказаться отравлением (передозировкой) препарата или результатом его внутрисосудистого введения. В таком случае небрежность врача в проверке аллергоанамнеза, как и отсутствие аллергопробы, не стоит в причинно-следственной связи со смертью пациента (умер от кардиотоксического действия препарата, а не от аллергии). Следовательно, небрежность врача не образует состава преступления (уголовную ответственность понесет медицинский работник, совершивший внутрисосудистый ввод препарата или введший его повышенную дозу).
Другим важным моментом в доказательной базе составов преступлений, связанных с возникновением у пациентов аллергических реакций, является отсутствие письменного информированного добровольного согласия (ИДС), фиксирующего то, что врач проинформировал пациента о возможных аллергических реакциях, а пациент заверил врача в отсутствии аллергии на анестетик.
Показательным судебным решением является Апелляционное определение Московского областного суда от 25.03.2014 по делу № 22-866 (позже оно было оставлено в силе Постановлением Президиума Московского областного суда от 25.03.2015 № 144 по делу № 44у-70/2015). В данном случае, смерть пациента наступила в результате лекарственного шока, который был вызван применением лекарственного препарата «лидокаин», а медицинский работник был признан виновным в совершении, преступления, предусмотренного частью 2 статьи 109 УК РФ.
Суды обосновали свое решение тем, что медицинский работник нарушил требования статьи 20 ФЗ № 323 в части оформления информированного добровольного согласия на медицинское вмешательство или отказ от медицинского вмешательства в письменной форме, удостоверяемого подписью пациента; и в части предоставления информации о методах оказания медицинской помощи, связанном с ними риске, возможных вариантах медицинского вмешательства, о его последствиях, а также о предполагаемых результатах оказания медицинской помощи. То есть, отсутствие ИДС являлось доказательством того, что медицинский работник не выяснил у пациента наличия гиперчувствительности организма к препарату «лидокаин» в виде аллергической реакции.
При этом, Апелляционный суд отверг доводы осужденной и ее адвоката, согласно которым необходимая информация пациенту сообщается в устной форме, и своей подписью в бланке информированного согласия пациент подтверждает факт разъяснения ему указанной в бланке необходимой информации. В частности, доводам о том, что осужденная сообщила пациентке название применяемого в ходе операции обезболивающего препарата «лидокаин», суд обоснованно дал критическую оценку, обратив внимание на то, что сведения об этом, как и о риске, связанном с применением указанного анестезирующего средства, в подписанном бланке информированного согласия, на который ссылается осужденная, отсутствуют.
Важно также отметить и тот факт, что в тексте судебных решений не упоминается о том, что у пациента имелись случаи аллергических реакций до обращения за медицинской помощью. Возможно, у пациента отсутствовал аллергический анамнез и предсказать наступление анафилактического шока в данном случае было невозможно. Следовательно, при наличии грамотно оформленного ИДС медицинский работник скорее всего избежал бы ответственности.
Рассмотрим также другой пример. Согласно, Апелляционному определению Ростовского областного суда от 12.01.2016 № 33-35/2016, медицинский работник применил для местной анестезии лекарственный препарат «лидокаин» без предварительного проведения проб. В результате этого пациент скончался. Причиной смерти явился анафилактический шок вследствие индивидуальной реакции организма пациента на лидокаин. Как следует из материалов дела, по данному факту было возбуждено уголовное дело по признакам преступления, предусмотренного частью 2 статьи 109 УК РФ, которое прекращено постановлением старшего следователя за отсутствием в действиях состава преступления. В свою очередь, в рамках гражданского процесса суд пришел к выводу, что предварительное введение пробных доз лидокаина, проведение провокационной пробы на лидокаин также могло вызвать тяжелую анафилактическую реакцию, поскольку разрешающая доза в таких случаях может быть чрезвычайно мала, тогда как применение лидокаина по общему правилу не требует проведения биологических проб на переносимость препарата пациентам, у которых в прошлом не имелось аллергических реакций при применении местных анестетиков.
Отдельно в решении суда отмечается, что после проявления у пациента клиники анафилактического шока, врачом было начато проведение реанимационных мероприятий, объем которых был неполным, вызвана бригада скорой медицинской помощи. С учетом выводов экспертов о том, что проводимая в полном объеме терапия с учетом тяжести проявления анафилактического шока гарантировать благоприятный исход не могла, наибольший процент летальных исходов анафилактический шок дает при его развитии в течение 3 - 10 минут с момента введения лекарственного средства, суд пришел к выводу, что установленные в ходе проводимой проверки в рамках уголовного дела нарушения при осуществлении лечебной деятельности как в действиях врача, так и в деятельности медицинской организации (осуществление деятельности, не предусмотренной лицензией, отсутствие повышения квалификации у специалистов, нарушение порядка хранения лекарственных препаратов, нарушение порядка регистрации больных и ведения медицинской документации) не находятся в причинно-следственной связи с фактом смерти пациента, поскольку соблюдение всех предъявляемых требований не помогло бы избежать летального исхода.
Однако, данный пример является лишь единичным случаем. Существует и противоположная судебная практика. Так, согласно Приговору Железнодорожного районного суда, г. Улан-Удэ (Республика Бурятия) № 1-830/2016 от 20 октября 2016 г. по делу № 1-830/2016, в результате проведения местной анестезии 2% лидокаином у пациента развилась побочная реакция в виде анафилактического шока с наступлением клинической смерти и в последствии биологической смерти. Актом служебной проверки Министерства здравоохранения Республики Бурятия от 31.08.2015 установлено, что мероприятия по оказанию экстренной помощи при анафилактическом шоке и проведению сердечно-легочной реанимации проведены медицинским работником не в полном объеме и начаты не сразу после прекращения сердечной деятельности, действия медицинских работников не соответствовали требованиям Методических указаний 2000/104 «Сердечно-легочная реанимация», утвержденных Минздравом РФ 22.06.2000. К аналогичным выводам также пришли и судебно-медицинские эксперты. В результате суд пришёл к выводу, что между тактическими и организационными дефектами неотложной медицинской помощи, допущенными медицинским работником, и наступлением неблагоприятного исхода в виде смерти имеется прямая причинно-следственная связь. Действия медицинского работника были квалифицированы судом по части 2 статья 109 УК РФ.
Таким образом, Факультет Медицинского Права рекомендует перед проведением местной анестезии тщательно уточнять наличие у пациента аллергического анамнеза, оформлять полноценное ИДС на проведение анестезии, а также внимательно подойти к соблюдению рекомендаций в части обеспечения условий для проведения реанимационных мероприятий при применении местных анестетиков, которые были направлены Минздравом России в письме от 03.12.2015 № 20-3/1645, ФГБУ «Научный центр экспертизы средств медицинского применения» в письме от 01.12.2015 № 15622, а также Росздравнадзором от 02.11.2015 № 01И-1872/15.
2.5. Риски гражданско-правовой ответственности
Условиями наступления гражданской ответственности являются:
- Противоправное нарушение лицом возложенных на него обязанностей и субъективных прав других лиц;
- Наличие вреда или убытков;
- Причинная связь между противоправным поведением правонарушителя и наступившими вредоносными последствиями;
- Вина правонарушителя (опциональное условие, в некоторых случаях, к которым можно отнести использование токсичных лекарственных препаратов, ответственность может наступать и без вины).
Согласно части 2 статьи 1064 Гражданского кодекса РФ, в подавляющем большинстве случаев, лицо, причинившее вред, освобождается от возмещения вреда, если докажет, что вред причинен не по его вине. Однако той же частью статьи 1064 Гражданского кодекса РФ, законом может быть предусмотрено возмещение вреда и при отсутствии вины причинителя вреда.
Следует отметить, что возмещение вреда (гражданско-правовая ответственность) при отсутствии вины причинителя вреда возможно лишь в случаях, прямо предусмотренных законом.
Так, согласно части 1 статьи 1079 Гражданского кодекса РФ юридические лица и граждане, деятельность которых связана с повышенной опасностью для окружающих (использование транспортных средств, механизмов, электрической энергии высокого напряжения, атомной энергии, взрывчатых веществ, сильнодействующих ядов и т.п. ; осуществление строительной и иной, связанной с нею деятельности и др.), обязаны возместить вред, причиненный источником повышенной опасности, если не докажут, что вред возник вследствие непреодолимой силы или умысла потерпевшего.
Современная судебная практика не содержит однозначного ответа на вопрос, является ли медицинская деятельность источником повышенной опасности. Однако с большей вероятностью применение анестетиков, которые сопряжены с высоким риском для жизни или здоровья пациента, будут признаны таким источником. Таким образом, применение местных анестетиков подпадает под определение деятельности, являющейся источником повышенной опасности и может повлечь за собой юридическую ответственность без вины.
Кроме того, существуют нормы статьи 1095 Гражданского кодекса РФ, согласно которым вред, причиненный жизни, здоровью или имуществу гражданина либо имуществу юридического лица вследствие конструктивных, рецептурных или иных недостатков товара, работы или услуги, а также вследствие недостоверной или недостаточной информации о товаре (работе, услуге), подлежит возмещению продавцом или изготовителем товара, лицом, выполнившим работу или оказавшим услугу (исполнителем), независимо от их вины и от того, состоял потерпевший с ними в договорных отношениях или нет.
Поскольку применение местной анестезии рассматривается в юридическом контексте в качестве медицинских услуг, доказанное наличие недостатков, равно как и доказанный факт недостоверного или недостаточного информирования пациента о предстоящем лечении, ведет к гражданско-правовой ответственности врача независимо от вины врача (при доказанном факте причинения вреда здоровью или жизни пациента). Это дополнительно подтверждает особую важность оформления информированного добровольного согласия.
С другой стороны, как указывалось выше, обязательным условием привлечения к гражданско-правовой (как, кстати, и уголовной) ответственности является наличие причинно-следственной связи между причинением вреда и действиями врача. Такая связь устанавливается по результатам проведения судебно-медицинской экспертизы. В данном случае это означает, что эксперт должен подтвердить, что смерть или иные негативные последствия для пациента состояли в непосредственной причинно-следственной связи с проведенным лечением и что именно это лечение привело к неблагоприятным последствиям либо ускорило их (а не естественное прогрессирование патологического процесса).
2.6. Общие рекомендации по снижению рисков юридической ответственности
Таким образом, на основании анализа законодательства и судебной практики, Факультет Медицинского Права рекомендует:
- Перед проведением анестезии обязательно разъяснить полную информацию о методе инфильтрационной анестезии, лекарственном препарате, риске и возможных последствиях его применения. Письменно оформить информированное добровольное согласие пациента. Важно также собрать аллергоанамнез пациента, провести его опрос и зафиксировать в документации информацию об отсутствии у него аллергии на лекарственные препараты, пищевые продукты или иные вещества. При наличии сведений о любой аллергии (включая пищевую, аллергию на пыльцу растений, на летучие вещества и т.д.), пациента необходимо направить на проведение аллергопроб.
- Строго придерживаться дозировок применения местных анестетиков, которые указаны в инструкции на лекарственный препарат. При применении лидокаина в случае, если требования инструкции отличаются от Приказа Министерства здравоохранения Российской Федерации от 24.07.1992 № 210 «О разрешении к медицинскому применению», соблюдать тот нормативный документ, который устанавливает более жесткие требования ( см. подробнее раздел 4 «Допустимые объемы введения анестетиков» ).
- Перед проведением анестезии обязательно проводить аспирационную пробу и фиксировать в медицинской документации отсутствие следов крови в шприце после ее проведения.
- Обеспечить все условия для проведения реанимационных мероприятий ( см. раздел 5 настоящей консультации ). В случае возникновения передозировки / отравления анестетиком; возникновения аллергии / анафилактического шока у пациента, немедленное (до прибытия реаниматологов/бригады скорой медицинской помощи) начало проведения таких мероприятий обязательно.
Выполнение данных рекомендаций позволят максимально снизить риск признания медицинского работника виновным в случае наступления негативных последствий для жизни или здоровья пациента и, соответственно, снизят риск его привлечения к юридической ответственности.
3. Необходимость проведения аллергопроб перед введением местных анестетиков
Согласно ГОСТ Р 52623.4-2015 «Технологии выполнения простых медицинских услуг инвазивных вмешательств», подготовка к выполнению процедуры выполнения подкожного, внутрикожного и внутримышечного введения лекарственных препаратов в частности включает в себя обязанность медицинского работника « убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость ».
Полагаем, что с учетом сложившейся практики для выполнения данной обязанности достаточно собрать анамнез пациента и выяснить наличие у него аллергических реакций на иные лекарственные препараты, пищевые продукты и любые иные вещества (шерсть домашних животных, пыльцу растений, лакокрасочные жидкости и т.д.). В случае наличия таковых, пациента необходимо направить на аллергопробы (лабораторные). Данного мнения придерживаются многие судебно-медицинские эксперты и суды (см. Апелляционное определение Ростовского областного суда от 12.01.2016 № 33-35/2016, а также апелляционные определения Санкт – Петербургского городского суда от 05.02.2015 № 33-1362/2015, от 09.12.2015 № 33-22343/2015 и от 26.10.2015 № 33-18733/2015).
По мнению судов и судебно-медицинских экспертов обязанность по проведению лабораторных аллергопроб (равно как и аспирационных проб) также вытекает из обязанностей медицинского работника и специальной литературы ( о нормативном статусе такой литературы см. в разделе 1 данной консультации ).
Также вывод об обязанности медицинского работника направить пациента на лабораторные аллергопробы при наличии у него в анамнезе аллергии, может быть сделан из профстандартов соответствующих медицинских работников. Например, профессиональный стандарт «Врач-хирург» (утв. Приказом Минтруда России от 26.11.2018 № 743н) содержит следующие требования к квалификации:
- Трудовые действия: оценка эффективности и безопасности применения лекарственных препаратов; профилактика или лечение осложнений, побочных действий, нежелательных реакций, в том числе серьезных и непредвиденных, возникших у пациентов с хирургическими заболеваниями и (или) состояниями в результате диагностических или лечебных манипуляций, применения лекарственных препаратов.
- Необходимые умения: предотвращать или устранять осложнения, побочные действия, нежелательные реакции, в том числе серьезные и непредвиденные, возникшие в результате диагностических или лечебных манипуляций, применения лекарственных препаратов.
- Необходимые знания: механизм действия лекарственных препаратов, медицинских изделий и лечебного питания, применяемых при хирургических заболеваниях и (или) состояниях; медицинские показания и медицинские противопоказания к назначению, возможные осложнения, побочные действия, нежелательные реакции, в том числе серьезные и непредвиденные.
Аналогичные требования также содержит профессиональный стандарт «Врач сердечно – сосудистый хирург» (утв. Приказом Минтруда России от 14.03.2018 № 143н):
- Трудовые действия: оценка эффективности и безопасности применения лекарственных препаратов; профилактика или лечение осложнений, побочных действий, нежелательных реакций, в том числе серьезных и непредвиденных, возникших в результате диагностических или лечебных манипуляций, применения лекарственных препаратов.
- Необходимые умения: проводить мониторинг эффективности и безопасности использования лекарственных препаратов и медицинских изделий для пациентов с заболеваниями и (или) патологическими состояниями сердечно-сосудистой системы; выявлять признаки, предотвращать или устранять осложнения, побочные действия, нежелательные реакции, в том числе серьезные и непредвиденные, возникшие в результате диагностических или лечебных манипуляций, применения лекарственных препаратов;
- Необходимые знания: медицинские показания и медицинские противопоказания к назначению лекарственных препаратов, возможные осложнения, побочные действия, нежелательные реакции, в том числе серьезные и непредвиденные.
Кроме того, обязанность медицинского работника выяснить наличие у пациента аллергии на лекарственные препараты проистекает из Клинических рекомендаций «Варикозное расширение вен нижних конечностей без хронической венозной недостаточности», утв. в 2017 году Ассоциацией сердечно-сосудистых хирургов России и Ассоциацией флебологов России, согласно которым:
- Пациентов необходимо опрашивать и собирать лекарственный анамнез (в т.ч. аллергии) (с. 18).
- Эндовенозная термическая облитерация в большинстве случае выполняется под местной анестезией, поэтому, если Вы страдаете аллергией на местные анестетики (новокаин, лидокаин) или ранее отмечали побочные реакции при выполнении местной анестезии, обязательно сообщите об этом оперирующему хирургу (Информация для пациента, с. 78).
Таким образом, лабораторные аллергопробы обязательны в случае наличия у пациента аллергических реакций на пищевые и лекарственные продукты. В частности, нам не удалось найти ни одного судебного решения, в котором защите удалось доказать обратное (некоторые судебные решения, касающиеся необходимости проведения аллегопроб были рассмотрены нами ранее в подразделе 2.4. «Возникновение аллергии / анафилактического шока» ).
4. Допустимые объемы введения анестетиков
При определении допустимых объемов введения анестетиков суды и судебно-медицинская экспертиза чаще всего ссылаются именно на положения инструкции по медицинскому применению соответствующего лекарственного препарата (судебная практика будет рассмотрена нами далее). Напомним, что инструкция является обязательной для исполнения медицинскими работниками ( см. раздел 1 настоящей консультации ).
Однако, помимо инструкций, требования к объему введения анестетиков, а также некоторые другие условия их применения могут быть установлены в Приказах Министерства здравоохранения Российской Федерации «О разрешении к медицинскому применению».
Примером могут служить требования к лидокаину, установленные в Приказе Министерства здравоохранения Российской Федерации от 24.07.1992 № 210 «О разрешении к медицинскому применению». Согласно данному акту, при проведении инфильтрационной анестезии применяют 0,125%, 0,25%, 0,5% растворы лидокаина гидрохлорида. При этом, максимально допустимые дозы введения препарата являются следующими:
| Концентрации | 0,125% | 0,25% | 0,5% | 1% | 2% |
| Раствор лидокаина гидрохлорида в мл | 1600 | 800 | 80 | 40 | 20 |
Отметим, что данный акт до сих пор не утратил силу. Более того, на данный приказ ссылается Жуковский городской суд Московской области в Приговоре по делу № 1-12/2011 от 21.04.2011 . Так, согласно выводам экспертизы, смерть пациента наступила от острой сердечной недостаточности, развившейся вследствие введения токсической дозы лидокаина гидрохлорида. Вина медицинского работника заключалась в введении 10% раствора данного препарата, что не предусмотрено вышеуказанным приказом. По мнению суда, это являлось достаточным основанием для привлечения медицинского работника к уголовной ответственности по части 2 статьи 109 УК РФ.
Однако, следует учитывать, что данный приговор был вынесен на момент, когда в РФ действовали Основы законодательства Российской Федерации об охране здоровья граждан (утв. ВС РФ 22.07.1993 № 5487-1), согласно статье 43 которых в практике здравоохранения и
|
Причины и лечение трофических язв на ногах |
Причины и лечение трофических язв на ногах
Трофическая язва — особый вид повреждения кожных покровов. Возникает при отторжении с поверхности кожи омертвевших участков из-за нарушения трофики (питания) и расстройства локального кровообращения. Эта патология чаще всего формируется на фоне уже имеющихся хронических заболеваний, отличается трудностью заживления. Поэтому трофические язвы на ногах и их лечение представляют серьезную хирургическую проблему.
Причины возникновения трофических язв
Основная проблема, приводящая к развитию трофических нарушений на ногах, — это расстройство микроциркуляции крови. Приводит к указанному явлению чаще всего венозная недостаточность, реже — плохой артериальный кровоток или ухудшение оттока лимфы. К появлению трофических язв на ногах могут привести следующие причины:
- варикоз вен нижних конечностей;
- посттромбофлебитический синдром (развивается после тромбофлебита);
- сахарный диабет;
- атеросклеротическое поражение сосудов ног и брюшного отдела аорты;
- гипертоническая болезнь;
- лимфедема;
- ожоги и отморожения ног;
- экзема.
При отравлении химикатами, содержащими мышьяк или тяжелые металлы, возможно возникновение трофических язв. Васкулиты и некоторые инфекционные заболевания могут становиться причиной этой патологии.
Нередко отмечается развитие плохо заживающих язв у малоподвижных пациентов — после инсульта, травм спинного мозга.
Более чем в 75% случаев появляются трофические язвы при варикозе, поэтому пациенты в большинстве случаев лечатся у флебологов.
Нарушенный венозный кровоток приводит к депонированию (накоплению) крови в ногах. Застой крови приводит к понижению питания тканей — в первую очередь страдают кожные покровы, как самые “ненужные”. Малейшие царапины такой кожи становятся причиной язв, так как питательных веществ в крови элементарно не хватает на процесс репарации (заживления).
Ишемия сопровождается снижением местного иммунитета, что приводит к присоединению инфекции — язвы часто нагнаиваются и воспаляются.
Симптомы
Перед появлением самой язвы на ногах можно заметить типичные симптомы, свидетельствующие о прогрессирующем заболевании вен. К этим симптомам относятся:
- появление отеков — сначала на стопах, а затем и на голенях;
- зуд в икрах;
- чувство тяжести в ногах;
- судорожные подергивания отдельных мышц ног;
- появляется гиперпигментация — на коже ног появляются более темные участки из-за накопления в коже гемосидерина (продукт распада гемоглобина).
Дальнейший прогресс заболевания приводит к тому, что развивается дерматит и экзема. Кожа за счет отечности становиться плотной, отмечается болезненность при прикосновениях. Затруднение лимфодренирования приводит к пропотеванию лимфы, она собирается на коже в виде небольших желтоватых капель.
Дальнейшее развитие патологического процесса — формирование белой атрофии, представляющей пограничное предязвенное состояние. Выглядит она как белесый участок в центре измененной кожи. На этом этапе малейшее механическое воздействие на кожу становится причиной формирования язвы.
Уже на этой стадии можно понять, как выглядит трофическая язва: она локализуется на поверхности кожи, отличается насыщенным бордово-красным цветом и покрыта коркой. В дальнейшем отмечается явная тенденция к расширению и углублению язвенного поражения.
Чем опасны трофические язвы
На первой стадии этой патологии возможно образование сразу нескольких мелких язв, которые затем увеличиваются в размере и сливаются в одну большую. В особо запущенных вариантах язвы могут формировать общую раневую поверхность циркулярно на всей ноге ниже колена.
Растет язва не только вширь, но и вглубь — поражение подкожной клетчатки и мышц становится причиной сильного болевого синдрома. Запущенная трофическая язва — главная причина опасных осложнений:
- Периостит — развивается, когда некротические изменения затрагивают надкостницу большеберцовой кости.
- Остеомиелит — еще более грозное осложнение, при котором через язву в кость попадают микроорганизмы и вызывают воспаление кости. Возможна деструкция кости, сопровождающаяся патологическими переломами.
- Артрит голеностопного сустава. Расползание язвы с поражением околосуставной области приводит к реактивному воспалению непосредственно сустава. В тяжелом случае может возникнуть контрактура сустава.
На фото начальной стадии трофических язв на ногах иногда отмечаются какое-то отделяемое — в большинстве случаев это гной, который является признаком инфекционного поражения. Обычно отделяемое мутного характера, в нем определяются полоски фибрина.
Очень часто от трофических язв исходит неприятный запах. У пожилых людей, а также пациентов с сильно ослабленным иммунитетом в качестве возбудителя инфекции часто выступает грибок, что усугубляет прогноз лечения.
Опасность инфицирования заключается в развитии еще большего количества осложнений, способных в ряде случаев привести к гибели человека:
- пиодермия;
- рожа;
- тромбофлебит;
- аллергический дерматит;
- лимфаденит;
- флегмона ноги;
- сепсис.
Хроническая местная инфекция сказывается на состоянии лимфатических сосудов — у 40% пациентов возникает вторичная лимфедема.
Диагностика
Заподозрить это заболевание относительно просто — достаточно один раз увидеть трофическую язву на фото.
Главная задача состоит в определение основной причины болезни, так как от этого зависит, какая схема терапии будет применяться. При трофических нарушениях, обусловленных венозной патологией, терапия значительно отличается от терапии язв на фоне сахарного диабета или артериальной гипертонии.
Диагностические мероприятия направлены на исследование сосудов и состояние свертывающей системы крови. В пользу венозных расстройств нижних конечностей говорят:
- прием КОК;
- хронические болезни или травмы, сопровождавшиеся периодами длительной вынужденной малоподвижности;
- болезни, сопровождающиеся нарушением свертывающей системы крови (тромбофилии, антифосфолипидный синдром).
Обращает внимание и расположение патологического очага: типичное место при венозных трофических язвах — голени с внутренней стороны чуть ниже середины. На нижних конечностях отчетливо видны измененные варикозом вены.
Обязательно пациентам с трофическими язвами проводят УЗДГ сосудов нижних конечностей: и вен, и артерий. Реовазография помогает установить степень нарушения микроциркуляции в ногах. Так как у пациентов с трофическими язвами чаще всего имеется еще целый букет болезней, то необходимы консультации многих специалистов (кардиолога, терапевта, эндокринолога и др.). Полноценное обследование пациента с такой патологией включает ЭКГ, мониторинг АД и пульса, анализы крови (клинический и биохимический), исследование коагулограммы.
Трофические язвы на ногах и их лечение
Во время лечения язв перед врачом стоит задача не просто избавиться от них, а снизить до минимума проявления той патологии, которая и послужила причиной их развития. Большие усилия направляются на борьбу с инфекцией.
Лекарственная терапия включает несколько групп препаратов:
- антиагреганты и антикоагулянты — нужны для улучшения микроциркуляции;
- венотоники — способствуют поддержанию и восстановлению тонуса вен, уменьшая венозный застой;
- антибиотики — назначаются по результатам микробиологического исследования, позволяющего определить чувствительность инфекционного агента.
Дальнейшие усилия заключаются в местном воздействии: измененная поверхность аккуратно санируется (очищается). Эффективность очищения повышается с помощью ферментных средств, которые разрушают некротизированные ткани. С помощью антисептических растворов осуществляется местная борьба с бактериальной инвазией. После очищения раны и устранения признаков воспаления накладывают марлевые повязки с препаратами, стимулирующими заживление.
Важно! Консервативное лечение трофических язв — это затяжное действие. До полного заживления может пройти несколько месяцев
Хирургическое лечение в виде иссечения язвенного дефекта малоэффективно — оно не позволяет устранить причину патологии. Среди хирургических способов борьбы с этим заболеванием самыми эффективными являются операции по нормализации кровообращения в ногах. Флебэктомия и минифлебэктомия позволяют с достаточно высокой эффективностью восстановить венозное кровообращение.
Народные методы лечения
Неосложненные трофические язвы можно попробовать вылечить с помощью народных средств. Допускается применение травяных отваров, например, ромашки, календулы, зверобоя. Отваром этих трав следует промывать язву, или же применять в виде ванночек для ног. После обработки язвенная поверхность высушивается. Настой или отвар коры дуба обладает дубящим эффектом, поэтому им тоже можно обрабатывать измененную кожу.
Не повредит и раствор марганцовки, только нужно не забывать о правилах безопасности при его приготовлении — после растворения марганцовки нужно профильтровать раствор, чтобы кристаллы ее не попали на кожу. Цвет раствора — бледно-розовый!
Врачами категорически не рекомендуются народные рецепты с листьями подорожника, капусты, с яйцами. Укрывание язвенных дефектов плотными листьями или целлофаном повышает риск возникновения инфекции. Фигурирующие в некоторых рецептах мед и яйца представляют собой идеальную питательную среду для микроорганизмов.
Самое главное: народные средства не помогут справиться с источником проблемы — с варикозом или другой сосудистой патологией. Поэтому с высокой вероятностью язва либо вообще не заживет, либо в скором времени появится повторно.
Профилактика
Предупредить возникновение трофической язвы можно только путем своевременной диагностики и лечения сосудистой патологии. Для этого рекомендуется обратиться к хирургу или флебологу при любых жалобах, свидетельствующих о проблемах с сосудами ног (тяжесть в ногах, онемение, отеки, судорожные подергивания).
Пациенты с варикозными венами должны носить компрессионный трикотаж или бинтовать ноги эластичными бинтами. Степень компрессии должен определять врач, основываясь на результатах обследования.
При хронических заболеваниях вен необходимо воздержаться от работы, требующей длительного пребывания в вертикальном положении. Работа в условиях постоянного переохлаждения или перегрева тоже противопоказана.
Контролируемая физическая нагрузка на ноги необходима — она позволяет активизировать венозный возврат за счет сокращения мышц голени.
 Трофическая язва – это заболевание, характеризующееся образованием дефектов кожи или слизистой оболочки, возникающий после отторжения некротизированной ткани и отличающийся вялым течением, малой тенденцией к заживлению и склонностью к рецидивированию.
Трофическая язва – это заболевание, характеризующееся образованием дефектов кожи или слизистой оболочки, возникающий после отторжения некротизированной ткани и отличающийся вялым течением, малой тенденцией к заживлению и склонностью к рецидивированию.
Как правило, они развиваются на фоне различных заболеваний, отличаются упорным длительным течением и с трудом поддаются лечению. Выздоровление напрямую зависит от течения основного заболевания и возможности компенсации нарушений, которые привели к возникновению патологии.
Такие язвы не заживают в течение длительного времени – более 3 месяцев. Чаще всего трофическая язва поражает нижние конечности, поэтому лечение нужно начинать при обнаружении первых признаков на начальной стадии.
Причины возникновения
Нарушение кровоснабжения участка кожи ведет к развитию расстройств микроциркуляции, недостатку кислорода и питательных веществе и грубым метаболическим нарушениям в тканях. Пораженный участок кожи некротизируется, становится чувствительным к любым травмирующим агентам и присоединению инфекции.
Спровоцировать возникновение трофической язвы на ноге способны такие факторы риска:
- Проблемы венозного кровообращения: тромбофлебит, варикозное расширение вен нижних конечностей и прочее (обе болезни способствуют застою крови в венах, нарушая питание ткани и вызывая омертвение)— язвы появляются на нижней трети голени;
- Ухудшение артериального кровообращения (в частности, при атеросклерозе, сахарном диабете);
- Некоторые системные заболевания (васкулиты);
- Любые виды механического повреждения кожи. Это может быть не только обычная, бытовая травма, но и ожог, обморожение. В эту же область включены язвы, которые образуются у наркозависимых людей после инъекций, а так же последствия облучения;
- Отравление токсическими веществами (хромом, мышьяком);
- Кожные заболевания, например, хронические дерматиты, экзема;
- Нарушение местного кровообращения при продолжительной неподвижности вследствие травмы или болезни (образуются пролежни).
При постановке диагноза очень важна болезнь, которая вызвала образование, поскольку тактика лечения трофической язвы на ноге и прогноз в значительной степени зависит от характера основной венозной патологии.
Симптомы трофической язвы
Образованию язвы на ноге, как правило, предшествует целый комплекс объективных и субъективных симптомов, свидетельствующих о прогрессирующем нарушении венозного кровообращения в конечностях.
Пациенты отмечают усиление отека и тяжести в икрах, учащение судорог икроножных мышц, особенно по ночам, появление чувства жжения, «жара», а иногда зуда кожи голени. В этот период в нижней трети голени увеличивается сеть мягких синюшных вен небольшого диаметра. На коже появляются фиолетовые или пурпурные пигментные пятна, которые, сливаясь, образуют обширную зону гиперпигментации.
В начальной стадии трофическая язва располагается поверхностно, имеет влажную темно-красную поверхность, покрытую струпом. В дальнейшем язва расширяется и углубляется.
Отдельные язвы могут сливаться между собой, образуя обширные дефекты. Множественные запущенные трофические язвы в отдельных случаях могут образовывать единую раневую поверхность по всей окружности голени. Процесс распространяется не только вширь, но и вглубь.
Осложнения
Трофическая язва очень опасна своими осложнениями, которые имеют очень серьезный характер и плохие перспективы. Если вовремя не обратить внимания на трофические язвы конечностей и не начать процесс лечения, впоследствии могут развиться следующие неприятные процессы:
- рожистое воспаление;
- лимфаденит, лимфангит;
- сепсис;
- газовая гангрена;
- рак кожи.
В обязательном порядке лечение трофических язв на ногах должно вестись под наблюдением лечащего врача без какой-либо самодеятельности, только в таком случае можно минимизировать последствия.
Профилактика
Основным профилактическим средством для предупреждения возникновения трофической язвы является немедленное лечение первичных заболеваний (нарушения кровообращения и оттока лимфы).
Необходимо не только применять лекарства внутрь, но и наносить их наружно. Местное воздействие поможет остановить патологические процессы, подлечить существующую язву и предотвратить последующее разрушение тканей.
Чем опасно заболевание?
Прогрессирующая трофическая язва может со временем занимать значительные участки кожи, увеличивать глубину некротического эффекта. Гноеродная инфекция, попавшая внутрь, может провоцировать появление рожистых воспалений, лимфаденита, лимфангита, септических осложнений.
В дальнейшем запущенные стадии трофических язв могут перерастать в газовые гангрены, и это стает поводом срочного оперативного вмешательства. Длительно незаживающие раны, подвергшиеся воздействию агрессивных веществ — салициловая кислота, деготь, могут развиваться в злокачественные перерождения – рак кожи.
Лечение трофической язвы на ноге
При наличии трофической язвы на ноге одним из главных этапов лечения является выявление причины заболевания. С этой целью необходимо проконсультироваться у таких врачей, как флеболог, дерматолог, эндокринолог, кардиолог, сосудистый хирург или терапевт общего профиля.
Поздние стадии заболевания лечатся обычно в хирургических стационарах. Однако помимо выявления и устранения причины возникновения трофической язвы, необходимо также не забывать о ежедневном уходе за поражённой областью.
Как лечить трофическую язву нижних конечностей? Используют несколько вариантов, в зависимости от запущенности патологического процесса.
- Консервативная терапия, когда больному назначают такие препараты, как флеботоники, антибиотики, антиагреганты. Они помогут вылечить большую часть симптомов заболевания. Больным часто предписывают следующие лекарственные препараты: Детралекс, Токоферол, Солкосерил, Актовегин. Такое медикаментозное лечение может назначать только врач.
- Местная терапия, при помощи которой можно вылечить повреждения тканей и кожи. При диабете используют мази, содержащие антисептики и ферменты. Эти средства заживляют раны и оказывают местное обезболивание. Мази, усиливающие кровообращение запрещено наносить на открытую поверхность трофической язвы. Такие мази, как Диоксиколь, Левомеколь, Куриозин, Левосин оказывают ранозаживляющее действие. Мазь наносят на компресс и ли делают специальные повязки.
- Хирургическое вмешательство, которое производится после заживления язв. В ходе него восстанавливается кровоток в венах в области поражения. Такая операция включает шунтирование и флебэктомию.
Для обработки ран используют такие препараты: Хлоргексидин, Диоксидин, Эплан. В домашних условиях можно использовать раствор фурацилина или перманганата калия.
Оперативное вмешательство
Хирургическое лечение трофических язв нижних конечностей показано при обширных и тяжелых поражениях кожи. Операция заключается в удалении язвы с окружающими нежизнеспособными тканями, и дальнейшего закрытия язвенного дефекта, на втором этапе проводят операцию на венах.
Есть несколько различных хирургических методов:
- Вакуумная терапия, которая позволяет быстро удалить гной и уменьшить отёк, а также создать влажную среду в ране, что будет сильно мешать бактериям развиваться.
- Катеризация – подходит для язв, которые не заживают в течение очень долгого времени.
- Чрезкожное прошивание – подходит для лечения гипертонической язвы. Его суть в разобщении венозно-артериальных фистул.
- Виртуальная ампутация. Отсекается плюсневая кость и плюснефаланговый сустав, но анатомическая целостность стопы не нарушается – зато удаляются очаги костной инфекции, что позволяет эффективно бороться с нейротрофической язвой.
При размере язвы менее 10 см², рану закрывают собственными тканями, подтягивая кожу в сутки по 2-3 мм, постепенно сближая края и за 35–40 дней полностью ее закрывая. На месте раны остается рубец, который необходимо оберегать от любых возможных травм. Если площадь поражения больше 10 см², применяют кожную пластику, используя здоровую кожу больного.
Медикаментозная терапия
Курс лечения препаратами обязательно сопровождает любую операцию. Лечение медикаментами делится на несколько этапов, в зависимости от стадии протекания патологического процесса.
На первом этапе (стадия мокнущей язвы) в курс лекарственной терапии входят такие препараты:
- Антибиотики широкого спектра действия;
- НПВС, к которым относятся кетопрофен, диклофенак и т.п.;
- Антиагреганты для внутривенных инъекций: пентоксифиллин и реополиглюкин;
- Противоаллергические препараты: тавегил, супрастин и пр.
Местное лечение на данном этапе направлено на очищение язвы от отмершего эпителия и болезнетворных микроорганизмов. Оно включает в себя такие процедуры:
- Промывание раны растворами антисептиков: марганцовки, фурацилина, хлоргексидина, отварами чистотела, череды или ромашки;
- Использование повязок с лечебными мазями (диоксиколь, левомиколь, стрептолавен, и пр.) и карбонета (специальной повязки для сорбции).
На следующем этапе, который характеризуется начальной фазой заживления и формированием рубцов, в лечении применяются заживляющие мази при трофических язвах — солкосерил, актевигин, эбермин и пр., а также препараты-антиоксиданты, например, толкоферон.
Также на этом этапе используются специально разработанные для этого раневые покрытия свидерм, гешиспон, альгимаф, альгипор, аллевин и др. Обработка изъявленной поверхности проводится куриозином. На финальных этапах медикаментозное лечение направлено на ликвидацию основного недуга, который спровоцировал появление трофической язвы.
Как лечить трофическую язву на ноге в домашних условиях
Приступая к лечению трофической язвы по народным рецептам, необходимо обязательно проконсультироваться с лечащим врачом.
В домашних условиях можно использовать:
- Перекись водорода. Нужно капнуть на саму язву перекись, потом посыпать на это место стрептоцид. Поверх нужно положить салфетку, предварительно смоченную в пятидесяти миллилитрах кипяченой воды. В эту воду добавьте две чайных ложки перекиси. Затем накройте компресс пакетом и перевяжите платком. Меняйте компресс несколько раз в день. А стрептоцид подсыпайте, когда рана станет увлажняться.
- Заживляющий бальзам в лечении трофической язвы при сахарном диабете. В его состав входят: 100 г можжевелового дегтя, два яичных желтка, 1 столовая ложка розового масла, 1 чайная ложка очищенного скипидара. Все это нужно смешать. Скипидар лейте потихоньку, иначе яйцо свернется. Этот бальзам наносится на трофическую язву, затем покрывается повязкой. Это народное средство является хорошим антисептиком.
- Порошок из высушенных листьев татарника. Ранку промыть раствором риванола. Припорошить приготовленным порошком. Наложить повязку. Утром следующего дня вновь присыпать порошком, но рану перед этим не промывать. Вскоре язва начнет зарубцовываться.
- Трофические язвы можно лечить антисептиками: раны промыть теплой водой с хозяйственным мылом, наложить антисептик и перевязать. Эти повязки чередуют аппликациями из раствора морской или поваренной соли (1 ст. л. на 1 литр воды). Марлю сложить в 4 слоя, смочить в солевом растворе, слегка отжать и наложить на рану, сверху компрессная бумага, держать 3 часа. Процедуру повторять дважды в день. Между аппликациями перерыв 3-4 часа, в это время язвы держать открытыми. Вскоре они начнут уменьшаться в размерах, края, зарозовеют — значит, идет процесс заживления.
- Чесночные припарки или компрессы применяются при открытых язвах. Взять многослойную марлю или махровое полотенце, намочить в горячем отваре чеснока, отжать лишнюю жидкость и сразу же приложить к больному месту. На припарку или компресс положить сухую фланелевую повязку и грелку или бутылку с горячей водой, чтобы дольше сохранить тепло.
- Нужно смешать белок яйца с медом так, чтобы эти ингредиенты были в одинаковом соотношении. Взбейте всё и нанесите на язвы, включая вены, которые болят. Потом накройте обратной стороной листьев лопуха. Их должно быть три слоя. Оберните целлофановой пленкой и перебинтуйте полотняной тканью. Оставьте компресс на ночь. Вам необходимо проделать такое лечение пять-восемь раз.
Помните, что при отсутствии своевременной и правильной терапии могут развиться такие осложнения, как: микробная экзема, рожистое воспаление, периостит, пиодермия, артроз голеностопного сустава и др. Поэтому использовать только народные средства, пренебрегая при этом традиционным лечением не стоит.
Мази для лечения
Для лечения данного заболевания можно также применять различные мази, как натуральные, так и приобретёнными в аптёке. Эффективно заживляют раны и оказывают противовоспалительное действие мази арники, окопника, а также комнатной герани.
Часто также применяют мазь Вишневского. Из мазей, которые можно купить в аптеке особо выделяют диоксиколь, левомеколь, а также стрептолавен и ряд аналогов.
|
Где лучше лечить варикоз или эффективное лечение варикоза вен |
Где лучше лечить варикоз или эффективное лечение варикоза в Балтийской клинике вен
Такого количества инноваций для эффективного лечения варикоза, как в Балтийской клинике вен, вы не найдете нигде в СНГ. Приезжайте в Ригу: новые методики лечения заболеваний сосудов ног способны решить проблему пациента буквально за несколько часов. После малоинвазивной или лазерной операции пациент может идти наслаждаться достопримечательностями и кухней Риги. Кроме того, это не просто клиника, где можно вылечить варикоз, здесь вы можете удалить сосудистые метелки, сосудистые звездочки на ногах, пигментные пятна, сосудистый рисунок на боковой поверхности носа, а также удалить татуировку без шрама.
Приоритеты, которые обеспечивают эффективное лечение варикоза вен
Уже более 15 лет лечение заболеваний сосудов ног является одним из исторических приоритетов компании Veselibas centrs 4. Балтийская клиника вен (БКВ) и ее филиалы являются новыми, ультрасовременными медицинскими центрами со значительным парком технологий по диагностике и эффективному лечению варикоза вен, которые нельзя найти как единое целое в другом месте, где лечат варикоз.
Балтийская клиника вен постоянно обновляет оборудование, внедряет в практику инновационные, признанные на международном уровне, и все более благоприятные для пациентов методы лечения заболеваний сосудов ног. Ведь технологии устаревают в течение нескольких лет. Более дешевыми были бы инвестиции в рекламные проекты, как это делают некоторые другие компании, но это не путь, выбранный Балтийской клиникой вен.
Балтийская клиника вен отличается своим честным отношением к клиентам, всегда из всего арсенала возможностей подыскивая наилучшее решение, в соответствии с клиническими потребностями и платежеспособностью клиента.
Методы, которые гарантируют эффективное лечение варикоза вен
Большая часть операций проводится под местной анестезией, но с использованием технологии, которая на сто процентов устраняет боль. В настоящее время Балтийская клиника вен предлагает новый метод с применением биологическoгo клея (система VenaSeal). При его использовании анестезия вообще не требуется, а процесс восстанавления настолько быстрый, что пациент после эффективного лечения варикоза вен может вернуться к привычному образу жизни уже через пару дней.
Если вам нужна клиника, где лучше всего лечат варикоз, — Балтийская клиника вен будет рада помочь вам! Для работы с иностранными пациентами при клинике работает специальный отдел, сотрудники которого запишут на визит к врачу, помогут с визовыми вопросами, резервацией гостиницы и даже организацией досуга в Риге.
Врачи Балтийской клиники вен имеют огромный опыт и являются ведущими специалистами в данной области. К слову, клиника является единственным центром обучения методу закрытия вен биоклеем в Восточной Европе.
Для эффективного лечения варикоза вен специалисты в Латвии внедряют современные методы флебологии и проводят теоретическое обучение хирургов-флебологов и практические демонстрационные операции для специалистов стран Прибалтики, Казахстана, Грузии, Македонии, России, Украины, Норвегии, и др.
Независимо от того, находятся ли пациенты, приехавшие лечить варикоз, в клинике несколько часов или остаются на ночь, им обеспечиваются идеальные условия. То, что в других местах, где лечат варикоз, является люксом, в дневных стационарах Балтийской клинике вен является стандартом. В комнате расположена функциональная кровать, действующая при помощи пульта, человек может смотреть телевизор или работать с портативным компьютером.
В Балтийской клинике вен можно не только лечить варикоз, но и удалить татуировку без шрама
Эстетическая дерматология, позволяющая делать фантастические вещи, которые люди не могут даже вообразить, доступна в Балтийской клинике вен. Здесь можно получить не только эффективное лечение варикоза вен, но и удалить татуировку без шрама, сосудистые метелки, сосудистые звездочки на ногах, пигментные пятна, сосудистый рисунок на боковой поверхности носа.
Удалить татуировку без шрама можно независимо от ее цвета (синего, зеленого или красного) и давности нанесения. В сотрудничестве с Клиникой дерматологии и Клиникой красоты «4.Dimensija» врачи клиники способны решить различные кожные проблемы на самом инновационном уровне. Когда в Ригу приезжают иностранные коллеги, они удивляются полученным результатам.
Являясь основоположниками отрасли, Балтийская клиника вен ни на миг не останавливается. Работу высоко ценят клиенты, что подтверждает статистика сделанных операций — более чем 2500 в год.
Если вам нужна клиника, где лучше всего лечат варикоз, — Балтийская клиника вен будет рада помочь вам! Для работы с иностранными пациентами при клинике работает специальный отдел, сотрудники которого запишут на визит к врачу, помогут с визовыми вопросами, резервацией гостиницы и даже организацией досуга в Риге.
Медицинские услуги, которые предлагает Балтийская клиника вен:
Диагностика вен:
- точная дуплекс-ультрасонография кровеносных сосудов с использованием самого современного УСГ-оборудования класса Premium;
- компьютерная томографическая флебография;
- другие лабораторные, визуальные и функциональные методы диагностики.
Лечение вен:
- лазерная венозная хирургия;
- радиочастотная хирургия;
- паровая микроимпульсная хирургия;
- oперация на венах, с использованием биоклея;
- склеротерапия (пенная техника).
Лечение косметических дефектов (закрытие мелких капилляров на лице и на ногах):
- транскутанная лазерная терапия;
- IPL;
- термокоагуляция;
- склеротерапия (жидкостная техника);
- а также ликвидация пигментации кожи, вызванной венозной недостаточностью.
Реабилитация.
|
Эластичный бинт с клипсой - купить по доступным ценам в Киеве, заказать онлайн на сайте производителя ортопедических товаров Toros-Group |
Эластичный бинт с клипсой
Эластичный бинт используется в целях профилактики и лечения травматических повреждений, варикозного расширения вен, хронических тромбофлебитов, в реабилитационный период после операций на сосудах. Ширина и длина дает возможность максимально покрыть травматическую зону одним бинтом. При производстве бинта используется окрученная (закрытая) латексная нить, которая предупреждает аллергическую реакцию кожи.
Размеры эластичного бинта:
Ширина - 80мм. Длина: 1м; 1,5м; 2м; 3м; 3,5м; 4м; 5м; 10м
Ширина - 100мм. Длина: 1м; 1,5м; 2м; 3м; 3,5м; 4м; 5м; 10м
Характеристики| Состав изделия | |
|---|---|
| Хлопок | 77% |
| Polyester | 15% |
| Latex | 8% |
Доставка: Самовывоз, Курьером по адресу,Новой Почтой
Оплата: При получении, Безналичный рассчет, Оплата картой на сайте
|
Варикоз: лечить или не лечить |
Варикоз: лечить или не лечить
Многие рассматривают варикоз как косметическую проблему, ведь жить с ним можно долгие годы, не чувствуя никаких ухудшений. Это мнение ошибочно, а иногда и опасно. Почему же варикоз нужно лечить и как это правильно делать?
Чем опасна варикозная болезнь?
Для многих варикоз — это просто некрасивые, выступающие на поверхность вены на ногах. Между тем, если это заболевание оставить без внимания, оно может привести к серьезным последствиям и даже к потере трудоспособности. По данным исследователей, от 10 до 30% случаев варикоза заканчиваются инвалидностью.
Но есть, что называется, и «хорошая новость». На ранней стадии варикоз легко поддается лечению, и если впоследствии регулярно наблюдаться у врача и проходить профилактические осмотры, то можно избежать рецидивов. И на протяжении многих лет поддерживать и красоту, и здоровье ног.
Что вы выбираете? Ответ очевиден.
Что такое варикоз?
Варикоз — болезнь вен, никакие другие сосуды ей не подвержены. Она возникает, если создаются предпосылки для излишнего растяжения венозных стенок. Например, стоячая или сидячая работа, длительные статические нагрузки на ноги, в том числе спортивные, лишний вес, наследственная предрасположенность и другие. Так как кровь по венам ног течет, преодолевая силу тяжести, для нормального кровотока необходима работа мышц нижних конечностей. Именно они, сокращаясь, играют роль своеобразного насоса. Если же мы целый день сидим или стоим, то мышцы не сокращаются, и движение крови замедляется. Это приводит к формированию венозного застоя.
Важную роль в формировании варикозного расширения вен нижних конечностей играет и состояние клапанов. Это особые «заслонки», которые находятся внутри вены и препятствуют обратному току крови сверху вниз. Если клапаны смыкаются неплотно, то правильное движение крови нарушается. Как следствие — стенки вены еще больше растягиваются, повышается и риск развития воспалительных заболеваний вен.
Что будет, если варикоз не лечить?
«Если не заниматься лечением варикозной болезни, то ноги станут некрасивыми и будут время от времени болеть», — такое ошибочное мнение нередко можно услышать от тех, у кого или нет варикоза, или он выражен совсем слабо. Хотя.
Как отмечают специалисты, если вы не видите на ногах извитых синих вен, это не значит, что варикоза у вас нет. Сосудистые звездочки, синие капилляры, проступающие на коже, также могут говорить о наличии варикозной болезни нижних конечностей. И чем раньше начнется лечение, тем эффективнее оно будет.
Второй важный момент: степень выраженности вен при варикозе не всегда явно свидетельствует о стадии заболевания. Врожденные особенности вен, такие как глубина залегания, объем просвета, толщина стенки влияют на то, как быстро и в какой степени возникнут внешние проявления болезни. В любом случае о степени развития варикоза сможет сказать только флеболог после УЗИ вен.
Отсутствие лечение варикоза грозит целым рядом неприятных последствий.
- Болезнь будет постоянно прогрессировать. Варикоз не проходит сам по себе, поэтому без должной терапии состояние вен будет постепенно ухудшаться. А это значит, что будут нарастать боли, отечность, судороги. Постепенно эти неприятные симптомы станут постоянными.
- Может развиться тромбофлебит. Растяжение венозной стенки и застой крови создают предпосылки к формированию тромба — кровяного сгустка в просвете сосуда. Последствия тромбофлебита хорошо известны: это или полное закрытие просвета вены и нарушение кровообращения, или отрыв тромба и закупорка других сосудов, вплоть до легочных артерий.
- Еще одно неприятное осложнение варикоза — трофическая язва. Любое нарушение кровообращения рано или поздно приводит к нарушению питания окружающих тканей. Именно поэтому на конечности, пораженной варикозом, может сформироваться незаживающая рана. При отсутствии лечения трофические язвы сами полностью не рубцуются и могут в итоге привести к гангрене.
Вы все еще думаете о том, стоит ли лечить варикоз нижних конечностей? Безусловно, стоит.
Что нужно сделать для лечения варикоза?
Для того чтобы эффективно вылечить варикоз, необходимо сделать несколько шагов.
Шаг 1
Обратитесь в специализированную клинику. Заболевания вен рекомендуется лечить у флеболога. Только эти специалисты учтут все особенности строения вен и предложат оптимальное комплексное лечение. Монометоды не всегда приводят к полному избавлению от заболевания.
Шаг 2
Пройдите УЗИ-исследование. Это «золотой стандарт» диагностики вен, который применяется во всем мире. Только так можно оценить истинное состояние сосудов.
Шаг 3
Пройдите рекомендованное лечение в полном объеме. Врачи обычно составляют комплексную программу. Она может включать, например, лазерное лечение (ЭВЛК) для удаления крупных вен и склеротерапию для удаления более мелких сосудов. Не пренебрегайте ни одной из этих процедур: именно в комплексе достигается полное удаление всех пораженных вен и заметно снижается риск рецидива.
Шаг 4
Выполняйте все рекомендации врачей. На время лечения и в период после него вам будет выписан компрессионный трикотаж, который обязательно нужно носить. Компрессия помогает наладить венозный кровоток, а также повышает эффективность лечебных процедур.
Шаг 5
Регулярно проходите профилактику. Визит к флебологу раз в полгода поможет избежать рецидивов варикоза.
Редакция благодарит Центр флебологии за помощь в подготовке материала
|
Лечение варикоза вен, Причины, симптомы и профилактика варикоза ног |
Заболевания ног. Причины, симптомы и как лечить варикоз на ногах?
Варикоз является достаточно распространенным заболеванием. Многие сталкивались с тяжестью в ногах, но не все придавали этому значение, а зря. Это может быть первым признаком развития представленного вида болезни. Ее лечение должно быть своевременным и комплексным, ведь только тогда оно даст свои результаты.
Что собой представляет болезнь?
Варикозное расширение вен представляет собой не только косметический дефект, но и сложное заболевание. Первым признаком нарушения кровообращения является появление выраженных вен и «звездочек».
Вены транспортируют кровь от тканей к сердцу. В нижних конечностях они бывают глубокими и поверхностными. Если их клапаны повреждаются, происходит расширение, приводящее к тому, что кровь не может удерживаться и происходит ее застой. В результате образуется выпирание и раздувание вен. Кровообращение в конечностях нарушается и развивается варикоз.
Какие основные причины варикоза?
Чаще всего в группу риска входят люди с определенным образом жизни:
- длительное пребывание в положении стоя;
- продолжительная ходьба;
- сидячее положение без движений.
Также варикозом часто болеют женщины с лишним весом и в период беременности. Существует несколько причин, по которым может развиться варикозное расширение вен. Многие специалисты считают, что основным фактором выступает наследственность. Также к причинам можно отнести:
- приме препаратов гормонального характера;
- высокое венозное давление;
- регулярное поднятие тяжестей;
- нарушение работы эндокринной системы;
- неправильный отток крови в венах;
- воздействие стрессов;
- пожилой возраст.
Независимо от того, каким фактором было спровоцировано нарушение, лечение варикоза вен должно проходить в комплексе. При первых признаках усталости и тяжести в ногах стоит обратиться к врачу, чтобы предотвратить развитие болезни.
Какие симптомы у заболевания?
Варикозное расширение вен происходит постепенно. Оно не имеет спонтанного характера и, как правило, развивается в течение длительного периода.
Первые симптомы варикоза ног, котороые могут свидетельствовать о нарушениях кровообращения, считаются:
- появление болезненных ощущений в ногах;
- тяжесть в области икроножных мышц;
- развитие сосудистых звездочек;
- отечность нижних конечностей;
- увеличение и расширение вен;
- потемнение кожи в области голени;
- появление судорог в ночное время;
- онемение кожи.
Если вовремя не начать лечение, болезнь может достигнуть запущенной степени, при которой образуется пигментация, уплотнения, нарушение питания кожи и язвы.
При отсутствии терапии возникают осложнения в виде кровотечения варикозных узлов и флеботромбоза. Это может привести к тому, что вены придется удалять в местах образования тромбов. Чтобы этого не случилось, необходимо при первых признаках дискомфорта в ногах обратиться к врачу и провести диагностику.
Как диагностировать болезнь?
После проведения первичного осмотра назначается дополнительное диагностирование, которое может состоять из ряда методов.
В перечень наиболее распространенных входят:
- Дуплекс-сонография. С помощью данной процедуры можно подробно рассмотреть структуру глубоких и поверхностных вен, выявить участки, где нарушено кровообращение.
- Компьютерно-томографическая флебография. Метод предусматривает введение специального вещества, которое окрашено контрастом, что позволяет рассмотреть даже самые мелкие сосуды. После выполнения процедуры специалист получает полную картину состояния сосудов.
- Венография магнитного резонанса. Дает возможность исследовать сосуды, по которым происходит транспортировка крови к сердцу. Такая процедура безвредна и эффективна, поэтому применяется довольно часто.
- Сегментарная допплерография. Метод имеет очень важное значение в обследовании, показывает состояние артерий конечностей, позволяет выявить непроходимость и сужение в артериях.
После тщательной диагностики врач может составить терапию по устранению симптоматики и последствий развития болезни. Очень важно вовремя обратиться за консультацией, чтобы дело не дошло до хирургического вмешательства.
Как лечить варикоз на ногах?
Лечение варикоза вен направлено на снятие воспаления, а также на укрепление венозной сетки. Необходимо улучшить кровообращение и провести местную терапию. При лечении заболевания используется несколько подходов, их выбор зависит от того, какой стадии достиг варикоз.
В перечень методов терапии входят:
- Консервативный. Представляет собой нормализацию двигательной активности и уменьшение нагрузок. Рекомендуется выполнять лечебную гимнастику и использовать средства компрессии из эластичных материалов. Из медикаментов принимаются флеботоники. Такой подход используется в тех случаях, когда стадия развития болезни еще не запущенная или больного уже готовят к операции.
- Компрессионный. При использовании метода предусматривается введение в вену специального средства – эластичной пены, которая способствует спазму сосуда. После этого на ногу надевается компрессионный чулок, помогающий фиксировать вену. В течение трех дней происходит ее склеивание, но чулок при этом нужно носить еще в течение одного и более месяцев. Метод применяется при средней стадии болезни.
- Оперативный. Является крайней мерой, проводится в случае, когда вены находятся в критическом состоянии. Предусматривает различные виды операций. Лечение варикоза на ногах лазером актуально на первых стадиях, при второй применяется флебэктомия, предусматривающая удаление проблемных вен.
Если болезнь еще не прогрессирует, ее можно лечить более щадящими методами, которые включают прием препаратов и выполнение процедур. Очень важно не пропустить развитие болезни, чтобы не потребовалось вмешательство хирурга.
Упражнения для лечения варикоза
Следить за состоянием здоровья нужно регулярно. Не обязательно записываться в тренажерные залы, достаточно выполнять гимнастику, которая включает в себя наклоны в стороны и к полу, приседания, отжимания от пола или более высокой поверхности.
Самые простые, но эффективные упражнения при варикозе:
- выполнение упора ногами о стену с одновременным их напряжением;
- проведение наклона (одна нога должна стоять на стуле);
- лежа на спине нужно выполнять кручение руками;
- находясь в положении сидя, раздвигать колени;
- приняв положение «лежа на спине», сводить и разводить поднятые прямые ноги;
- лежа на животе выполнять скручивания тела в разные стороны (вправо-влево);
- стоя на носках делать попытку приподняться как можно выше.
Приведенные упражнения при варикозе следует выполнять по 5 подходов или чередовать их выполнение.
Можно заниматься бегом, плаванием, ездой на велосипеде, йогой или лечебной физкультурой. Это не затратно, не займет много времени и сил. Двигательная активность способствует напряжению мышц на ногах и выталкиванию вверх венозной крови.
Методы народного лечения
Также можно проводить лечение варикоза вен на ногах народными средствами, но при этом оно не является основным, а всего лишь дополняет терапию.
К наиболее распространенным рецептам можно отнести:
- Чесночная мазь. Измельчите 20 гр. чеснока и смешайте его с 60 гр. сливочного масла. Мазь нанесите небольшим слоем на проблемные места, затем накройте их пергаментом и заверните тёплой тканью. Смывайте мазь утром. Лечение проводите в течение десяти дней.
- Пиявки. Использование такого метода является нетрадиционным, его должен проводить специалист. Курс лечения также устанавливает врач в зависимости от стадии развития варикозной болезни.
- Лесной орех. Возьмите 2 ст.л. коры и листьев лесного ореха. Затем залейте 250 мл кипятка. Оставьте настаиваться. Хорошо процедите и пейте по 1/4 стакана четыре раза в день. Напиток отлично помогает справиться с отечностью.
- Конский каштан. Возьмите 50 гр. плодов каштана и залейте 0,5 л спирта или водки. Настаивайте в течение двух недель. Пейте по 40 капель три раза в сутки, разведя при этом настойку с водой. Подходит даже для заболевания в запущенной степени.
- Сбор. Смешайте 100 гр. листьев брусники, березы, коры крушины, 50 гр. тысячелистника и 200 гр. бессмертника. Из всей смеси возьмите 1 ст.л. и залейте стаканом кипятка, затем прокипятите в течение пяти минут. Оставьте настояться четыре часа. Принимайте по 1/4 стакана, три раза в день перед едой.
Перед тем, как использовать настои, растирки и другие средства народной медицины, обязательно проконсультируетесь с врачом.
Профилактика варикоза
Чтобы избежать развития варикоза, достаточно соблюдать некоторые правила и вовремя обращаться к врачу. Если вы хотите сохранить свои вены здоровыми, обязательно выполняйте такие действия:
- следите за своим весом;
- откажитесь от сигарет и алкоголя;
- проводите легкий массаж ног;
- чаще двигайтесь;
- используйте контрастный душ;
- укрепляйте стенки сосудов венотонизирующими средствами;
- избавьтесь от источников стресса и отдыхайте;
- придерживайтесь правильного питания;
- когда сидите, не скрещивайте ноги и не кладите ногу на ногу;
- старайтесь реже носить обувь на каблуках;
Соблюдение таких простых правил, поможет предотвратить развитие болезни и избежать множества негативных последствий.
|
Лазерное лечение варикоза |
В Центре Доктора Дукина проводится эндовазальная лазерная коагуляция (ЭВЛК)варикозных вен - новейший малоинвазивный метод.
- Безопасность операции – лазерное излучение воздействует локально, не повреждая нервные окончания; не затрагиваются и другие ткани, что позволяет избежать образования гематом.
- Лазерное излучение обладает кровоостанавливающим и стерилизующим действием.
- Быстрое восстановление после процедуры. Пребывание в стационаре от трех часов до одних суток.
- Большинство процедур выполняется под местной анестезией.
- Отсутствие разрезов, швов и шрамов.
- Быстрое выполнение процедуры (20-30 мин).
- Безболезненность. Во время процедуры пациент почувствует только несколько уколов.
- Минимальный риск рецидивов.
Операции проводит врач – сосудистый хирург, флеболог высшей квалификационной категории Скляр Олег Николаевич (стаж работы более 35 лет).
Отдохнуть и набраться сил после проведенных манипуляций Вы сможете в просторных 2-х местных палатах с круглосуточным уходом и помощью внимательного медицинского персонала в любую минуту.
Наши цены одни из самых низких в Краснодарском крае!
|
Sante (Санте) медицинский центр Минск, ул |
Медицинский центр «Sante (Санте)»
Наши услуги
Отзывы 117 – медицинский центр «Sante»
О нас
Медицинский центр Sante — это квалифицированный персонал, разнообразие направлений, собственная клинико-диагностическая лаборатория, оснащенное операционное отделение, индивидуальный подход к каждому пациенту и внимание к деталям.
Направления
- Консультация и прием специалистов
- Лабораторные исследования
- УЗИ диагностика
- Стоматология
Терапия, отбеливание, ортодонтия, ортопедия, имплантация, реставрация, челюстно-лицевую хирургия.
Дерматологические и гинекологические заболевания.
Блефаропластика, отопластика, фейслифтинг, маммопластика, абдоминопластика, интимная пластика, липофилинг, плазмотерапия.
Новые направления
Лечебно-диагностический центр Sante располагает возможностью применять в лечении пациентов малоинвазивную хирургию — одно из современных направлений медицины, позволяющее снизить степень хирургического вмешательства в организм пациента, используя ведущие технологии и средства медицинской визуализации.
Собственная диагностическая лаборатория
В лаборатории медицинского центра Sante применяют только сертифицированные в Беларуси реактивы ведущих производителей, современные методики исследования и высокотехнологичную технику. Для пациентов оборудован комфортный процедурный кабинет, где забор материала производят опытные и внимательные медицинские сестры. Забор крови осуществляется с использованием современных вакуумных систем, что делает процесс безболезненным.
Эндовенозная лазерная коагуляция вен (ЭВЛК) при помощи современного лазера
Новейший метод эндовенозной лазерной коагуляции вен (ЭВЛК) выполняется амбулаторно и не требует долгого восстановления после процедуры, позволяет избежать послеоперационных шрамов и дает отличные результаты с превосходным визуальным косметическим эффектом.
Медицинский центр Sante: «Добро пожаловать в мир заботы и внимания к Вашему здоровью!»
Обращаем Ваше внимание, что обязательна консультация специалиста: рекламируемые медицинские услуги могут иметь противопоказания и побочные реакции.
|
Тромбоз вен: симптомы, причины, диагностика и лечение |
Тромбоз вен: симптомы, причины, диагностика и лечение
Тромбоз, также называемый венозной тромбоэмболией и тромбофлебитом, характеризуется образованием глубоких тромбов в венах, которые препятствуют кровотоку. Риск развития тромбоза тесно связан с возрастом пациента. Основным фактором риска развития венозного тромбоза является возраст старше 40 лет. Заболевание проявляется умеренной болью в конечностях, отеком, слабой лихорадкой и местными кровоподтеками.
Лечение должно быть двусторонним и включать как физические, так и фармакологические методы.
Факторы риска
Тромбоз глубоких вен и венозная тромбоэмболия, поражает приблизительно 50-70% людей каждый год, из которых почти половина требует госпитализации из-за риска развития легочной эмболии.
Непосредственной причиной тромбоза является образование сгустков, которые препятствуют или полностью блокируют кровоток. Это может произойти из-за: повреждения стенки вены и нарушения свертываемости крови.
Основными факторами риска развития тромбоза являются:
• Возраст, который из всех факторов риска оказывает наибольшее влияние на возникновение тромбоза. Это особенно относится к людям в пожилом возрасте. В группе риска венозной тромбоэмболии есть люди старше 40 лет. Кроме того, считается, что более важным, чем возраст, являются изменения образа жизни, которые его сопровождают.
• Длительная иммобилизация, которая значительно влияет на возникновение тромбоза. В этом случае тромб образуется в пазухах венозных мышц голени. Это относится к людям после хирургических процедур, а также к людям, часто путешествующим на самолете или автомобиле.
• Тромбоз глубоких вен, который предопределяет образование тромба в будущем, в том числе из-за нарушений кровотока и повреждения венозных клапанов.
• Травмы, в частности: перелом бедра и перелом костей таза. Они опасны, потому что они приводят к длительной иммобилизации, а иногда и к сдавливанию вены через костные отломки.
• Хирургические процедуры, в особенности те, которые длятся более 2 часов и выполняются на нижних конечностях.
• Раковые заболевания, при которых опухоли могут проникать в стенки венозных сосудов. Более того, раковые клетки выделяют молекулы, которые вызывают связывание тромбоцитов и, как следствие, образование тромбов.
• Беременность, которая, по оценкам, увеличивает риск венозного тромбоза в целых 5-6 раз. В подавляющем большинстве случаев тромбоз возникает в первом и втором триместрах беременности. Стоит подчеркнуть, что риск тромбоэмболии выше у женщин, которые уже родили, а также у женщин, перенесших кесарево сечение.
• Ожирение, которое связано со снижением фибринолитической активности плазмы и снижением подвижности.
• Оральные контрацептивы, применение которых в несколько раз увеличивает риск венозного тромбоза. Это напрямую связано с дозой эстрогенов, содержащихся в таблетках.
• Заболевания, которые приводят к нарушениям коагуляции, в основном: полицитемия, тромбоцитопения и тромбофилия.
Тромбоз — симптомы
Характер и степень выраженности симптомов тромбоза зависит главным образом от степени тяжести болезненного процесса. Чем обширнее тромботические изменения, тем больше застой крови и тем более неприятные симптомы.
Наиболее распространенные симптомы тромбоза:
• Тупая боль постоянной умеренной интенсивности, которая усиливается при движении.
• Отек, расположение которого указывает на место поражения.
• Тепла кожи, что является следствием воспаления.
• Ушиб кожи в пределах тромботических поражений, возникающий в результате застоя венозной крови и гипоксии тканей. Этот симптом исчезает после подъема ног.
• Повышенное натяжение кожи.
• Боли при надавливании на место поражённое патологическими изменениями.
• Увеличение поверхностных вен, что является следствием блокирования оттока крови через глубокие вены. Этот симптом легче всего наблюдать в вертикальном положении.
• Повышение температуры тела, что является следствием воспалительных процессов, происходящих в организме.
Диагностика
Примерно в 50% случаев тромбоз нижних конечностей протекает бессимптомно или малосимптомно, поэтому людям с более чем двумя факторами риска следует позаботиться о регулярном обследовании.
В основе лежит глубокая история болезни, а также в случае сомнений — неинвазивные медицинские осмотры:
• Кровоток в венах.
• Плетизмография (оценка объема крови в нижних конечностях).
• Венография, которая состоит в том, чтобы противопоставить вену, чтобы визуализировать ее.
• Оценка концентрации D-димера, которая является сравнительно недорогим скрининг-тестом.
Следствием не леченного тромбоза может быть легочная эмболия, которая представляет серьезный риск для здоровья.
Тромбоз — лечение
Лечение тромбоза глубоких вен должно включать как физические, так и фармакологические методы. Целью первого из них является облегчение кровотока и уменьшение венозного застоя. Чулки с антикоагулянтными свойствами очень эффективны. Стоит помнить, что они должны соответствовать форме конечностей. Основным противопоказанием к применению чулок является свежий тромбоз глубоких вен и ишемия нижних конечностей.
Другими физическими методами лечения являются:
• Пассивные и активные движения нижних конечностей в голеностопном суставе.
Многие исследователи считают, что фармакологические методы, которые в основном зависят от применения антикоагулянтов, гораздо эффективнее, чем физические методы лечения тромбоза. В антикоагулянтной терапии используются нефракционированный гепарин, низкомолекулярный гепарин, ингибиторы промежуточного фактора и антагонисты витамина К. Эффективность этих препаратов зависит от многих факторов.
Основными противопоказаниями к применению этого вида препаратов являются:
• Рассекающая аневризма аорты.
• Опухоль центральной нервной системы.
• Тяжелая печеночная недостаточность.
|
Врач флеболог в Москве - услуги, консультация, вызов на дом, записаться на прием в GMS Clinic |
Флеболог
СТАТЬИ И ИНТЕРВЬЮ
Кандидат медицинских наук, семейный врач GMS Clinic Андрей Беседин дал интервью для печатного издания CITYMAGAZINE
Педиатр GMS Clinic Захарова Дарья рассказывает о сбалансированном питании для детей дошкольного возраста
Прошел лечение от обострения язвенной болезни желудка весной 2013 года в GMS Clinic. Все четко и профессионально, новых обострений.
Флеболог входит в команды следующих центров и клиник GMS:
Флеболог — это врач, специализацией которого является диагностирование и лечение болезней венозной системы. Также в компетенцию врача-флеболога входит разработка эффективных профилактических мер, направленных на устранение причины заболеваний вен и недопущение рецидивов. В Центре экстренной и плановой хирургии GMS Clinic прием ведут лучшие флебологи Москвы, успешно сочетающие практическую и научную деятельность, проходящие стажировку в лучших медицинских центрах Европы, авторы уникальных программ и лечебных методик, совмещающие академический подход к лечению заболеваний, с применением последних инновационных разработок.
Своевременное обращение к специалисту позволяет снизить риск развития серьёзных заболеваний!
- Западные стандарты лечения
- Индивидуальный подход к каждому пациенту
- Соблюдаем полную анонимность
- Все процедуры проводим без болевых ощущений
- Специалисты с опытом работы за рубежом
- Полный цикл: диагностика, лечение, реабилитация
Самолечение варикозной болезни может приводить к тромбоэмболии легочной артерии, а значит в 30% случаев к смерти!
С какими симптомами обращаются к флебологу
Консультация флеболога вам крайне необходима при возникновении даже одного из следующих симптомов:
- судороги, боль в ногах (в состоянии покоя или при нагрузке);
- отеки стоп и голеней;
- появление чувства «гудения», ощущение тяжести или жжения в ногах;
- появление сосудистых звездочек на нижних конечностях;
- болезненность и выпячивание (вздутие) вен;
- быстрая утомляемость ног при любой нагрузке.
Также консультация флеболога требуется, если ваша деятельность связана с постоянным сидением или чрезмерными физическими нагрузками (частое поднятие тяжести). Поводом для обращения к флебологу является:
- беременность;
- избыточная масса тела;
- наследственный фактор (например, заболевание вен у одного из родителей);
- вредные привычки;
- прием некоторых оральных контрацептивов.
Прием у флеболога не займет много вашего времени, но поможет укрепить и сохранить здоровье венозной системы. Высокоточное диагностическое оборудование экспертного класса позволяет специалистам GMS Clinic выявить заболевание на самой ранней, бессимптомной стадии.
Существует ошибочное предположение, что тромбофлебит или варикозное расширение вен возникают лишь у пожилых людей. Предрасполагающим фактором к развитию таких венозных патологий является слабость сосудистых стенок и нарушение общего механизма тока крови, а это чаще связано с образом жизни и профессиональной деятельностью, а не с возрастом.
Услуги флеболога в клинике GMS
Если вам необходим грамотный флеболог в Москве, обращайтесь в Центр экстренной и плановой хирургии GMS Clinic. Мы предоставляем комплекс качественных медицинских услуг в диагностике, лечении и профилактике венозных патологий. У нас ведут прием опытные практикующие врачи, которые своевременно распознают микропризнаки развивающейся патологии, подберут наиболее эффективную терапевтическую схему и разработают результативную программу профилактики.
При необходимости оперативного вмешательства наши специалисты применяют прогрессивные малоинвазивные хирургические методики, которые не нуждаются в длительном периоде реабилитации и позволяют обойтись без постоперационных шрамов и рубцов.
Как проходит консультация флеболога
Консультация флеболога это отличная возможность узнать о риске возникновения заболеваний венозной системы и методах их профилактики.
Прием специалиста, как правило, включает:
- сбор анамнеза;
- осмотр;
- изучение результатов исследований;
- постановку диагноза;
- разработку индивидуальной схемы лечения;
- подбор профилактической программы.
Вы получите подробные разъяснения по поставленному диагнозу и назначенному лечению. Исходя из результатов осмотра, специалист назначит проведение ряда необходимых исследований. Также врач-флеболог даст рекомендации, касающиеся нормализации питания и изменения образа жизни, и подберет эффективную программу профилактики.
Какие болезни лечит флеболог
По данным ВОЗ заболевания венозной системы включены в список болезней цивилизации, ведь от них страдает подавляющее число трудоспособного населения планеты. Самым распространенным из всех болезней вен является варикозное расширение. Ежегодно заболеваемость данной патологией увеличивается на несколько процентов. Если еще не так давно варикоз в большинстве случаев наблюдался у людей среднего и старшего возраста, то сегодня на прием к флебологу приходят и двадцатилетние молодые люди.
В нашем Центре опытные врачи успешно проводят лечение следующих заболеваний венозной системы:
- варикозное расширение вен;
- тромбофлебит, тромбоз;
- хроническая венозная недостаточность;
- атеросклероз;
- постромботическая болезнь;
- ретикулярный варикоз и телеангиоэктазия (сосудистые звездочки);
- трофические расстройства (трофические язвы);
- облитерирующий эндартериит и другие поражения сосудов ног.
Придя в Центр экстренной и плановой хирургии GMS Clinic, вы можете быть абсолютно уверены, что наши флебологи сделают все необходимое, чтобы лечение прошло максимально эффективно и безболезненно.
Методы диагностики сосудистых патологий
Диагностика болезней венозной системы в клинике GMS выполняется с использованием передовых медицинских технологий, на высокоинформативном оборудовании. Это позволяет выявить заболевание даже на бессимптомной стадии развития.
В нашей клинике выполняется комплексное исследование вен и артерий с помощью таких современных методов:
- ультразвуковая допплерография (УЗДГ),
- ультразвуковое ангиосканирование;
- флебосцинтиграфия;
- ультразвуковое дуплексное сканирование.
Флебологи нашего Центра обладают колоссальным опытом диагностики заболеваний сосудистой системы. Именно от правильно поставленного диагноза зависит продуктивность лечения и дальнейший прогноз. В GMS Clinic вы сможете всего за один день пройти комплексное исследование, по результатам которого врач-флеболог разработает схему лечения, гарантирующую максимальный результат.
Какие методы лечения используются
Лечение сосудистых заболеваний в медицинском центре GMS Clinic выполняется по индивидуальным программам с применением передовых терапевтических технологий и методик.
Наши специалисты предпочитают комплексный подход в лечении, применяя:
- Консервативные методы лечения: медикаментозная терапия, подбор компрессионного белья;
- Малоинвазивная лечение: склеротерапия, пенная склеротерапия, эхосклеротерапия;
- Хирургическое лечение: венэктомия, флебэктомия и эндоскопические операции с применением специального видеооборудования (при лечении трофических язв).
Не экспериментируйте со своим здоровьем, покупая разрекламированные мази и гели от варикоза без консультации с флебологом. Применение медикаментозных средств без назначения врача грозит серьезными осложнениями, такими как тромбоэмболия легочной артерии и трофические язвы.
Приходите на прием в наш Центр экстренной и плановой хирургии GMS Clinic. Новейшие малоинвазивные методы лечения сегодня может предложить не каждая клиника. Большинство государственных и частных медучреждений применяют классические хирургические методики с длительным реабилитационным периодом. Мощная лечебно-диагностическая база позволяет нашим специалистам выполнять даже самые сложные сосудистые операции щадящим, малоинвазивным способом, через прокол или мини-разрез.
Записаться на прием к флебологу
Получить исчерпывающую информацию об услугах Центра экстренной и плановой хирургии GMS Clinic и записаться на прием к флебологу вы можете, позвонив по телефону +7 495 781 5577, +7 800 302 5577 или заполнив онлайн-заявку на сайте. Не откладывайте посещение врача на потом, звоните уже сегодня!
Вызов флеболога на дом
Если поездка в клинику по каким-либо причинам невозможна, а консультация специалиста крайне необходима, вы всегда можете оформить вызов флеболога на дом .
Прогрессивное диагностическое оборудование, которым оснащен наш Центр, дает возможность специалистам провести на дому весь спектр необходимых исследований, что позволит обеспечить максимально качественное лечение.
Стоимость услуг флеболога
| Название услуги | Обычная цена | Цена со скидкой 30% |
|---|---|---|
| Первичный прием специалиста | 8 245 руб. | 5 771 руб. |
| Повторный прием специалиста | 7 007 руб. | 4 904 руб. |
| Первичная консультация ведущего специалиста | 11 779 руб. | 8 245 руб. |
| Повторная консультация ведущего специалиста | 10 010 руб. | 7 007 руб. |
Цены, указанные в прайс-листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 781 5577 (круглосуточно) или по адресам: г. Москва, 1-й Николощеповский пер., д. 6, стр. 1 (клиника GMS Смоленская) и ул. 2-я Ямская, д. 9 (клиника GMS Ямская). Прайс-лист не является публичной офертой. Услуги оказываются только на основании заключенного договора.
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР.
|
Тромбофлебит нижних конечностей - лечение тромбофлебита ног |
Тромбофлебит нижних конечностей
Методы лечения вен народными средствами
Причины
Тромбофлебит возникает при отказе клапанов вен. Обратный поток крови к сердцу затруднен, так что кровь накапливается в нижних частях тела. При ранениях возникает опасность сильного кровотечения. Также угрожает опасность воспаления вен с открытыми язвами. Может произойти также тромбоз, или эмболия.
Образованию тромбофлебита помогает:
- избыточный вес,
- недостаток движения,
- долговременное стояние,
- хронический запор.
|
Воронеж, Воронежцам предлагают избавиться от варикоза без боли |
Воронежцам предлагают избавиться от варикоза без боли
Можно ли лечить заболевания сосудов без хирургического вмешательства? Да, можно, но чаще всего люди просто боятся уделять внимание этой проблеме, потому что останутся шрамы и придётся делать наркоз. Но заняться лечением необходимо, потому что образовываются тромбы, а со временем такой тромб может оторваться и пуститься в свободное плавание по сосудам — это чревато летальным исходом.
Современная медицина предлагает бороться с варикозом без боли при помощи лазера. Теперь такая возможность есть и в Воронеже — открылась клиника лазерной хирургии «Варикоза нет».
В клинике используется ведущий метод лечения варикозной болезни вен при помощи современного оборудования. «Варикоза нет» предлагает диагностику, лазерное и консервативное лечение вен, трофических язв, а также удаление сосудистых «звездочек».
В клинике «Варикоза нет» работают специалисты высокого уровня, в том числе ведущий врач по заболеваниям вен — член Ассоциации флебологов Санкт-Петербурга и Москвы, кандидат медицинских наук Т.В. Ватолина.
Уникальное предложение для пациентов — ВСЁ ВКЛЮЧЕНО!
Скидки весь апрель!
Клиника лазерной хирургии «Варикоза нет» работает ежедневно без перерывов и выходных с 8.00 до 20.00 по адресу: г. Воронеж, ул. Антонова-Овсеенко, д. 29. Телефоны +7 (473) 204-54-40, 8-952-556-07-56. сайт: варикозанет36.рф
Лечение варикоза БЕЗ шрамов и наркоза
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
|







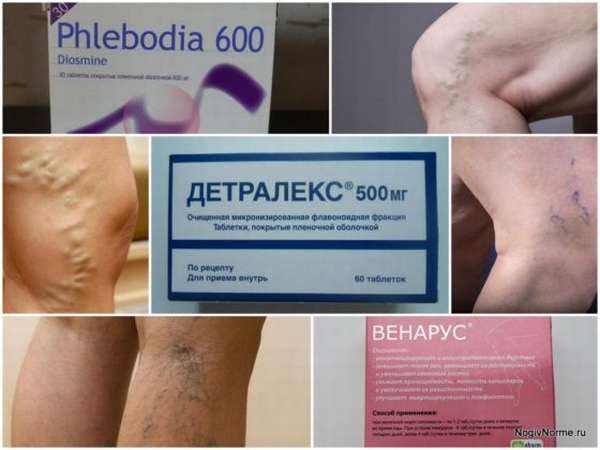



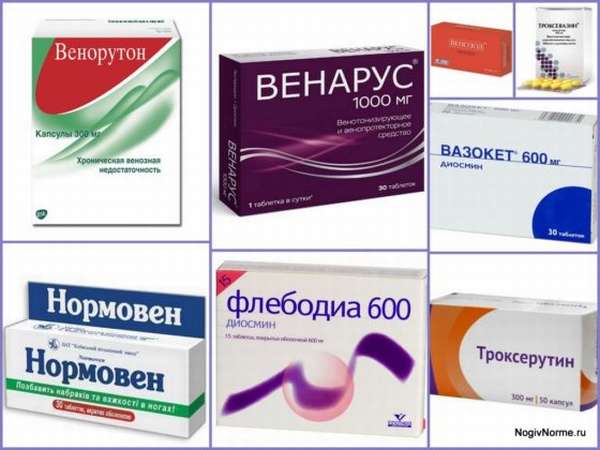











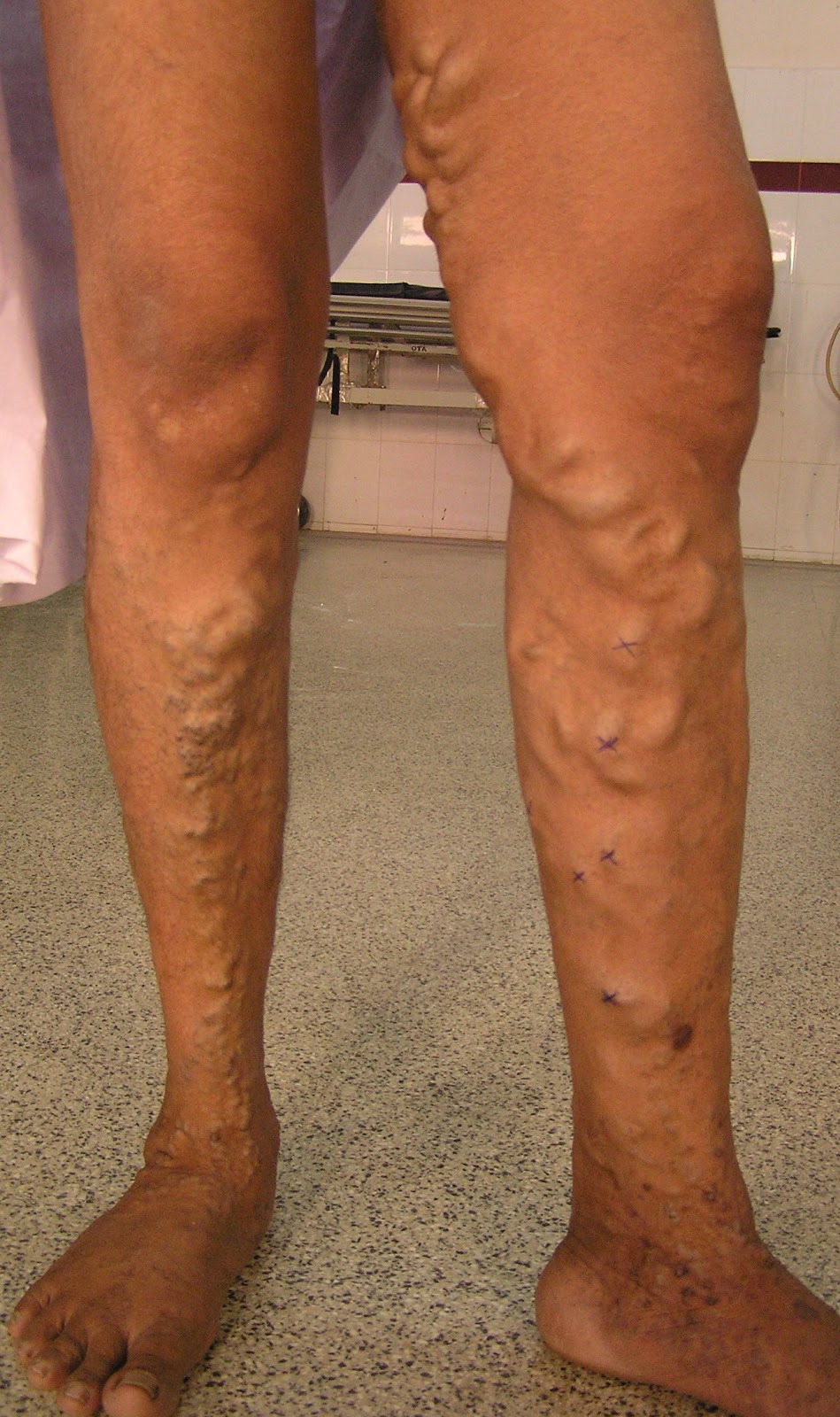



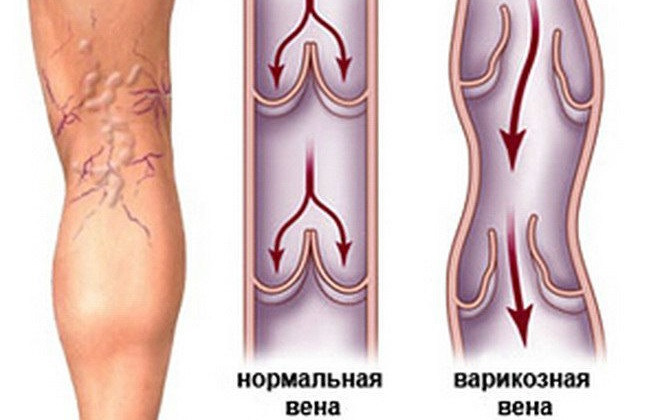



















































.jpg)