-Рубрики
- Сахарный диабет у женщин (16)
- Диабет у мужчин (15)
- Ли при диабете 2 типа (15)
- Симптомы диабета (14)
- Диабет 1 типа (13)
- Диета при сахарном диабете (12)
- Признаки сахарного диабета (12)
- Суть диабета (11)
- Диабет у детей (11)
- Можно ли при сахарном диабете (11)
- Диабет какие типы (11)
- Сахарный диабет у детей (11)
- Год сахарного диабета (10)
- Диабета отзывы (10)
- При сахарном диабете какие (10)
- Лечение сахарного диабета (10)
- Гестационный диабет (10)
- Диабет 2 (9)
- Типы диабета (9)
- Типы сахарного диабета (9)
- Суть сахарного диабета (9)
- Сахарный диабет 1 (8)
- Больные диабетом (8)
- Диабет у женщин (8)
- Сахарный диабет 2 (8)
- Диета при диабете (8)
- Сахарный диабет (8)
- День диабета (8)
- Можно ли при сахарном диабете 2 (8)
- Диабет 1 (8)
- Сахарный диабет 1 типа (7)
- Можно ли при диабете (7)
- Сахарный диабет симптомы (7)
- Диабет 2 типа какие (7)
- Суть диабета 2 типа (7)
- Признаки диабета (7)
- Лечение диабета (7)
- Диабет (5)
- Можно ли при диабете 2 (5)
- Диабет 2 типа (5)
- Можно ли при диабете 2 типа (5)
- Меню при диабете (5)
- Сахар диабет (5)
- Больные сахарным диабетом (4)
- Продукты при диабете (4)
- Диабет какие (4)
- Сахарный диабет 2 типа (3)
-Поиск по дневнику
-Подписка по e-mail
-Постоянные читатели
-Статистика
Другие рубрики в этом дневнике: Типы сахарного диабета(9), Суть сахарного диабета(9), Суть диабета 2 типа(7), Суть диабета(11), Симптомы диабета(14), Сахарный диабет у женщин(16), Сахарный диабет у детей(11), Сахарный диабет симптомы(7), Сахарный диабет 2 типа(3), Сахарный диабет 2(8), Сахарный диабет 1 типа(7), Сахарный диабет 1(8), Сахарный диабет(8), Сахар диабет(5), Продукты при диабете(4), Признаки сахарного диабета(12), Признаки диабета(7), При сахарном диабете какие(10), Можно ли при сахарном диабете 2(8), Можно ли при сахарном диабете(11), Можно ли при диабете 2 типа(5), Можно ли при диабете 2(5), Можно ли при диабете(7), Меню при диабете(5), Ли при диабете 2 типа(15), Лечение сахарного диабета(10), Лечение диабета(7), Диета при сахарном диабете(12), Диета при диабете(8), Диабета отзывы(10), Диабет у мужчин(15), Диабет у женщин(8), Диабет у детей(11), Диабет какие типы(11), Диабет какие(4), Диабет 2 типа какие(7), Диабет 2 типа(5), Диабет 2(9), Диабет 1 типа(13), Диабет 1(8), Диабет(5), День диабета(8), Год сахарного диабета(10), Гестационный диабет(10), Больные сахарным диабетом(4), Больные диабетом(8)
Алкоголь при сахарном диабете 2 типа: совместимость и последствия |
Дневник |
Сахарный диабет и алкоголь: почему опасно употреблять алкоголь диабетикам
О влиянии питания на уровень сахара в крови каждый пациент узнает от эндокринолога сразу после того, как у него диагностировали сахарный диабет. Про алкоголь врачи обычно упоминают, когда говорят о строго запрещенных продуктах.
В результате любой праздник, сопровождающийся застольем, для диабетика становится серьезным испытанием. Он вынужден выбирать: есть и пить как все, забыв на время о собственном здоровье, ограничивать себя и столкнуться с необходимостью объяснять всем любопытствующим причину такого поведения или вообще перестать посещать вечеринки. И если вопрос с едой решить довольно просто – достаточно налегать на мясные блюда, то влияние алкоголя на организм при диабете 2 типа гораздо сложнее. Чтобы спиртное не принесло вреда, диабетику придется учесть целый ряд условий.
Разрешен ли алкоголь больным диабетом
Большинство медиков в вопросе, можно ли алкоголь при диабете 2-го типа, категоричны: последствия даже единичных опьянений способны значительно усугубить течение этого заболевания.
Опасность алкоголя:
- Резкий подъем сахара как результат употребления высокоуглеводных напитков.
- Отстроченное снижение глюкозы, высокая вероятность возникновения гипогликемии во сне.
- Опьянение снижает критичность диабетика к своему состоянию, что чревато резкими скачками сахаров.
- Нетрезвый человек легко нарушает диету, переедает. Результатом частого употребления алкоголя обычно становятся декомпенсация диабета, ожирение, развитие осложнений.
- Состояние предкомы легко спутать с опьянением, поэтому окружающие могут даже не заметить, что больному диабетом стало плохо. Врачебная диагностика также затруднена.
- Спиртное наносит вред сосудам и печени, которые и так входят в группу риска осложнений сахарного диабета, способствует развитию гипертонии.
Самым дисциплинированным пациентам эндокринолог может разрешить употребление алкоголя при соблюдении определенных правил безопасности:
- пить спиртное редко и в небольших количествах;
- обязательно закусывать;
- перед сном подкрепиться «длинными» углеводами – поесть орехи, кисломолочные продукты, свеклу или морковь, особенно если при лечении используется инсулин;
- взять с собой глюкометр, несколько раз за вечер и непосредственно перед сном проверить уровень сахара в крови;
- для предупреждения гипогликемии рядом с кроватью поместить продукты с быстрыми углеводами – кусочки сахара, сладкие безалкогольные напитки;
- не пить после тренировки;
- на вечеринке придется сделать выбор – участвовать в конкурсах и танцевать или употреблять спиртное. Совмещение нагрузок и алкоголя увеличивает риск чрезмерного падения сахара;
- пропустить прием перед сном метформина (препараты Сиофор, Глюкофаж, Багомет, Метфогамма);
- пить алкоголь только в присутствии близкого человека или предупредить кого-нибудь из компании о заболевании сахарным диабетом;
- если после застолья будете добираться домой в одиночку, изготовьте и вложите в бумажник карточку, в которой укажите ваше имя, адрес, тип заболевания, принимаемые препараты и их дозировки.
Как действует спиртное на организм диабетика
Состав большинства спиртных напитков идентичен — этиловый спирт и углеводы, отличия лишь в соотношении этих веществ.
Скорость усвоения этих углеводов очень высокая, глюкоза попадает в кровь сразу большой порцией. При диабете 2 типа это означает нарушение диеты и подъем сахара в крови, 1 типа – необходимость пересчета дозы инсулина.
Особенно опасны в этом отношении коктейли, ликеры и сладкие вина. Пара рюмочек ликера или бокалов вина содержит суточную дозу сахара для диабетиков, которые придерживаются низкоуглеводной диеты.
Алкоголь проникает в кровь еще быстрее. Уже спустя 5 минут после попадания в пищевод его можно обнаружить в крови. Действие его полностью противоположно – спиртное сахар в крови понижает. Происходит это по причине негативного влияния алкоголя на печень. Именно она принимает основной удар, обезвреживая токсины путем химических превращений молекул спирта.
В норме печень занята преобразованием молочной кислоты, которую выделяют мышцы в процессе работы, в глюкозу и гликоген. Алкоголь этот процесс прерывает, на борьбу с угрозой отравления бросаются все резервы. В итоге запасы гликогена в печени сокращаются, сахар в крови падает. Для здорового человека это падение представляет опасность только при употреблении больших доз алкоголя. У диабетиков, принимающих сахароснижающие препараты или инсулин, гипогликемия развивается гораздо быстрее.
Такое двойственное влияние алкоголя может привести к абсолютно непредсказуемым колебаниям сахара. Снизится он или повысится, зависит от количества употребленного спирта и углеводов, наличия собственного инсулина и введенного извне, действия сахароснижающих средств и работоспособности печени диабетика.
Употребляя алкоголь при диабете, мы перестаем контролировать сахар самостоятельно, и можем полагаться исключительно на везение. Реакция организма непредсказуема!
Какой алкоголь разрешен и сколько при СД 1 и 2 типа
Алкоголь употребляется при сахарном диабете согласно правилу: ограничение поступления в организм спирта до 20-40 г и минимизация полученных с напитком углеводов. Предпочтение нужно отдавать алкоголю с низким содержанием сахара.
Какие напитки и в каких количествах можно при диабете:
- Крепкие спиртные напитки разрешены почти все: водка, коньяк, горькие настойки, виски. Единственное исключение – ликеры и сладкие наливки. Безопасная доза для 40-градусного алкоголя – от 50 до 100 грамм в зависимости от веса диабетика и наличия нормальной закуски.
- Из слабоалкогольных напитков предпочтение стоит отдавать тем, в которых содержание сахара не превышает 5%. Лучший выбор – вино и шампанское брют (сахара меньше 1,5%) и сухое (до 2,5%). Допустимая суточная доза – около 200 мл. Вермуты, крепленые и десертные вина из рациона лучше исключить, на уровень глюкозы при диабете 2 типа они влияют абсолютно непредсказуемо.
- Пиво предпочтительно светлое, так как в нем меньше углеводов. При стандартном содержании спирта в нем диабетику разрешено 300-400 мл в сутки, крепкие сорта лучше ограничить 200 мл.
Обратите внимание, что фраза «миллилитров в сутки» совсем не означает того, что алкоголь в небольших дозах можно употреблять ежедневно. При диабете от бокала вина за ужином придется отказаться. Спиртные напитки чаще раза в неделю сделают нормальную компенсацию диабета практически невозможной. Именно среди пьющих диабетиков самый высокий процент осложнений. Лучше всего употреблять алкоголь только на торжествах, несколько раз в год.
Для больных, которые получают инсулин в виде инъекций, спиртное еще опаснее, так как у них выше вероятность возникновения гипогликемии. При диабете 1 типа алкоголь лучше ограничить бокалом шампанского на Новый год.
Таблица калорийности напитков
| Алкогольный напиток | Содержание углеводов, г на 100 г напитка | Средняя кал-ность 100 г напитка | |
| ккал | кДж | ||
| Водка | 0,0 | 231 | 967 |
| Коньяк ординарный *** | 1,5 | 239 | 1000 |
| Виски | 0,1 | 220 | 920 |
| Настойка горькая | 6,4 | 248 | 1038 |
| Ликер вишневый | 40,0 | 299 | 1251 |
| Наливка сливовица | 28,0 | 215 | 900 |
| Вина сухие | 0,3 | 64 | 268 |
| Вина полусухие | 2,5 | 78 | 326 |
| Вина полусладкие | 5,0 | 88 | 368 |
| Вина сладкие | 8,0 | 100 | 418 |
| Вина полудесертные | 12,0 | 140 | 586 |
| Вина крепкие | 12,0 | 163 | 682 |
| Сладкий вермут | 13,7 | 160 | 669 |
| Вина десертные | 20,0 | 172 | 720 |
| Вина ликерные | 30,0 | 212 | 887 |
| Пиво светлое | 2,0 | 29 | 121 |
| Пиво темное | 4,0 | 43 | 180 |
В таблице приведено среднее содержание сахара в различных видах алкоголя. Точные значения для подсчета количества углеводов в рационе можно найти на этикетке.
Последствия для больных СД
Исследования совместимости алкоголя и диабета показывают, что самую большую опасность для диабетиков (как 1, так и 2 типа) представляют резкие снижения сахара – гипогликемии. Если вовремя не купировать это состояние, оно может обернуться нарушениями сознания, комой, повреждением мозга. С гипогликемией сталкивался каждый диабетик, больные умеют определять ее по первым же симптомам. Единичное легкое снижение глюкозы в крови могут скорректировать пара кусочков сахара или сладкий чай. Частые случаи гипогликемии и последующее ее устранение ведут к постоянным колебаниям глюкозы в крови. Регулярный прием алкоголя даже в небольших количествах приводит к декомпенсации диабета, повышает риск заболеваний сосудов и нервной системы из-за скачков глюкозы.
Состояние опьянения сложно отличить от гипогликемии. Симптомы схожи – возбуждение, головокружение, дрожание рук, плывущие перед глазами предметы. Единственный способ распознать низкий сахар – использование глюкометра, о котором легко забыть под действием алкоголя. Не догадаются об опасности для жизни диабетика и окружающие. Даже кому, крайнюю степень гипогликемии, можно принять за сильное опьянение. Помимо сложной диагностики, опасность гипогликемий после приема алкоголя заключается в их отсроченном возникновении. Длительное время выведения спирта может привести к тому, что сахар снизится ночью, во сне.
При диабете 1 типа прием алкоголя очень усложняет расчет инсулина. С одной стороны, углеводы в напитках и закуске нужно компенсировать коротким инсулином. С другой стороны, как и на какой срок нарушится функция печени и какую реакцию она даст, предсказать невозможно. Обычная, правильно рассчитанная доза может привести к падению сахара. Чтобы хоть немного предотвратить такие последствия, обязательно перед сном нужно употребить длинные углеводы. При этом возможно чрезмерное повышение глюкозы, но оно представляет меньшую опасность, чем ее снижение. Обязательно нужно поставить будильник на то время, когда обычно утром вводится инсулин. Перед введением измерить полученный в итоге уровень глюкозы и откорректировать дозу на основании этих данных.
Употреблять алкоголь при сахарном диабете без риска для здоровья невозможно. Ограничение количества спиртного, выбор самого безопасного напитка, коррекция дозы препаратов могут уменьшить этот риск, но не устранить его полностью.
Статьи по теме:
- Водка и диабет — можно ли употреблять и если да, то сколько
|
Беременность и сахарный диабет |
Дневник |
Беременность и сахарный диабет
Забеременеть, выносить и родить здорового малыша, страдая при этом сахарным диабетом, возможно, но для этого нужно будет приложить усилия
Беременность на фоне сахарного диабета повышает вероятность невынашивания и развития аномалий у малыша. Но если женщина с диагнозом «сахарный диабет» хочет родить ребенка, риски можно свести к минимуму, главное, правильно подготовиться к знаменательному событию жизни.
.jpg)
Совместные исследования акушеров и эндокринологов доказали, что сахарный диабет не является абсолютным препятствием к рождению здорового ребенка, так как на здоровье малыша негативно сказывается повышенный уровень сахара в крови, а не сама болезнь, так что для благоприятного течения беременности необходимо просто поддерживать нормальный уровень гликемии. Кроме того, есть аппараты для наблюдения за плодом, которые позволяют отслеживать любые изменения, поэтому вероятностьрождения практически здорового ребенка у женщины с диабетом сегодня не ниже, чем у любой другой женщины без обменных нарушений.
Планирование беременности у женщин с сахарным диабетом является обязательным и необходимым условием для рождения здорового ребенка. В связи с этим необходимо придерживаться некоторых правил.
Оксана Меркулова, заведующая диабетологическим центром областной клинической больницы им. Н.Н Бурденко:
- Беременность при сахарном диабете должна планироваться заранее. Женщина, которая готовится стать матерью, должна четко осознавать, что, если раньше можно было обходиться диетой и сахаропонижающими препаратами, то с наступлением беременности обязательно придется принимать инсулин, независимо от того, каким типом диабета она страдает. Сахаропонижающие препараты принимать категорически запрещается! Они могут навредить будущему малышу. К зачатию нужно подойти с хорошо компенсированным диабетом. Если есть сопутствующие заболевания, необходимо еще до зачатия провести соответствующее лечение.
При диабете 1-го типа женщина должна начать подготовку к беременности за полгода, а еще лучше за год зачатия. Необходимо на протяжении этого времени достичь и держать стойкую компенсацию. Это нужно для нормального течения беременности, чтобы избежать различного рода осложнений. Хорошая компенсация до наступления беременности поможет легче пережить колебания сахара во время самой беременности, что дает возможность родить здорового ребенка без риска для своего здоровья.
Нормогликемия при беременности
Натощак - 3,5-5,5 ммоль/л
До еды - 4,0-5,5 ммоль/л
После еды через 2 часа - не более 7,4 ммоль/л
Если сахарным диабетом болеет мать малыша, то вероятность передачи диабета по наследству составляет около 2 %, а если болезнь наблюдается у отца - 5%. Но, если болеют и мать, и отец, то возможность передачи этой болезни достигает 25%.
Кроме достижения компенсации, перед беременностью необходимо провести полное обследование организма. В первую очередь, посетите офтальмолога, чтобы проверить состояние глаз, глазного дна, исключить наличие ретинопатии или чтобы подобрать правильное лечение, если ретинопатия уже есть. Важно также проверить почки у нефролога, так как на глаза и на почки при беременности идет огромная нагрузка. Не маловажное значение также имеет уровень артериального давления - при его повышении следует обратиться к врачу для подбора гипотензивной терапии.
В первом триместре беременности как можно раньше необходимо встать на учет в женскую консультацию. Акушер-гинеколог, который будет вести вашу беременность, вместе с эндокринологом, к стандартному обследованию добавит специализированное и на основании полученных данных врачи оценят возможность вынашивания беременности.
9 месяцев ожидания
Итак, врачи дали добро и вы готовитесь стать мамочкой! Однако, впереди вас ждет множество испытаний. Помните, что в первую очередь, именно ребенок страдает от избытка или недостатка глюкозы у матери. Повышение уровня сахара у женщины неизбежно приводит к избыточному поступлению глюкозы к плоду. Если это происходит до восьмой недели беременности, повышается вероятность развития врожденных пороков. Недостаток глюкозы, если он случался слишком часто, способен вызвать задержку внутриутробного развития, а при резком падении сахара плод может погибнуть. Выкидыш возможен также при большом переизбытке сахара в крови. Поэтому необходим строгий контроль!
Во втором триместре беременности врача акушера-гинеколога необходимо посещать раз в две недели. В 16-18 недель обязательно прохождение УЗИ, а в 22-24 недели — плановая госпитализация, которая очень важна для коррекции инсулинотерапии. Если в этот период уровень глюкозы у матери выше нормы, то это приводит к образованию у плода избыточных жировых отложений. При частом повышении уровня сахара возникает задержка созревания легких у плода. Вот почему важна госпитализация.
.jpg)
В третьем триместре беременности частота посещений женской консультации — 1 раз в неделю. Плановая госпитализация будет в сроке 32-34 недель. Ультразвуковое исследование в стационаре — каждые 2 недели, кардиотокография — каждую неделю, актография (подсчет количества движений плода в течение одного часа) дважды в день. В этот период решается вопрос о выборе срока и методе родоразрешения.
Однако следует помнить, что иногда беременность протекает не так, как нам хотелось бы. И тогда необходима срочная помощь.
Важные составляющие
Во время беременности очень важно следить за своим питанием. Оно должно быть дробным, желательно 6 раз в день – три основных приема пищи (завтрак, обед и ужин) и три перекуса (второй завтрак, полдник и перед сном). В рационе должно быть больше фруктов и ягод, меньше хлеба, макаронных изделий, сахара, картошки. Не забывайте о физической нагрузке, больше гуляйте на свежем воздухе, желательно не менее полутора-двух часов в день.
Естественные роды или кесарево сечение?
При сахарном диабете возможно запоздалое созревание функциональной системы плода, поэтому огромное значение для здоровья ребенка имеет своевременность родов. Срок родоразрешения у беременных с сахарным диабетом определяют индивидуально, с учетом тяжести течения болезни, степени его компенсации, функционального состояния плода и наличия акушерских осложнений.
Оптимальным способом родоразрешения для матерей, больных сахарным диабетом, считают роды через естественные родовые пути. Их проводят под постоянным контролем уровня глюкозы в крови (каждый час), тщательным обезболиванием, контролем и коррекцией артериального давления и адекватной инсулинотерапией.
Показаниями к плановому кесареву сечению, за исключением общепринятых, дополнительно при сахарном диабете являются следующие: выраженные или прогрессирующие осложнения диабета и беременности; тазовое предлежание плода; наличие крупного плода; прогрессирующая гипоксия плода при отсутствии условий для срочного родоразрешения через естественные родовые пути и при сроке беременности не менее 36 недель.
После рождения ребенка у большинства мам уровень сахара крови приходит в норму, даже если в течение беременности вводился инсулин. Только у некоторых женщин после родов наблюдают изменения усвоения сахара. Это покажут анализы. Нужно помнить, что заболевание диабетом во время беременности все-таки повышает риск его развития в будущем. Но этого можно избежать, если строго следить за своим весом.
Здоровые дети
Малыши у мам больных сахарным диабетом адаптируются к условиям внеутробного существования медленно, поэтому нуждаются в интенсивном наблюдении. Особенность ведения новорожденных — введение 10% глюкозы в вену пуповины сразу после рождения. Дальнейшее введение глюкозы проводят из расчета суточной потребности в жидкости в зависимости от уровня глюкозы в крови, который проверяют через 2, 3, 6 часов после родов, затем по показаниям.
И, несмотря на то, что сахарный диабет считается наследственным заболеванием, врожденного диабета не бывает.
На развитие сахарного диабета у ребенка влияет то, как он питается. Лучшая защита — грудное вскармливание. Исследования доказали, что у детей, находящихся на искусственном вскармливании диабет развивается чаще, чем у тех, кто вскармливался естественным образом.
У маленьких детей инстинкты здорового питания еще не испорчены. Они могут сами регулировать количество пищи. Не приправляйте еду малыша сахаром и солью — пусть научится чувствовать натуральный вкус здоровой пищи. Питание ребенка должно быть полноценным и разнообразным.
Прививайте ребенку вкус к активной жизни. Сахарный диабет чаще развивается у малоподвижных людей. Необходимо, чтобы спокойные занятия чередовались со спортивными упражнениями. Поэтому, как только будет возможно, запишите ребенка в спортивную секцию или в бассейн.
|
Купить Витамины При Диабете (Комплекс 60) Цена, Отзывы, Арго |
Дневник |
Витамины при диабете (Diabetic Multivitamins) описание, отзывы
Код товара: 0448
Информация о доставке:
- Доставка НовойПочтой
- Доставка УкрПочтой
- Курьером по адресу в Киеве
- Самовывоз в г. Киев, р-н метро Черниговская (по договоренности)
Информация об оплате:
- Наличными при получении заказа
- Предоплата на карту Приват Банка
| Лучшая цена | |
| Товар сертифицирован | |
| Гарантия качества |
Предназначается для ускорения обмена веществ, насыщения организма витаминами. Положительно влияет на поджелудочную железу, усиливает защитные функции, стимулирует процесс выработки инсулина.
Сегодня сахарный диабет является одной из наиболее распространенных болезней по всему миру. Ежедневно все больше и больше людей узнают об этом диагнозе. У людей, страдающих сахарным диабетом, увеличивается потребность в витаминах, что вызвано повышением их расхода при этом заболевании, а также нервно-психической нагрузкой, стрессами, инфекциями. Именно поэтому при сахарном диабете важно не только принимать лекарства и соблюдать диету, но и помнить о балансе витаминов в организме. Их недостаток может усугубить заболевание.
В состав комплекса Diabetic Multivitamins входят вещества, обеспечивающие данный баланс.
Альфа-липоевая кислота является ключевой частью процесса обмена веществ, который превращает глюкозу в энергию для потребностей организма.
Витамины А, С, В1, В2, В6 и фолиевая кислота обеспечивают регуляцию важнейших процессов метаболизма и физиологические функции организма.
Цинк поддерживает здоровую работу поджелудочной железы и выработку инсулина, стимулирует естественные защитные процессы в организме.
Хром поддерживает в норме уровень глюкозы и регулирует энергетический обмен; является активным компонентом “фактора толерантности к глюкозе”, который активизирует действие инсулина; оказывает антиоксидантное действие; поддерживает здоровое состояние сосудов. Кроме того, хром снижает тягу к сладким продуктам, что помогает соблюдать диету с ограничением углеводов людям с повышенным содержанием сахара в крови.
Состав:
кальция карбонат (37% кальция) 351,1 мг,
витамин C (как аскорбиновая кислота,95%) 277,9 мг,
магния оксид (60% магния) 105,0 мг,
альфа-липоевая кислота,98% 76,5 мг,
витамин E (альфа-токоферола сукцинат) 43,5 мг,
цинка цитрат (32% цинка) 23,5 мг,
бурая водоросль (0,4% йода) 18,75 мг,
xолина битартрат (37% холина) 16,67 мг,
биотин 15,44 мг,
ниацинамид (ниацин) 10,3 мг,
xрома никотинат (2,5% хрома) 10,0 мг,
экстракт цветков календулы лекарственной (5% лютеина) 6,5 мг,
ликопин, 10% 10,0 мг,
меди глюконат (13,5% меди),
пантотенат кальция (92% паньльеновая кислота) 6,5 мг,
бета-каротин 20% 4,14 мг,
витамин B6 (пиридоксина гидрохлорид) 80% 3,25 мг,
марганца сульфат (32,5% марганца) 3,08 мг,
витамин А (ретинола пальмитат), 500 МЕ/мг 3,0 мг,
витамин B2 (рибофлавин) 3,0 мг,
витамин B1 (тиамина мононитрат,97%) 3,0 мг,
витамин D3 (холекальциферол) 100 МЕ/мг 2,4 мг,
фолиевая кислота 10% 2,4 мг,
Экстрат корня горца гребенчатого (47,5% ресвератрола) 2,0 мг,
натрия селенат (2% селена) 1,75 мг,
ванадия аминохелат (2% ванадия) 1,25 мг,
витамин B12 (цианокобаламин, 1%) 0,09 мг.
Вспомогательные ингредиенты: микрокристаллическая целлюлоза, cтеариновая кислота, кроскармеллоза натрия, диоксид кремния, магния стеарат.
Показания к применению: применяют для профилактики и комплексной терапии гиповитаминозов, особенно у пациентов, страдающих сахарным диабетом. Не обходим в качестве дополнительного источника витаминов, цинка и хрома для устранения их дефицита в организме при сахарном диабете.
Противопоказания: индивидуальная непереносимость компонентов БАД к пище, беременность, кормление грудью. Перед применением рекомендуется проконсультироваться с врачом.
Рекомендации к применению: взрослым принимать по 1 таблетке в день во время еды. Продолжительность приема – 1 месяц, при необходимости прием можно повторить.
Форма выпуска: таблетки массой 1200 мг, 60 таблеток в пластиковой баночке.
Срок годности: 2 года
Условия хранения: хранить в сухом, защищенном от прямых солнечных лучей, недоступном для детей месте при температуре от 15C до 25 °C.
Свидетельство о гос регистрации: № RU.77.99.11.003.E.008305.09.14
Производитель: 311 N. Robertson Blvd. Siute 302 Beverly Hills, California 90211 USA
|
Пять болезней, при которых полезен кофе |
Дневник |
Пять болезней, при которых полезен кофе
60% взрослого поколения людей пьют кофе. Это примерно в среднем одна чашка кофе ежедневно. И к тому же многие думают, что кофе очень вреден и не задумываются о реальной пользе для организма человека.
Понятное дело, не нужно пить очень много кофе. Но никто даже не знал, что его все же полезно пить в умеренных количествах. Оказалось, что кофе борется с сахарным диабетом 2-го типа, а также с различными видами рака. Как бы там ни было это абсолютная правда.
Существует пять болезней при которых кофе нужно обязательно пить
Рак печени
Диабет второго типа
Эта болезнь считается, очень серьезным заболеванием. Человек должен обратиться за лечением к квалифицированным врачам. Но кофе оказалось неплохим средством для торможения и профилактики этой болезни.
Считают, что кофеин борется с этой проблемой, но это далеко не так. Все дело в самого кофе.
Болезни сердца
Боли в сердце могут быть смертельно опасными для человека, поэтому нужно наблюдаться у квалифицированных врачей. Хоть еще не совсем доказана польза кофе, но можно с уверенностью сказать, что кофе эффективно борется с болезнями сердца.
Читала как-то статью, где было обсуждение пользы кофе для сердца. Поэтому советую подумать о здоровье сердца, и прямо сейчас выпить одну чашку кофе для поддержания здоровья.
На самом деле еще не совсем закончились исследования. Поэтому ученые, которые это изучают в Америке считают следующее:
Действительно употребление этого напитка может положительно повлиять на исход лечения рака.
В любом случае, просто пить кофе – это уже хорошая идея. Это предотвратит образование раковых клеток, но ни стоит забывать, что это не является лекарством от рака.
Болезнь Паркинсона и болезнь Альцгеймера
Как выяснилось кофе помогает предотвратить такие болезни, как Альцгеймер и Паркинсон.
После многочисленных исследований ученые выяснили, что если употреблять по три чашки кофе ежедневно, то люди, у которых диагноз Альцгеймера, в особенности у старшего поколения, могут с помощью кофе предотвратить развитие заболевания. А если будут пить кофе люди, страдающие от болезни Паркинсона, то это поможет снизить симптомы
|
Сахарный диабет и репродуктивная система женщины – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы |
Дневник |
Сахарный диабет и репродуктивная система женщины Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Потин В. В., Боровик Н. В., Тиселько А. В.
В статье представлены данные о патогенезе и лечении гормональной недостаточности яичников у женщин с сахарным диабетом 1 типа. Изложены современные представления о принципах ведения больных различными типами сахарного диабета во время беременности . Обоснована необходимость планирования беременности у женщин с сахарным диабетом и строгой компенсации метаболических нарушений с помощью базис-болюсной инсулинотерапии .
Похожие темы научных работ по клинической медицине , автор научной работы — Потин В. В., Боровик Н. В., Тиселько А. В.
Diabetes Mellitus And Female Reproductive System
The article represents the data concerning pathogenesis and treatment of hormonal ovarian insufficiency in women with diabetes mellitus type 1. The latest principles for treatment of women with diabetes mellitus of different types during pregnancy are shown. The background of pregnancy planning and strict compensation of metabolic changes using standard insulin therapy is given.
Текст научной работы на тему «Сахарный диабет и репродуктивная система женщины»
© В.В. Потин, Н.В. Боровик, САХАРНЫЙ ДИАБЕТ И РЕПРОДУКТИВНАЯ
АВ Тиселько СИСТЕМА ЖЕНЩИНЫ
НИИ акушерства и гинекологии им. Д.О. Отта РАМН: отдел эндокринологии репродукции, Санкт-Петербург
■ В статье представлены данные о патогенезе и лечении гормональной недостаточности яичников у женщин с сахарным диабетом
1 типа. Изложены современные представления о принципах ведения больных различными типами сахарного диабета во время беременности. Обоснована необходимость планирования беременности у женщин с сахарным диабетом и строгой компенсации метаболических нарушений с помощью базис-болюсной инсулинотерапии.
■ Ключевые слова: сахарный диабет; функция яичников; беременность; инсулинотерапия
Инсулин продуцируется Р-клетками островков поджелудочной железы и обладает уникальными биологическими свойствами. Этот белковый гормон стимулирует синтез гликогена в печени, утилизацию глюкозы инсулинозависимыми тканями (жировой тканью, мышцами), транспорт аминокислот через цитоплазматическую мембрану и синтез белка, включение жирных кислот в триглицериды и синтез липидов в жировой ткани. Основным регулятором секреции инсулина поджелудочной железой является уровень глюкозы в крови.
Дефицит инсулина приводит к повышению уровня глюкозы в крови (гипергликемии), выделению её с мочой (глюкозурии), обезвоживанию и жажде (полидипсии). Усиленный липолиз может приводить к повышенному образованию кетоновых тел и выделению их с мочой (кетонурии). Сахарный диабет (мочеизнурение) представляет собой разнородную по этиологии и механизмам развития группу заболеваний, общим патогенетическим звеном которых является инсулиновая недостаточность. При сахарном диабете 1 типа имеется абсолютная инсулиновая недостаточность, тогда как при сахарном диабете 2 типа, гестационном диабете и симптоматических типах диабета (при тиреотоксикозе, феохромоцитоме, соматот-ропиноме, гиперадренокортицизме) преобладает относительная инсулиновая недостаточность. Сахарный диабет 1 типа возникает, как правило, в детском и юношеском возрасте в результате аутоиммунного поражения поджелудочной железы, приводящего к разрушению Р-клеток её островкового аппарата. Лечат диабет 1 типа введением инсулина на фоне диеты с исключением быстроусваи-ваемых углеводов и ограничением жиров. Сахарный диабет 2 типа развивается, чаще, в зрелом и пожилом возрасте и нередко сочетается с ожирением. Лечат этот тип диабета субкалорийной (при наличии ожирения) диетой, приемом сахаропонижающих противо-диабетических препаратов и, реже, введением инсулина. Начальная стадия сахарного диабета 2 типа обозначается термином «нарушение толерантности к глюкозе» и диагностируется с помощью пробы на толерантность к глюкозе (ПТГ). При ненарушенной толерантности к глюкозе через 2 часа после пероральной глюкозной нагрузки (75 г глюкозы или 50 г глюкозы на 1 м2 поверхности тела) гликемия не превышает 7,8 ммоль/л (ВОЗ, 1999) [5].
Неконтролируемая гипергликемия может привести к диабетической кетоацидотической коме (чаще при сахарном диабете
1 типа) или гиперосмолярной коме (чаще при сахарном диабете
2 типа). Эти угрожающие жизни состояния требуют проведения комплекса неотложных лечебных мероприятий. К хроническим осложнениям диабета относятся микрососудистые (диабетическая нефропатия, диабетическая ретинопатия), макрососудистые (атеросклероз сосудов головного мозга, сердца, нижних конечностей) и диабетическая полинейропатия.
Все виды лечения сахарного диабета (диета, прием пероральных сахаропонижающих средств, введение инсулина) направлены на компенсацию метаболических нарушений. Основным критерием компенсации диабета является нормогликемия, когда уровень глюкозы в крови не выходит за пределы физиологических колебаний (3,5-7,2 ммоль/л). К другим, менее лабильным показателям состояния углеводного обмена относится гликированный гемоглобин А1с. В физиологических условиях его уровень составляет 3-6 %. Этот показатель позволяет оценить средний уровень гликемии на протяжении предшествующих определению 1,5-2 месяцев.
Плохой контроль сахарного диабета, возникшего в допубертатном возрасте, может привести к формированию синдрома Мориака (низкорос-лость, первичная аменорея, гепато- и спленомега-лия). Усиленное опиоидное торможение секреции гонадотропин-рилизинг гормона гипоталамусом и отсутствие механизма положительной обратной связи между яичниками и гипофизом препятствуют росту доминантного фолликула и овуляции. В менее выраженных случаях может наблюдаться умеренное отставание росто-весовых показателей, позднее — менархе (после 15 лет) и позднее — становление овуляторного менструального цикла (после 17 лет). Декомпенсация сахарного диабета в репродуктивном возрасте может сопровождаться нормогонадотропной ановуляцией, проявляющейся опсоменореей или вторичной аменореей [2]. Другой причиной гормональной недостаточности яичников у женщин с сахарным диабетом 1 типа может быть аутоиммунное поражение яичников [8]. Компенсация диабета с помощью базис-болюсной инсули-нотерапии позволяет восстановить полноценный овуляторный цикл у большинства больных. Базис-болюсная инсулинотерапия имитирует физиологическую базальную секрецию инсулина с помощью препаратов инсулина пролонгированного действия и стимулированную приемом пищи с помощью препаратов инсулина короткого и ультракороткого действия. Применение базис-болюсной терапии требует частого (6-8 раз в сутки) определения уровня глюкозы в крови.
Механизм развития гормональной недостаточности яичников у женщин с сахарным диабетом 2 типа близок к патогенезу синдрома поликистоз-ных яичников. Гиперинсулинемия, развивающаяся в ответ на ожирение и инсулинорезистентность, повышает чувствительность яичников к ЛГ и одновременно тормозит ароматизацию андрогенов в эстрогены. В результате яичники подвергаются кистозной дегенерации, а повышение продукции ими андрогенов проявляется гирсутизмом, жирной себореей и угревой сыпью. Обратное развитие проявлений гиперандрогенемии и восстановление овуляторного
цикла может быть достигнуто с помощью субкалорийной диеты в качестве самостоятельного метода лечения или в сочетании с бигуанидом метформином.
Физиологическая беременность на ранних стадиях сопровождается усилением утилизации глюкозы и увеличением количества жировой ткани в организме матери. Основные гормонально-метаболические изменения при беременности связаны с формированием нового эндокринного органа-плаценты, секретирующей в кровоток матери белковые и стероидные гормоны. К ним относятся хорионический гонадотропин, обладающий биологическими свойствами лютеини-зирующего гормона, плацентарный лактогенный гормон (ПЛГ), сходный по ряду биологических свойств с гормоном роста и пролактином гипофиза, прогестерон и эстрогены. В III триместре беременности суточная продукция плацентарных гормонов достигает огромных величин и составляет для прогестерона 300-400 мг, для эстриола 200 мг, для ПЛГ 1,5-2 г [3]. Возрастающая секреция эстрогенов вызывает гиперплазию лактотрофов и увеличение размеров гипофиза. Содержание пролакти-на в крови в течении беременности возрастает от 300-500 мМЕ/л до 4000-7000 мМЕ/л и более. Секреторное действие ПЛГ и пролактина на молочную железу блокируется половыми стероидными гормонами плаценты. С гормональной функцией плаценты, в первую очередь с возрастающей продукцией ПЛГ, связаны мобилизация жира из депо, снижение утилизации глюкозы инсулиночувствительными тканями. Развивающаяся инсулинорезистентность способствует повышенному использованию продуктов липидного обмена, в то время как глюкоза сберегается для питания плода, для которого она является основным источником энергии. Во время беременности гликемия натощак снижается. Это явление получило название «феномен ускоренного голодания». Глюкоза проходит через плацентарный барьер путем усиленной диффузии в зависимости от градиента концентрации и утилизируется плодом в 2-3 раза быстрее, чем во взрослом организме. Легко проходят через плаценту путем диффузии кетоновые тела, в ограниченном количестве — свободные жирные кислоты. В отношении аминокислот установлен активный транспортный механизм. Инсулин не проникает через плацентарный барьер. Превышение физиологической гликемии способствует увеличению перехода глюкозы через плаценту и вызывает гиперплазию ß-клеток островкового аппарата поджелудочной железы, гиперинсулинемию и, как следствие, макросомию плода. Наблюдающееся во время беременности снижение почечного порога для глюкозы, возможно, направлено на уменьшение отрицательного влияния на плод гипергликемии, вызванной алиментарными факторами на
фоне обусловленной плацентарными гормонами инсулинорезистентности. Диабетогенные свойства беременности способствуют развитию преходящего нарушения толерантности к глюкозе (диабета беременных) и существенно отражаются на течении различных типов сахарного диабета. Гестационный диабет представляет собой нарушение толерантности к глюкозе различной степени тяжести, возникающее во время беременности. Гестационный диабет осложняет течение 2-3 % всех беременностей, однако нередко это заболевание остается не диагностированным. Проявления гестационного диабета обычно носят скрытый характер и могут быть выявлены лишь при проведении целенаправленного скрининга в группах риска. Предрасполагают к развитию заболевания: возраст беременной старше 30 лет, избыточный вес, отягощенная в отношении сахарного диабета наследственность, наличие нарушения толерантности к глюкозе при предыдущих беременностях, рождение в прошлом ребенка с большой массой тела (более 4000 г), мертворождение, невынашивание беременности в анамнезе, глюкозу-рия, наличие многоводия при данной беременности. Гестационный диабет имеет много общих черт с сахарным диабетом 2 типа. Обе эти формы диабета характеризуются нарушенной секрецией инсулина, инсулинорезистентностью. Кроме того, женщины, перенесшие гестационный диабет, в дальнейшем имеют значительный риск развития сахарного диабета 2 типа (у 50 % развивается сахарный диабет 2 типа через 5-10 лет после родов [10]). При наличии факторов риска показано проведение ПТГ после 16 недели беременности. В случае нормальной ПТГ в первой половине беременности необходимо повторить ПТГ при сроке беременности 24-28 недель.
В доинсулиновый период беременность, которая наступала у 2-5 % больных диабетом, нередко приводила к материнской смертности. Вероятность рождения живого ребенка была крайне мала. С введением инсулинотерапии материнская смертность является исключением, однако перинатальная гибель плодов и новорожденных без специализированного наблюдения и лечения может достигать 20-30 %. Сахарный диабет является медицинским показанием для прерывания беременности. При настойчивом желании женщины сохранить беременность обязанностью врачей является создание оптимальных условий для благоприятного ее завершения как для матери, так и для ребенка. Вместе с тем имеются абсолютные противопоказания для сохранения беременности: диабетическая нефропатия с клиренсом креатини-на менее 40 мл/мин и выраженной протеинурией (более 3 г/с); нелеченная пролиферативная ретинопатия; автономная нейропатия с неукротимой рвотой; ишемическая болезнь сердца. Сохранение
беременности нежелательно, если уровень гли-кированного гемоглобина А1;с превышает 10 %. В лечении сахарного диабета при беременности основной целью является достижение строгого метаболического контроля. Для достижения компенсации необходимо стремиться к тому, чтобы уровень глюкозы в крови натощак был в пределах 3,3-5,5 ммоль/л, а постпрандиальная гликемия не превышала 7,2 ммоль/л. Уровень гликированного гемоглобина А1;с не должен превышать 6,5 %.
Принципы диетотерапии заключаются в исключении легкоусвояемых углеводов, дробном приеме пищи (5-6 раз в день с интервалами 2-3 часа). Калорийность суточного рациона определяют из расчета 30-35 ккал/кг идеального веса. В среднем она составляет 1800-2400 ккал (40-45 % калорийности рациона должно приходиться на углеводы, 20-30 % на белки и 30 % на жиры). При наличии кетонурии добавляются легкоусвояемые углеводы. Умеренная ежедневная физическая нагрузка способствует снижению уровня глюкозы в крови и потребности в инсулине. При отсутствии компенсации сахарного диабета 2 типа и гестационного диабета на фоне соблюдения диеты назначается инсулинотерапия в болюсном или базис-болюсном режиме. Использование пероральных противодиабетических препаратов во время беременности противопоказано. Сульфаниламидные препараты, проникая через плацентарный барьер, могут способствовать гиперплазии Р-клеток поджелудочной железы и гиперинсу-линемии плода. Бигуаниды противопоказаны из-за их возможного тератогенного действия и способности усиливать метаболический ацидоз. Перевода на инсулинотерапию при беременности требуют от 40 % до 80 % больных сахарным диабетом 2 типа [13]. При гестационном диабете необходимость в инсулинотерапии возникает в 10-30 % случаев [13] в болюсном или базис-болюсном режимах. При сахарном диабете 1 типа больные еще до беременности получают инсулин. Наиболее современный метод интенсивной инсулинотерапии — непрерывное подкожное введение инсулина с помощью автоматического дозатора. При терапии с помощью дозатора используется только один вид инсулина ультракороткого или короткого действия в болюс-ном и базальном режимах. Программирование различных базальных скоростей введения инсулина в зависимости от времени суток позволяет избежать феномена «утренней зари» (повышение гликемии в ранние утренние часы вследствие выброса конт-ринсулярных гормонов) и добиться более быстрого достижения компенсации сахарного диабета. Базис-болюсная инсулинотерапия невозможна без частого определения уровня глюкозы в крови. Оптимальный контроль может быть достигнут с помощью круглосуточного мониторирования гликемии. Ав-
томатическая система фирмы «Medtronic» (США) позволяет проводить 288 определений гликемии в сутки. Система позволяет выявлять не диагностированные ранее эпизоды гипергликемии и гипогликемии, в том числе в ночные часы, и своевременно корректировать режим введения инсулина.
В ранние сроки беременности вследствие повышенной утилизации глюкозы наблюдается снижение потребности в инсулине [7], достигая минимальных значений в 9-11 недель беременности (89,3 % от исходной). Присоединение раннего токсикоза и связанное с ним уменьшение потребления пищи увеличивает вероятность гипогликемии. С наступлением второй половины беременности и развитием инсулинорезистентности потребность в инсулине постепенно возрастает, достигая максимальных значений в 32-33 недели (140-160 %). С 35 недель беременности наблюдается постепенное снижение потребности в инсулине до 80-75 % от исходной. Снижение потребности в инсулине может начаться раньше при выраженной плацентарной недостаточности, которая часто встречается у больных с сосудистыми осложнениями сахарного диабета и может потребовать досрочного прерывания беременности. Потребность в инсулине остается низкой в течение первых двух дней послеродового периода. Начиная с 3 дня после родов потребность в инсулине начинает возрастать и быстро достигает исходного уровня. Соотношение базисной и болюсной доз инсулина во время беременности не меняется и составляет в среднем 40 % к 60 %. Свойственная сахарному диабету 1 типа склонность к кетоацидозу усиливается во время беременности в связи с феноменом «ускоренного голодания» и возрастающим липоли-зом. Выраженные проявления диабетического кето-ацидоза могут развиваться стремительно на фоне относительно невысокой гипергликемии. Склонность к кетоацидозу существенно усиливается при снижении энергетической ценности питания или 12-часовом голодании [3]. Возникающие при этом метаболические сдвиги приводят к нарушению жизнедеятельности плода и иногда являются причиной его антенатальной гибели. Неблагоприятными прогностическими признаками в отношении антенатальной гибели плода являются: низкое содержание ПЛГ в крови (менее 4,8 мг/л) и плоская кривая инсулинопотребности (менее 115 % от исходной дозы инсулина) в 28-32 недели беременности. У больных сахарным диабетом 2 типа, получающих инсулинотерапию, гипогликемические состояния в I триместре беременности редки. Дозы вводимого инсулина, необходимые для поддержания нормогликемии, со второй половины беременности увеличиваются в большей степени, чем у беременных с 1 типом сахарного диабета, чаще
наблюдается инсулинорезистентность. Кетоаци-доз развивается редко.
С увеличением срока беременности происходят значительные изменения гемодинамики: увеличивается частота сердечных сокращений, минутный объем и сердечный выброс, возрастает диастолическое артериальное давление, достоверно увеличивается объем циркулирующей крови. Скорость клубочковой фильтрации увеличивается на 40-60 % [9]. Эти факторы могут способствовать прогрессированию микрососудистых осложнений сахарного диабета во время беременности. Влияние беременности на сосудистые осложнения сахарного диабета зависит от степени компенсации диабета до и во время беременности, выраженности осложнений сахарного диабета до беременности, присоединения гестоза во второй половине беременности. Приблизительно у трети больных во время беременности наблюдается ухудшение ретинопатии и нефропатии, которое носит транзиторный характер [4, 9].
Сахарный диабет оказывает неблагоприятное действие на течение беременности на всем ее протяжении. В первом триместре беременность при сахарном диабете 1 типа осложняется угрозой прерывания в 13,4 0% случаев [7], при сахарном диабете 2 типа в 36 %% случаев. Невынашивание чаще наблюдается у женщин с предшествующей гормональной недостаточностью яичников, при декомпенсированном диабете. Вторая половина беременности осложняется гестозом у 60-80 % больных сахарным диабетом 1 и 2 типов [6, 9]. При этом имеется прямая зависимость между уровнем среднесуточной гликемии в первой половине беременности и степенью тяжести гес-тоза. Тяжелые формы гестоза чаще встречаются у больных с сосудистыми осложнениями сахарного диабета [9]. Высокий риск развития гестоза имеют больные с диабетической нефропатией [6, 9]. Многоводие при сахарном диабете 1 и 2 типов встречается у 20-60 % беременных женщин. Снижение иммунологической реактивности и глюкозу-рия создают благоприятные условия для развития урогенитальной инфекции. Частота урогениталь-ных инфекций у больных сахарным диабетом 1 и 2 типов колеблется в пределах от 5 % до 10 %.
Осложнения в родах в значительной степени определяются наличием диабетической фетопа-тии. Оптимальным сроком родоразрешения при всех типах диабета считается 37-38 недель беременности. Показаниями со стороны матери к досрочному родоразрешению является тяжелый, не поддающийся терапии гестоз, прогрессирование диабетических микрососудистых осложнений. В большинстве случаев досрочное родоразреше-ние проводится в связи с появлением признаков
нарушения жизнедеятельности плода. Родораз-решение до 35 недель беременности повышает неонатальную заболеваемость и смертность. Сохранение беременности до 40 недель при сахарном диабете 1 типа повышает вероятность антенатальной гибели плода. Выбор оперативного родоразрешения определяется в основном акушерскими факторами (тяжелый гестоз, гипоксия плода, предлежание плаценты, макросомия плода). Одним из показаний к оперативному родоразрешению может явиться прогрессирование диабетической пролиферативной ретинопатии. В день родов дозы инсулина необходимо снизить в 2-2,5 раза. В случае самопроизвольного родоразрешения подкожно вводят инсулин короткого действия и начинают ин-фузию 5 %-раствора глюкозы. Во втором периоде родов переходят на введение 10 %-раствора глюкозы. Накануне операции кесарева сечения на 2030 % уменьшают дозу вводимого на ночь инсулина продленного действия. В день операции подкожно вводят инсулин короткого действия (доза снижается в 2-2,5 раза) и начинают внутривенное капельное введение 10 0%-раствора глюкозы в объеме 600 мл в течение 4-6 часов. В течение первых суток после родов исчезает из циркуляции ПЛГ, к 3-м суткам — плацентарные стероидные гормоны, нормализуется повышенный во время родов уровень АКТГ, корти-зола и катехоламинов в крови. С этим связано повышение чувствительности к инсулину и значительное снижение доз инсулина у родильниц в первые 2-3 дня послеродового периода. В течение первых двух дней после оперативного родоразрешения женщинам с диабетом 1 типа введение инсулина с последующим внутривенным введением 10 %-раствора глюкозы проводят два раза в день. С третьих суток больных переводят на базис-болюсную инсулиноте-рапию. Декомпенсация диабета в послеродовом периоде способствует возникновению инфекционных осложнений (эндометрит, мастит) и гипогалактии. У больных диабетом 2 типа применение сульфаниламидных противодиабетических препаратов и би-гуанидов в период вскармливания ребенка грудью противопоказано. Компенсации диабета достигают с помощью диеты или ее сочетания с базис-болюс-ной инсулинотерапией. Нарушение толерантности к глюкозе у больных гестационным диабетом сохраняется в течение одной-двух недель после родов. Это дает возможность ретроспективной диагностики гестационного диабета у женщин, родивших крупных детей (более 4000 г).
Отрицательное влияние гипергликемии и гиперкетонемии на эмбрион в ранние сроки беременности проявляется увеличением частоты пороков развития плода (диабетическая эмбри-опатия). Пороки развития наиболее часто затрагивают скелет, сердце, центральную нервную
систему, мочеполовую систему. Частота пороков развития плода при сахарном диабете 1 и 2 типов составляет 9,5 %, при декомпенсированном диабете увеличивается до 20 %, при гестационном диабете составляет 2,8 % [10, 12]. Большая часть пороков формируется до 7-ой недели беременности. Это диктует необходимость строгого контроля гликемии с этапа планирования беременности. Выявлена положительная корреляция между уровнем глики-рованного гемоглобина в крови на ранних сроках беременности и частотой эмбриопатии. Во второй половине беременности влияние сахарного диабета на развитие плода приводит к развитию диабетической фетопатии. Гипергликемия во время беременности неизбежно приводит к гипергликемии плода, гиперплазии Р-клеток его поджелудочной железы и гиперинсулинемии. Гиперинсулинемия, в свою очередь, является причиной одного из ведущих проявлений диабетической фетопатии — макросомии. Гиперинсулинемия замедляет созревание легких плода. Риск развития респираторного дистресс-синдрома у новорожденного при родоразрешении больной с сахарным диабетом до 36 недель в 5-6 раз выше, чем в популяции [11]. Оценка зрелости легких плода является важным методом в выборе срока родоразрешения больной сахарным диабетом. Развитие респираторного дистресс-синдрома маловероятно, если соотношение лецитин/сфингомиелин в околоплодных водах превышает 2,0. Сурфактантная система легких содержит фосфатидилглицерол, который появляется в амниотической жидкости только с 35 недели беременности. При появлении фосфати-дилглицерола в амниотической жидкости риск развития респираторного дистресс-синдрома не превышает 1 % [11]. Высокую корреляцию со степенью зрелости легких имеет протеин-35, определяемый в амнио-тической жидкости иммуносорбционным методом. Если начальные признаки нарушения жизнедеятельности плода выявляются задолго до достижения оптимального для родоразрешения срока и имеются данные о незрелости легких, необходимо провести профилактику респираторного дистресс-синдрома (до 35 недель беременности) с помощью глюко-кортикостероидов. Возможное развитие умеренной гипергликемии на фоне приема дексаметазона корригируется увеличением дозировок инсулина. В случае нарастания гипоксии плода проводится экстренное родоразрешение.
Планирование беременности при сахарном диабете 1 типа, введение строгих критериев компенсации диабета и использование базис-болюс-ной инсулинотерапии во время беременности позволяет снизить перинатальную смертность в специализированных центрах почти до популя-ционного уровня. Планирование беременности подразумевает обследование женщин на наличие
диабетических осложнений и их лечение, достижение компенсации сахарного диабета на этапе подготовки к беременности. На протяжении 6 месяцев до зачатия и во время беременности уровень гликированного гемоглобина Aie не должен превышать 6,5 % [1]. Нормализация гликемии и уровня гликированного гемоглобина на этапе планирования и в первом триместре беременности приводит к снижению частоты пороков развития до 1,2-1,4 %. До начала 80-х годов прошлого столетия наличие пролиферативной ретинопатии являлось противопоказанием к беременности в связи с угрозой отслойки сетчатки и потери зрения. В настоящее время для лечения и стабилизации пролиферативных изменений на глазном дне эффективно используется лазерная фотокоагуляция сетчатки. При наличии диабетической нефропа-тии всем женщинам на этапе планирования беременности отменяются ингибиторы ангиотензин-превращающего фермента, так как они обладают тератогенным действием; осуществляется подбор гипотензивной терапии (а-метилдофа и антагонисты кальция). Планирование беременности у женщин с сахарным диабетом подразумевает образование женщин в области репродуктивного здоровья, создание мотивации к самоконтролю гликемии и обучение их методам саморегуляции сахарного диабета. На период обследования и лечения сопутствующей патологии проводится подбор контрацептивов. С контрацептивной целью применяются низкодозированные эстроген-гес-тагенные или гестагенные препараты у больных без выраженных микрососудистых осложнений диабета. До беременности проводится бактериологическое обследование с целью выявления и лечения урогенитальных инфекций. В течение 2 месяцев, предшествующих зачатию, и до 13 недель беременности всем женщинам назначается фолиевая кислота в дозе 400 мкг/сут с целью снижения риска диабетической эмбриопатии.
Риск наследственной передачи сахарного диабета 1 типа от родителей к детям относительно невысок и составляет при диабете у матери около 3 %о, при диабете у отца — около 10 0%. Если диабетом больны оба родителя, риск развития заболевания существенно возрастает и достигает 30 %. При сахарном диабете 2 типа риск наследственной передачи выше и составляет при диабете у одного из родителей 15-30 %, при диабете у обоих родителей риск возрастает до 75 %.
1. Айламазян Э.К. Планирование беременности при сахарном диабете / Айламазян Э.К., Ланцева О.Е., Потин В.В. // Aqua Vitae. - 1997. - № 4. - С. 42-45.
2. Айламазян Э.К. Гинекология от пубертата до постменопаузы / Айламазян Э.К., Потин В.В., Тарасова М.А. [и др.]. Под ред.акад.РАМН проф. Э.К. Айламазяна. — М.: МЕДпресс-информ, 2004. — 447 с.
3. АлиповВ.И.Беременность и сахарный диабет / Али-пов В. И., Потин В.В., Купцов Г.Д. [и др.] // Вестник АМН СССР. — 1989. — № 5. — С. 43-50.
4. БоровикН.В. Влияние беременности на сосудистые осложнения сахарного диабета / Боровик Н.В., Аржанова О.Н., Рутенбург Е.Л. // III Всеросс. диабетологический конгресс, 24-27 мая 2004 г. — М. — С. 623-624.
5. ДедовИ.И.Федеральная целевая программа «Сахарный диабет»: Методические рекомендации / Дедов И.И., Шес-такова М.В., Максимова М.А. — М., 2002. — 88 с.
6. ЕвсюковаИ.И. Сахарный диабет: беременные и новорожденные / Евсюкова И.И., Кошелева Н.Г. — СПб., 1996. — 268 с.
7. Ланцева О.Е. Интенсивная инсулинотерапия при различных типах сахарного диабета у беременных / Ланцева О. Е., Купцов Г.Д., Потин В.В. [и др.] // Вестн. Росс. ассоц. акуш. гинек. — 1997. — № 3. — С. 89-94.
8. МешковаИ.П. Особенности периода полового созревания и овариально-менструальная функция у девушек, больных сахарным диабетом 1 типа / Мешкова И.П., Григорян О. Р., Дедов И.И. [и др.] // Пробл. репродукции. — 1999. — № 6. — С. 30-36.
9. Bar J. Hypertensive disorders and diabetic pregnancy / Bar J., Kupferminc M., Hod M. // Textbook of diabetes and pregnancy / Ed. by M. Hod et al. — London, 2003. — P. 460474.
10. Ben-HaroushА. Epidemiology of gestational diabetes mellitus / Ben-Haroush А., Yogev Y., Hod M. // Textbook of diabetes and pregnancy / Ed. by M. Hod et al. — London, 2003. — P. 64-89.
11. CutuliA. Fetal maturity / Cutuli A., Renzo G.C.D. // Textbook of diabetes and pregnancy / Ed. by M. Hod et al. — London, 2003. — P. 276-288.
12. Eriksson Ulf J. Clinical and experimental advances in the understanding of diabetic embryopathy / Eriksson Ulf J., Wentzel P., Hod M. // Textbook of diabetes and pregnancy / Ed. by M. Hod et al. — London, 2003. — P. 262-275.
13. Kitzmiller J.L. Insulin therapy in pregnancy / Kitzmiller J.L., Jovanovic L. // Textbook of diabetes and pregnancy / Ed. by M. Hod et al. — London, 2003. — P. 359-378.
DIABETES MELLITUS AND FEMALE REPRODUCTIVE SYSTEM
Poteen V.V., Borovik N.V., Tiselko A.V.
■ Summary: The article represents the data concerning pathogenesis and treatment of hormonal ovarian insufficiency in women with diabetes mellitus type 1. The latest principles for treatment of women with diabetes mellitus of different types during pregnancy are shown. The background of pregnancy planning and strict compensation of metabolic changes using standard insulin therapy is given.
■ Key words: diabetes mellitus; ovarian function; pregnancy; insulin therapy
|
Симптомы, диагностика и лечение сахарного диабета - Каскад Инфо |
Дневник |
Симптомы, диагностика и лечение сахарного диабета
Сахарный диабет ‑ это заболевание эндокринной системы, которое возникает из‑за недостатка инсулина и характеризуется нарушением обмена веществ и, в частности, обмена углеводов. При сахарном диабете поджелудочная железа теряет способность секретировать необходимое количество инсулина либо вырабатывать инсулин нужного качества.
Название «сахарный диабет», согласно постановлению Всемирной организации здравоохранения 1985 года, является названием целого перечня заболеваний, имеющих общие черты: по разнообразным факторам у обладателя любой из этих болезней поднимается уровень сахара (глюкозы) в крови.
Диабет относится к редко диагностирующимся заболеваниям.
Существует ряд факторов, которые предрасполагают к появлению сахарного диабета. На первом месте стоит наследственная предрасположенность; вторая по значимости причина диабета ‑ ожирение; третья причина ‑ некоторые болезни, в результате которых происходит поражение бета‑клеток, вырабатывающих инсулин (это болезни поджелудочной железы ‑ панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции). Четвертая причина ‑ разнообразные вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп); на пятом месте стоит нервный стресс как предрасполагающий фактор; на шестом месте среди факторов риска ‑ возраст. Чем человек старше, тем больше у него оснований опасаться сахарного диабета. Есть мнение, что при увеличении возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
В редких случаях к диабету приводят некоторые гормональные нарушения, иногда диабет вызывается поражением поджелудочной железы, наступившим после применения некоторых лекарственных препаратов или вследствие длительного злоупотребления алкоголем.
В зависимости от причин подъема глюкозы крови, сахарный диабет делится на две основные группы: сахарный диабет 1 типа и сахарный диабет 2 типа.
Сахарный диабет первого типа – инсулинозависимый. Он связан с поражением поджелудочной железы, абсолютной недостаточностью собственного инсулина, и требует введения инсулина. Сахарный диабет 1 типа возникает, как правило, в молодом возрасте (этой формой диабета в основном страдают молодые люди в возрасте до 30 лет).
Второй тип диабета ‑ инсулинонезависимый, возникает в связи с относительной недостаточностью инсулина. На первых этапах болезни введение инсулина, как правило, не требуется. Сахарный диабет 2 типа ‑ это болезнь зрелого возраста (им в основном страдают пожилые люди). У таких больных инсулин вырабатывается, и, соблюдая диету, ведя активный образ жизни, эти люди могут добиться того, что довольно продолжительное время уровень сахара будет соответствовать норме, а осложнений благополучно удастся избежать. Лечение этого типа диабета может ограничиться только приемом таблетированных препаратов, однако у ряда пациентов со временем возникает необходимость в дополнительном назначении инсулина. Это не легкая форма диабета, как считалось раньше, так как именно сахарный диабет 2 типа является одним из основных факторов риска развития ишемической болезни сердца (стенокардии, инфаркта миокарда), гипертонической болезни и др. сердечно‑сосудистых заболеваний.
Симптомы
Существует комплекс симптомов, характерных для сахарного диабета обоих типов: частое мочеиспускание и чувство неутолимой жажды; быстрая потеря веса, часто при хорошем аппетите; ощущение слабости или усталости; быстрая утомляемость; неясность зрения («белая пелена» перед глазами); снижение половой активности, потенции; онемение и покалывание в конечностях; ощущение тяжести в ногах; головокружения; затяжное течение инфекционных заболеваний; медленное заживление ран; падение температуры тела ниже средней отметки; судороги икроножных мышц.
Бывают случаи, когда хроническое повышение сахара в крови некоторое время может не иметь таких типичных для диабета проявлений, как жажда или значительное увеличение суточного количества мочи. И только с течением времени пациенты обращают внимание на общую слабость, постоянно плохое настроение, зуд, участившиеся гнойничковые поражения кожи, прогрессирующую потерю в весе.
Для начала сахарного диабета 1 типа характерно быстрое ухудшение самочувствия и более выраженные симптомы обезвоживания организма. Такие больные нуждаются в срочном назначении препаратов инсулина. Без соответственного лечения может возникнуть угрожающее жизни состояние ‑ диабетическая кома. Что касается диабета 2 типа, то почти во всех случаях потеря веса и значительная физическая нагрузка позволяют предотвратить прогрессирование диабета и нормализовать уровень сахара в крови.
Для того, чтобы установить диагнозсахарного диабета, необходимо определить уровень содержания сахара в крови. При уровне сахара крови натощак менее 7,0 ммоль/л, но более 5,6 ммоль/л для уточнения состояния углеводного обмена необходимо провести глюкозотолерантный тест. Процедура проведения данного теста заключается в следующем: после определения содержания сахара в крови натощак (период голодания не менее 10 часов), необходимо принять 75 г глюкозы. Следующее измерение уровня сахара в крови производят через 2 часа. Если уровень сахара крови более 11,1 можно говорить о наличии сахарного диабета. Если уровень сахара крови менее 11,1 ммоль/л, но более 7,8 ммоль/л – говорят о нарушении толерантности к углеводам. При более низких показателях уровня сахара в крови пробу следует повторить через 3‑6 месяцев.
Лечение зависит от типа диабета. Диабет I типа всегда необходимо лечить инсулином, компенсируя его отсутствие в организме. Диабет II типа можно сначала лечить диетой, а при недостаточности этого лечения добавляются таблетки (антидиабетические пероральные препараты т. е. принимающиеся внутрь); по мере того, как заболевание прогрессирует, человек переходит на инсулинотерапию. В большинстве стран современного мира потребность пациентов в инсулине полностью покрывается препаратами генно‑инженерного человеческого инсулина. Это биосинтетический или рекомбинантный инсулин человека и все лекарственные формы, полученные на его основе. По данным Международной федерации диабета, на конец 2004 года более чем в 65% странах мира для лечения больных сахарным диабетом применялись только генно‑инженерные инсулины человека.
Различают препараты короткого действия, препараты средней продолжительности и препараты длительного действия. Наряду с ними применяются также аналоги инсулина, обладающие дополнительными свойствами. К ним относятся инсулины ультракороткого действия и длительного (пролонгированного) действия. Как правило, такие препараты вводят подкожно, но в случае необходимости внутримышечно или внутривенно.
Твердо установлено что диабетом нельзя заразиться, как заражаются гриппом или туберкулезом. Диабет справедливо относят к болезням цивилизации, то есть причиной диабета во многих случаях является избыточная, богатая легко усваиваемыми углеводами, «цивилизованная» пища.
Сахарный диабет – самое распространенное эндокринное заболевание во всем мире. По данным Всемирной организации здравоохранения (ВОЗ), диабет занимает четвертое место среди причин преждевременной смерти и согласно прогнозам в следующие 10 лет количество смертей от диабета возрастет более чем на 50%, если не будут приняты неотложные меры.
Несмотря на все усилия организаций здравоохранения и принимаемые во многих странах мира национальные программы по борьбе с этим заболеванием, число пациентов с таким диагнозом постоянно растет. Заболеваемость диабетом увеличивается не только в пределах возрастной группы старше 40 лет, среди заболевших оказывается все больше детей и подростков. По данным Международной федерации диабета и ВОЗ, в настоящее время во всех странах мира насчитывается более 200 млн больных диабетом.
Согласно оценкам экспертов, к 2010 г. эта цифра возрастет до 239,4 млн, а к 2030 г. — до 380 млн. Более 90% случаев при этом приходится на сахарный диабет типа 2.
Указанные значения могут оказаться сильно заниженными, так как до 50% больных сахарным диабетом сегодня остаются недиагностированными. Эти люди не получают какой‑либо сахароснижающей терапии и сохраняют стабильную гипергликемию, что создает благоприятные условия для развития сосудистых и других осложнений.
Каждые 10‑15 лет общее число больных удваивается. В среднем 4–5% населения планеты страдают сахарным диабетом, в России – от 3 до 6%, в США – от 10 до 20%.
Уровень заболеваемости сахарным диабетом в России сегодня вплотную подошел к эпидемиологическому порогу. В России зарегистрировано более 2,3 млн диабетиков (неофициальная статистика называет цифры от 8,4 до 11,2 млн человек), из них более 750 тыс. нуждаются в ежедневном приеме инсулина.
|
Диабетическая стопа, диабетическая ангиопатия, сахарный диабет |
Дневник |
|
Длинный инсулин: как рассчитать дозу для уколов на ночь и по утрам |
Дневник |
Длинный инсулин: расчет дозы
Длинный (продленный) инсулин: узнайте все, что нужно, на этой странице. Подробно описано, как подобрать подходящую дозу в зависимости от тяжести вашего диабета. Левемир, Лантус, Туджео, Протафан и Тресиба - это виды инсулина продленного действия. Уколы этих препаратов позволяют решить две важные задачи:
- Держать нормальный сахар всю ночь, особенно в рассветные часы и утром натощак.
- Обеспечить нормальную фоновую (базальную) концентрацию инсулина в крови в течение дня.
Как рассчитать оптимальную дозу? Нужно несколько дней измерять сахар в крови как минимум 4 раза в сутки. После этого дозировку подбирают индивидуально на основании полученной информации, а не “с потолка”. Выполнение рекомендаций доктора Бернстайна позволяет держать сахар 3,9-5,5 ммоль/л стабильно 24 часа в сутки даже при тяжелом диабете 1 типа, а тем более, при диабете 2 типа. Это дает 100% защиту от осложнений.
В первую очередь, нужно перейти на низкоуглеводную диету, а потом уже подключать инсулинотерапию.
Читайте ответы на вопросы:
Если вы не хотите переходить на здоровое питание и вообще старательно лечиться, можете использовать более простые методы расчета доз длинного инсулина. Например, при диабете 2 типа начинают уколы с 10-15 ЕД на ночь. Однако не удивляйтесь тому, что ваш сахар будет скакать, самочувствие будет плохим, а со временем хронические осложнения дадут о себе знать. Могут пострадать ноги, почки или глаза. 
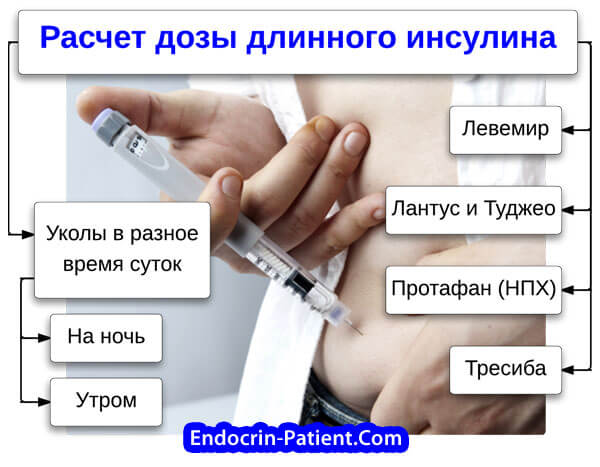 Длинный инсулин: расчет дозы для уколов на ночь и утром
Длинный инсулин: расчет дозы для уколов на ночь и утром
Не пытайтесь использовать длинный инсулин, чтобы усваивать съеденные углеводы и белки, корректировать повышенный сахар после еды. Тем более, препараты Левемир, Лантус, Туджео, Протафан и Тресиба не подходят в ситуациях, когда нужно быстро сбить повышенный сахар. Если у вас повышается уровень глюкозы после еды, нужно использовать два вида инсулина одновременно:
- Длинный (продленный)
- Короткий или ультракороткий.
Куда колоть продленный инсулин? В какие места?
Обычно продленный инсулин вводят в бедро, плечо или живот. Скорость всасывания препарата в кровь зависит от места укола. Подробнее читайте статью “Введение инсулина: куда и как правильно колоть”. Узнайте, как делать инъекции инсулиновым шприцом или шприц-ручкой абсолютно безболезненно.
Делая уколы длинного инсулина, нужно соблюдать диету.
Как подобрать дозу продленного инсулина при диабете 1 типа?
Методы подбора доз продленного инсулина для уколов на ночь и по утрам подробно описаны ниже на этой странице. Они подходят для взрослых и детей, больных диабетом 1 типа, как и для пациентов, страдающих диабетом 2 типа. Не ленитесь часто измерять свой сахар в крови, вести дневник самоконтроля и анализировать информацию, которая в нём накапливается. Для подбора и коррекции утренней дозы продленного инсулина может понадобиться провести эксперимент с голоданием.
Какой длинный инсулин самый лучший?
Сейчас самый лучший длинный инсулин - Тресиба. Это новейший препарат, каждый укол которого действует до 42 часов. Введение инсулина Тресиба на ночь позволяет взять под контроль феномен утренней зари, проснуться на следующие утро с нормальным сахаром в крови.
Более старые препараты Лантус и Левемир, а тем более, Протафан, хуже контролируют ночной и утренний уровень глюкозы у диабетиков. К сожалению, дороговизна инсулина Тресиба является препятствием к его массовому использованию.
Доктор Бернстайн считает, что препараты Лантус и Туджео повышают риск онкологических заболеваний, и лучше перейти на Левемир или Тресиба, чтобы избежать этого. Подробнее смотрите видео. Заодно узнайте, как правильно хранить инсулин, чтобы он не испортился. Разберитесь, почему нужно колоть утром и вечером, а одной инъекции в сутки недостаточно.
Длинный инсулин: расчет дозы на ночь
Укол продленного инсулина на ночь делают, в основном, для того, чтобы иметь нормальный уровень глюкозы на следующее утро натощак. У большинства диабетиков ранним утром печень почему-то наиболее активно забирает инсулин из крови и разрушает его. В результате, этого гормона начинает не хватать, чтобы держать нормальный сахар. Эта проблема называется феномен утренней зари. Из-за нее привести в норму показатель глюкозы утром натощак труднее, чем в любое другое время суток.
Допустим, вы решите с вечера вколоть побольше, чтобы хватило и на утренние часы. Однако если перестараться с этим, может быть слишком низкий сахар в середине ночи. Он вызывает ночные кошмары, сердцебиение, потливость. Таким образом, расчет дозы длинного инсулина на ночь - это вопрос не простой, деликатный.

В первую очередь, нужно рано ужинать, чтобы иметь нормальный уровень глюкозы на следующее утро натощак. Идеально ужинать за 5 часов до сна. Например, в 18.00 ужинать, в 23.00 колоть продленный инсулин на ночь и ложиться спать. Поставьте себе напоминание в мобильном телефоне за полчаса до ужина, “и пусть весь мир подождет”.
Если ужинать поздно, у вас будет повышенный сахар на следующее утро натощак. Причем укол большой дозы препарата Левемир, Лантус, Туджео, Протафан или Тресиба на ночь не поможет. Высокий сахар в течение ночи и под утро вреден, потому что во время сна будут развиваться хронические осложнения диабета.
Важно! Все препараты инсулина очень хрупкие, легко портятся. Изучите правила хранения и старательно выполняйте их.
Многие диабетики, которые лечатся инсулином, считают, что эпизодов низкого сахара в крови избежать невозможно. Они думают, что жуткие приступы гипогликемии - это неизбежный побочный эффект. На самом деле, можно держать стабильно нормальный сахар даже при тяжелом аутоиммуном заболевании. А тем более, при сравнительно легком диабете 2 типа. Нет необходмости искусственно завышать свой уровень глюкозы в крови, чтобы застраховаться от опасной гипогликемии.
Посмотрите видео, в котором доктор Бернстайн обсуждает эту проблему с отцом ребенка, больного диабетом 1 типа. Узнайте, как балансировать питание и дозы инсулина.
Перейдем непосредственно к алгоритму расчета дозировки длинного инсулина на ночь. Добросовестный диабетик рано ужинает, потом измеряет сахар на ночь и на следующее утро после пробуждения. Вас должна интересовать разница в показателях на ночь и утром. Скорее всего, утром уровень глюкозы в крови будет выше, чем на ночь. Накопите статистику за 3-5 дней. Исключайте дни, в которые вы поужинали позже, чем следует.
Найдите минимальную разницу в показателях утреннего и вечернего сахара за прошедшие дни. Вы будете колоть Левемир, Лантус, Туджео, Протафан или Тресиба на ночь с таким расчетом, чтобы убрать эту разницу. Используется минимальный показатель за несколько дней, чтобы снизить риск ночной гипогликемии, вызванной завышенной дозой.
Для расчета стартовой дозировки вам нужно предположительное значение, насколько 1 ЕД снижает сахар в крови. Это называется фактор чувствительности к инсулину (ФЧИ). Используйте следующую информацию, которую дает доктор Бернстайн. У больного диабетом 2 типа, имеющего массу тела 63 кг, 1 ЕД продленного инсулина Лантус, Туджео, Левемир, Тресиба понижает сахар ориентировочно на 4,4 ммоль/л.
Для расчета стартовой дозы среднего инсулина Протафан, Хумулин НПХ, Инсуман Базал, Биосулин Н и Ринсулин НПХ ориентируйтесь на эту же цифру.
Чем больше весит человек, тем слабее действует на него инсулин. Нужно составить пропорцию с учётом вашей массы тела.
 Фактор чувствительности к продленному инсулину
Фактор чувствительности к продленному инсулину
Полученное значение фактора чувствительности к длинному инсулину можно использовать для расчёта стартовой дозы (СД), которую вы будете колоть вечером.

или все то же самое в одной формуле
 Длинный инсулин: стартовая доза на ночь
Длинный инсулин: стартовая доза на ночь
Полученное значение округлите до ближайших 0,5 ЕД и используйте. Стартовая доза длинного инсулина на ночь, которую вы рассчитаете по этой методике, будет, скорее всего, ниже, чем требуется. Если она окажется ничтожно малой - 1 или даже 0,5 ЕД - это нормально. В следующие дни вы будете ее корректировать - повышать или понижать по показателям сахара утром. Делать это нужно не чаще, чем раз в 3 дня, с шагом 0,5-1 ЕД, пока уровень глюкозы утром натощак не придет в норму.
Напомним, что высокие показатели сахара при вечернем измерении не имеют никакого отношения к дозе продленного инсулина на ночь.

Доза, которую вы колете на ночь, должна быть не выше 8 ЕД. Если требуется более высокая доза, значит, что-то неправильно с питанием. Исключения - инфекция в организме, а также подростки в период полового созревания. Эти ситуации увеличивают потребность в инсулине.
Почему вечерний продленный инсулин надо колоть за час до сна?
Вечернюю дозу продленного инсулина нужно ставить не за час до сна, а непосредственно перед сном. Старайтесь делать этот укол как можно позже, чтобы его действия хватило до самого утра. Иными словами, ложитесь спать сразу же, как только вкололи вечерний продленный инсулин.
В начальный период инсулинотерапии может быть полезно завести будильник на середину ночи. Проснитесь по его сигналу, проверьте свой уровень глюкозы, запишите результат, а потом спите дальше до утра. Вечерний укол слишком высокой дозы продленного инсулина может вызвать ночную гипогликемию. Это неприятное и опасное осложнение. Ночная проверка сахара в крови страхует от него.
Повторим еще раз. Для расчета дозы длинного инсулина на ночь вы используете минимальную разницу в показателях сахара утром натощак и предыдущим вечером, полученную за прошедшие несколько суток. Предполагается, что утром уровень глюкозы в крови выше, чем на ночь. Если он ниже, колоть длинный инсулин на ночь вообще не нужно. Нельзя использовать разницу между показателем глюкозы, измеренным на ночь, и нормой.
Если показатель глюкометра вечером оказался высоким, нужно дополнительно вколоть коррекционную дозу инсулина быстрого действия - короткого или ультракороткого. Укол препарата Левемир, Лантус, Туджео, Протафан или Тресиба на ночь нужен для того, чтобы сахар дальше не повышался, пока вы спите, а особенно под утро. С его помощью нельзя сбивать уровень глюкозы, который уже повышенный.
Феномен утренней зари: как решить проблему
К сожалению, у большинства диабетиков уколы инсулина Лантус, Туджео и Левемир на ночь плохо работают для нормализации уровня глюкозы утром натощак. Средние препараты Протафан, Хумулин НПХ, Инсуман Базал, Биосулин Н, Ринсулин НПХ в этом отношении еще хуже.
Причина в том, что действие гормона, понижающего сахар, под утро ослабевает. Его не хватает, чтобы компенсировать феномен утренней зари. Попытки увеличивать вечерние дозы продленного инсулина чрезмерно понижают глюкозу в крови середи ночи. Это может вызвать неприятные симптомы (ночные кошмары), а то даже и непоправимые повреждения мозга.
Чтобы преодолеть феномен утренней зари, до последнего времени рекомендовали дополнительно колоть чуть-чуть инсулина среди ночи. Например, укол 1-2 ЕД Левемир или Лантус около 2 часов ночи. Или инъекция 0,5-1 ЕД быстрого инсулина около 4 часов утра. Нужно с вечера всё приготовить, набрать раствор в шприц и завести будильник. По звонку будильника быстренько сделать укол и спать дальше. Однако это весьма неудобная процедура. Мало кому из диабетиков хватало силы воли ее выполнять.
Ситуация изменилась с появлением инсулина Тресиба. Он действует намного дольше и более гладко, чем Левемир и Лантус, а тем более, Протафан. По отзывам множества диабетиков, вечернего укола этого препарата хватает, чтобы держать нормальный сахар на следующее утро натощак без дополнительных усилий. На сегодняшний день Тресиба стоит примерно в 3 раза дороже, чем Левемир и Лантус. Тем не менее, если есть финансовая возможность, стоит попробовать использовать его.




Переход на длинный инсулин Тресиба не отменяет необходимости избегать поздних ужинов. Предполагается, что у этого препарата есть небольшой пик действия спустя 11 часов после инъекции. Если это правда, то колоть его лучше не перед сном, а в 18.00-20.00.
Подбор дозы продленного инсулина на день
Уколы длинного инсулина делают, чтобы держать нормальный сахар в состоянии натощак. Препараты Лантус, Туджео, Левемир и Тресиба не предназначены для того, чтобы компенсировать увеличение глюкозы в крови после еды. Также не пытайтесь с их помощью быстро сбить повышенный сахар. Средние виды инсулина Протафан, Хумулин НПХ, Инсуман Базал, Биосулин Н, Ринсулин НПХ в решении указанных проблем тоже помочь не могут. Нужно колоть быстрые препараты - Актрапид, Хумалог, Апидра или НовоРапид.
Для чего нужны инъекции длинного инсулина по утрам? Они поддерживают поджелудочную железу, уменьшая нагрузку на неё. Благодаря этому, у некоторых диабетиков поджелудочная железа сама приводит в норму сахар после еды. Однако не стоит рассчитывать на это заранее. С высокой вероятностью, вам понадобятся уколы быстрого инсулина перед едой в дополнение к инъекциям продленного инсулина с утра.
Чтобы рассчитать правильную дозу длинного инсулина для утренних уколов, придётся немного поголодать. К сожалению, без этого нельзя обойтись. Дальше вы поймете, почему. Очевидно, голодать лучше в спокойный выходной день.
В день эксперимента нужно пропустить завтрак и обед, но можно будет поужинать. Если вы принимаете метформин, продолжайте это делать, перерыв не требуется. Диабетикам, которые до сих пор не отказались от приема вредных лекарств, пора наконец сделать это. Измерьте сахар, как только проснетесь, потом снова через 1 час и дальше ещё 3 раза с интервалом 3,5-4 часа. Последний раз вы измеряете свой уровень глюкозы через 11,5-13 часов после утреннего подъема. Теперь можно поужинать, если очень хочется, а лучше лечь спать и продолжить голодание до следующего утра.
Дневные измерения дадут понимание, как меняется ваш сахар в состоянии натощак. Пейте воду или травяной чай, не голодайте всухую. К моменту, когда вы измеряете уровень глюкозы в крови через 1 час после пробуждения, феномен утренней зари окончательно прекращает действовать. Вас интересует минимальное значение сахара в течении дня. Вы будете колоть Левемир, Лантус или Тресиба с таким расчетом, чтобы убрать разницу между этим минимальным значением и 5,0 ммоль/л.
Можете ли вы продемонстрировать на практике расчет утренней дозы длинного инсулина?
Ниже приводится реальный пример. Больной диабетом 2 типа средней тяжести в субботу рано поужинал, а в воскресенье провел "голодный" эксперимент.
| Время | Показатель сахара, ммоль/л |
|---|---|
| 8:00 | 7,9 |
| 9:00 | 7,2 |
| 13:00 | 6,4 |
| 17:00 | 5,9 |
| 21:00 | 6,6 |
У пациента уже снизился сахар, потому что несколько дней назад он перешел на низкоуглеводную диету. Теперь пришло время довести его до нормы с помощью уколов инсулина в низких дозах. Терапия начинается с расчета правильной дозировки препарата Левемир, Лантус, Туджео или Тресиба.
Больным диабетом 2 типа врачи любят назначать со старта дозу 10-20 ЕД продленного инсулина в сутки, не вдаваясь в их индивидуальные особенности. Использовать такой подход категорически не рекомендуется. Потому что у диабетиков, которые соблюдают низкоуглеводную диету, большая доза 10 ЕД длинного инсулина с высокой вероятностью вызовет гипогликемию.
Данные измерения, которое было сделано в 8 часов утра, можно использовать для подбора или коррекции дозы продленного инсулина на ночь. Если бы вчера диабетик поздно поужинал, то этот день следовало бы исключить из статистики.
К 9 часам действие феномена утренней зари почти закончилось, и сахар закономерно уменьшается. В течение дня в состоянии натощак минимальный его показатель составил 5,9 ммоль/л. Целевой диапазон 4,0-5,5 ммоль/л. Для расчета оптимальной дозы длинного инсулина рекомендуется использовать нижнюю границу 5,0 ммоль/л. Разница: 5,9 ммоль/л - 5,0 ммоль/л = 0,9 ммоль/л.
Далее нужно рассчитать фактор чувствительности к инсулину (ФЧИ) с учетом массы тела больного. Как это сделать - рассказано выше, в разделе о подборе дозы на ночь. Чтобы получить стартовую утреннюю дозу, нужно 0,9 ммоль/л разделить на ФЧИ.
В чем разница между расчетом дозы продленного инсулина для уколов на ночь и утром?
Для расчета стартовой дозы на ночь используется минимальная разница в уровнях сахара утром натощак и предыдущим вечером. При условии, что утренний показатель глюкозы в крови стабильно выше, чем вечерний. Иначе укол продленного инсулина на ночь вообще не требуется.
Для расчета стартовой дозы длинного инсулина по утрам используется минимальная разница между сахаром в течение дня в состоянии натощак (во время голодания) и нижней границей нормы 5,0 ммоль/л. Если в течение голодного дня уровень глюкозы хоть раз падает ниже 5,0 ммоль/л - вам не нужно колоть продленный инсулин с утра.
Фактор чувствительности к инсулину рассчитывается одинаково для вечерних и утренних инъекций.
Возможно, эксперименты покажут, что вам не нужны уколы препаратов Лантус, Туджео, Левемир или Тресиба на ночь и/или по утрам. Однако может понадобиться инсулин короткого или ультракороткого действия перед едой.




Скорее всего, доза длинного инсулина для утреннего укола будет ниже, чем на ночь. При диабете 2 типа в легких случаях она оказывается вообще не нужной. В состоянии натощак сахар в течение дня может оказаться более-менее нормальным даже без утреннего введения продленного инсулина. Не надейтесь на это, а проведите эксперимент и узнайте точно.
Желательно повторить эксперимент ещё 1-2 раза с интервалом 1 неделя, чтобы уточнить утреннюю дозировку препарата Лантус, Туджео, Левемир или Тресиба. Во время повторных экспериментов с утра вводят дозу, которую подобрали в прошлый раз. Потом пропускают завтрак и обед и следят, как ведет себя глюкоза в крови в состоянии натощак. Может оказаться, что утреннюю дозу продленного инсулина нужно немного увеличить или наоборот уменьшить.
Новый продвинутый инсулин Тресиба в принципе можно колоть 1 раз в сутки вечером, и этого будет достаточно. Однако доктор Бернстайн говорит, что лучше всё же разделять дозу этого препарата на два укола в сутки. Но в какой пропорции разделять - точной информации пока нет.
Лантус, Туджео и Левемир обязательно нужно колоть утром и вечером. Для этих видов инсулина одного укола в сутки недостаточно, что бы ни говорила официальная медицина. Средний инсулин Протафан использовать вообще не рекомендуется, даже если его выдают бесплатно. Это же касается его аналогов - Хумулин НПХ, Инсуман Базал, Биосулин Н, Ринсулин НПХ
Не вздумайте с помощью длинного инсулина гасить повышенный уровень глюкозы после еды. Для этого предназначены препараты короткого или ультракороткого действия - Хумалог, НовоРапид, Апидра и другие. Уколы длинного инсулина в первой половине дня нельзя использовать для коррекции повышенного сахара утром натощак.
Надо ли кушать после укола длинного инсулина?
Такая постановка вопроса означает, что у диабетика недопустимо низкий уровень знаний о лечении инсулином. Пожалуйста, еще раз перечитайте материалы на сайте, прежде чем начинать делать уколы. Разберитесь, с какой целью ставят длинный инсулин на ночь и по утрам, как это уколы связаны с приемами пищи. Если поленитесь вникать, неправильное лечение может вызвать тяжелую гипогликемию или просто не подействовать.
Как похудеть, если вынужден колоть себе продленный инсулин против диабета?
Действительно, инсулин - это гормон, который стимулирует отложение жира в организме и блокирует похудение. Однако эффект уколов зависит от дозы препарата. Перейдите на низкоуглеводную диету и тщательно соблюдайте ее. Это позволит сократить дозу быстрого и продлённого инсулина в 2-7 раз, обычно в 4-5 раз. Ваши шансы похудеть значительно возрастут.
Низкоуглеводное питание и уколы низких, тщательно подобранных доз инсулина - это единственный эффективный способ лечения диабета. Ваш уровень глюкозы придёт в норму, даже если не получится значительно похудеть. Можно дать гарантии, что вы сможете хорошо контролировать свой диабет, если будете старательно выполнять рекомендации. К сожалению, насчёт похудения гарантий дать пока нельзя.
Некоторые пациенты уменьшают свои дозы инсулина с целью похудения, несмотря на то, что у них повышается сахар в крови. Особенно часто этим грешат молодые женщины. Так поступать можно, только если вы готовы познакомиться с осложнениями диабета на почки, ноги и зрение. Также ранний инфаркт или инсульт может стать незабываемым приключением.
Как колоть длинный инсулин при обнаружении ацетона в моче?
У диабетиков которые соблюдают низкоуглеводную диету, часто обнаруживается ацетон (кетоны) в моче. Это не опасно ни для взрослых, на для детей до тех пор, пока у них сахар не выше 8-9 ммоль/л. Колоть продленный инсулин нужно по показателям глюкозы в крови. Обнаружение ацетона в моче не должно быть поводом для повышения дозы инсулина, если сахар остается в норме.
Ацетона не следует бояться. Он не вреден и не опасен, пока уровень глюкозы в крови не зашкаливает. Фактически он является топливом для мозга. Его можно вообще не проверять. Вместо проверки мочи на ацетон, ориентируйтесь на уровень глюкозы в крови. Не давайте диабетику углеводы, чтобы убрать ацетон! Сопротивляйтесь, когда такие попытки делают врачи или родственники.
Почему не рекомендуется использовать средний инсулин протафан?
В инсулин Протафан, а также в его аналоги Хумулин НПХ, Инсуман Базал, Биосулин Н и Ринсулин НПХ добавлен так называемый нейтральный протамин Хагедорна. Это животный белок, который используется для замедления действия препарата. Он вызывает аллергию чаще, чем хотелось бы. Многим диабетикам рано или поздно приходится проходить рентгенологическое обследование с введением контрастной жидкости перед операцией на сосудах, питающих сердце или мозг. У пациентов, которые использовали Протафан, во время этого обследования повышен риск тяжелых аллергических реакций с потерей сознания и даже летальным исходом.
Более новые виды инсулина продленного действия не используют нейтральный протамин Хагедорна и не вызывают проблем, связанных с ним. Диабетикам, которые соблюдают низкоуглеводную диету, требуются сравнительно низкие дозы гормона, понижающего глюкозу в крови. В таких дозировках протафан действует не дольше 7-8 часов. Его не хватает на всю ночь, чтобы получить нормальный сахар утром натощак. Также его приходится колоть 2 раза в течение дня.
По указанным причинам, средние виды инсулина Протафан, Хумулин НПХ, Инсуман Базал, Биосулин Н и Ринсулин НПХ неудобны и не очень безопасны. Лучше перейти с них на Левемир, Лантус или Туджео. А если позволяют финансы, то на новейший продленный инсулин Тресиба.
31 комментарий на "Длинный инсулин: расчет дозы"
Здравствуйте! Возраст 33 года, рост 169 см, вес 67 кг. Диабет 1 типа начался 7 месяцев назад. Осложнений пока нет, кроме гипотиреоза, которым страдаю уже 13 лет. Врач назначал инсулин продленного действия утром в 07 часов 12 ЕД и вечером в 19 часов 8 ЕД, питаться сказал сбалансированно. Я жила в таком режиме 6 месяцев, а потом нашла ваш сайт и перешла на низко-углеводную диету. Однако постоянно достает гипогликемия. Бывало даже до 2,1 ммоль/л ночью и днем. Позавчера продленный инсулин снизила до ничтожной дозы 2 ЕД утром и вечером. Сегодня утром натощак был сахар 4.2, после завтрака через 2 часа — всего 3,3. Поела еще разрешенных овощей, но все равно за 2 часа до обеда сахар 3,2. Что я неправильно делаю? Съедаю в день - белки 350 г, углеводы 30 г, все только из разрешенных продуктов.
Скорее всего, вы поленились изучить статью о гипогликемии - https://endocrin-patient.com/nizkiy-sahar-v-krovi/ - разберитесь, как поднимать сахар до нормы с помощью таблеток глюкозы
У вас диабет начался после 30 лет. Такие заболевания протекают легко. Поджелудочная железа вырабатывает немало собственного инсулина. Вам требуются очень низкие дозы в уколах. Я бы на вашем месте сразу перешел на дозы 1-2 ЕД и дальне по необходимости повышал их. Вместо того, чтобы медленно снижать и ловить эпизоды гипогликемии.
В любом случае - верным путем идете.
Здравствуйте. Болею диабетом 1 типа уже полтора года. По назначению врача ставлю инсулин Микстард 30 НМ. Делаю уколы 2 раза в день - утром 16 ЕД и вечером 14 ЕД. Сахар в крови держится около 14, ниже не опускается. При этом чувствую себя нормально. Можно ли повысить дозировку? Если да, то на сколько ЕД? Не будет ли каких-то осложнений? Может быть, мне препарат Микстард 30 НМ не подходит? Заранее благодарен.
Может быть, мне препарат Микстард 30 НМ не подходит?
Смешанные виды инсулина в принципе не могут обеспечить хороший контроль сахара в крови, поэтому здесь их не обсуждают
Если хотите жить нормально, изучите статью о лечении диабета 1 типа - https://endocrin-patient.com/lechenie-diabeta-1-tipa/ - и выполняйте рекомендации.
Ребенку 14 лет, вес 51.6 кг, левемир дневной 12, ночной 7, также новорапид утро 6, обед 5, ужин 5 ЕД.
Как правильно расчитать дозы инсулина? В больнице оказались 2 августа.
Как правильно расчитать дозы инсулина?
Нужно внимательно изучить статьи на этом сайте и делать, что в них написано.
Инсулин - это "лекарство для умных". Придется потратить несколько дней, чтобы разобраться, как его применять грамотно.
Напоминаю, что все методы инсулинотерапии, описанные на этом сайте, подходят для диабетиков, которые соблюдают низкоуглеводную диету.
Нюансы контроля нарушенного обмена глюкозы у детей - https://endocrin-patient.com/diabet-detey/
Добрый день! Мне 49 лет, диабет 2 типа около года. Врач порекомендовала новые таблетки Янувия. На фоне их приема снизился сахар - выше 10 ед за день не поднимается. Но колю инсулин Туджео по 20 ед. Последнюю неделю не колю - боюсь, что сахар сильно опустится! Или оставить дозу около 10 ед? Спасибо.
снизился сахар - выше 10 ед за день не поднимается.
Изучите также статью об осложнениях диабета - https://endocrin-patient.com/oslozhneniya-diabeta/ - чтобы у вас был стимул старательно лечиться
Или оставить дозу около 10 ед?
Нужно внимательно изучить статью, к которой вы написали комментарий, а также остальные материалы об использовании инсулина. Следить за динамикой сахара. И принять решение, с использованием этой информации.
Быстрых и легких способов использования инсулина не существует. Это средство "для умных".
Добрый день. Болею диабетом более 15 лет. Возраст - 54 года, вес 108 кг при росте 198 см. В больнице на стационаре прописали первый раз инсулин протафан - 14 утром + 12 вечером. Еще мне оставили таблетку диабетон. В аптеке выдали Инсуман Базал, потому что протафана у них нет. У него даже время приема другое и дозировка. Еще мне оставили таблетку диабетон 60 мг. Тут всё нормально, как поступать? В какое время колоть его? Сказали, что лучше в живот, так ли это?
Вам нужно изучить статью - https://endocrin-patient.com/lechenie-diabeta-2-tipa/ - а потом лечиться, как там написано.
Можете прочитать здесь - https://endocrin-patient.com/oslozhneniya-diabeta/ - что вас ждет, если будете лениться.
В какое время колоть его? Сказали, что лучше в живот, так ли это?
Здравствуйте. Мне 33 года, болею СД1 уже 7 лет. База - Левемир утром и вечером по 12 ед. Завтрак, обед и ужин - Апидра по 6 ед перед приемами пищи. Это все назначения врача после стационара. Но с сахарами полная беда - они постоянно в прыгающем состоянии. Три дня подряд уже гипую в шесть утра до 2,5. Дальше гипогликемия через 3 часа после завтрака. Уменьшила дозу базы до 10 ед утром, но все равно низкий уровень глюкозы через 2 часа после еды. Это постоянная проблема. Еще беспокоят необычные состояния в течении дня - как бы выпадаешь из реальности, хотя в этот момент сахар в норме. Могут ли такие ощущения быть от передозировки базового инсулина? Может, у меня в крови его много и еще короткого действия препарат одновременно работает?
с сахарами полная беда - они постоянно в прыгающем состоянии.
Вам нужно перейти на низкоуглеводную диету, а потом самостоятельно подогнать дозы инсулина под новое питание. Как это сделать - подробно описано на сайте. Дозы инсулина обычно снижаются в 2-7 раз. Чем они ниже, тем стабильнее уровень глюкозы в крови.
Также на нашем YouTube канале - https://www.youtube.com/channel/UCVrmYJR-Vjb8y62rY3Vl_cw - есть видео "Как прекратить скачки сахара в крови"
низкий уровень глюкозы через 2 часа после еды. Это постоянная проблема.
Гипогликемия и скачки уровня глюкозы - это на самом деле одна и та же проблема. Ее решает переход на низкоуглеводнюую диету и подбор оптимальных доз инсулина.
Это все назначения врача после стационара.
Если жить хотите, нужно думать своей головой, а не надеяться на докторов в лечении диабета и других хронических заболеваний.
необычные состояния в течении дня - как бы выпадаешь из реальности
Похоже на нарушения мозгового кровообращения
Здравствуйте, Сергей! Мне 33 года, вес 62 кг, рост 167 см. Наследственность плохая - у матери и бабушки диабет 2 типа, у другой бабушки СД1. Во время второй беременности в 2010 году обнаружили повышенный сахар, поставили диагноз гестационный диабет. Контролировала его на диете, инсулин не кололи. Оба ребенка (от первых родов тоже) родились крупные - 4,5 кг. С тех пор дружу с глюкометром. Тогда в 2013 году С-пептид не сдавала, но инсулин был на нижней границы нормы, гликированный гемоглобин 6,15% и дальше с годами понемногу рос. Ставили 2 тип диабета, назначали янувию. Я ее не пила, старалась придерживаться диеты, как во время беременности. В 2017 году гликированный гемоглобин вырос до 7,8%, С-пептид и инсулин - нижняя граница норма. Поставили диагноз - медленно прогрессирующий диабет 1 типа, назначили инсулин. Нашла ваш сайт, перешла на низкоуглеводную диету с октября 2017 год. В декабре гликированный гемоглобин бы
|
ЕвроЕда - магазин итальянских продуктов Харьков и Украина: фраголино, хамон, пармезан и др |
Дневник |
ЕвроЕда - интернет-магазин продуктов из Европы
Мы предлагаем Вам окунуться в увлекательный мир европейского шоппинга для настоящих гурманов. Теперь, чтобы побаловать себя европейскими деликатесами, о которых Вы так много слышали, а может пробовали в ресторанах Украины или во время путешествий, достаточно сделать у нас заказ и с удовольствием наслаждаться трапезой!
Продукты питания из Европы отвечают наивысшим стандартам качества, производятся по самым современным технологиям из свежайших натуральных ингредиентов с минимумом химических добавок. Так, популярная итальянская сыровяленая ветчина прошутто - это часть свиного окорока+соль и все! Так и с другими продуктами - максимум натуральности и превосходные вкусовые качества.
Доставка продуктов из Европы
В нашем магазине ЕвроЕда Вы можете купить итальянские продукты, а также продукты из Германии, Франции, Польши, Англии и США с доставкой в Киев, Одессу, Днепропетровск, по Харькову и в любую точку Украины. Ассортимент, возможно, кому-то может показаться скромным, но ввиду этого - мы гарантируем свежие сроки годности и правильные условия хранения. Согласитесь - это немаловажный фактор.
Основные популярные категории продуктов из Европы:
- сыры - пармезан, бри, грана падано, маскарпоне, филадельфия, эмменталь;
- мясные деликатесы - прошутто, шпек, множество видов салями из Италии;
- зерновой и молотый кофе - Lavazza в ассортименте, Kimbo, Gimoka;
- итальянская паста (макароны) - Barilla, Combino (спагетти, пенне, тортильони и пр.);
- соусы - бальзамический соус, песто, томатные соусы;
- шоколад и другие сладости - Ritter Sport, Milka, марципан, печенье, трюфели;
- консервы - вяленые помидоры, оливки, тунец;
- оливковое масло, виноградных косточек, тыквенное и др.
Подробнее о том, как сделать заказ - раздел КАК КУПИТЬ
Подробнее об условиях и сроках доставки - раздел ДОСТАВКА
Подробнее о действующих акционных предложениях - раздел АКЦИИ
|
| Страницы: | [1] |